-
¿Dónde puedo hacerme un electrocardiograma confiable?
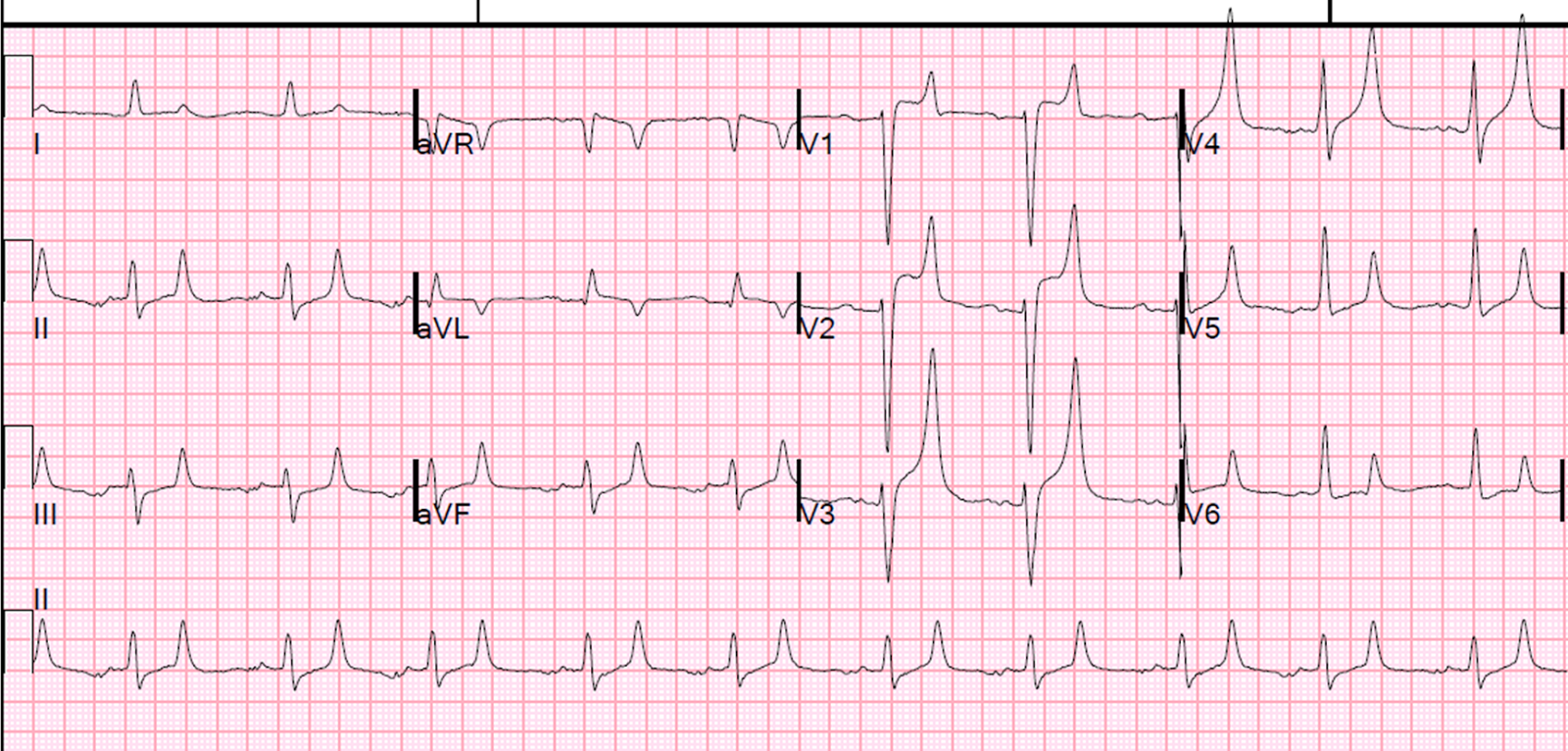 El electrocardiograma es un estudio esencial para la detección de enfermedades cardiovasculares. Su utilidad en la evaluación del ritmo cardíaco, la conducción eléctrica y la respuesta del miocardio ante diversas condiciones lo convierte en una herramienta diagnóstica de primera línea. Para que sus resultados sean precisos y clínicamente útiles, es fundamental realizar el estudio en un centro de salud que cuente con personal capacitado, equipos modernos y protocolos adecuados.
El electrocardiograma es un estudio esencial para la detección de enfermedades cardiovasculares. Su utilidad en la evaluación del ritmo cardíaco, la conducción eléctrica y la respuesta del miocardio ante diversas condiciones lo convierte en una herramienta diagnóstica de primera línea. Para que sus resultados sean precisos y clínicamente útiles, es fundamental realizar el estudio en un centro de salud que cuente con personal capacitado, equipos modernos y protocolos adecuados.Laboratorios clínicos y centros de diagnóstico
Uno de los lugares más recomendables para realizarse un electrocardiograma confiable es un laboratorio clínico acreditado. Estos centros cuentan con infraestructura especializada, personal entrenado y equipos calibrados que garantizan un registro preciso de la actividad eléctrica del corazón. Además, suelen estar en comunicación directa con médicos generales, cardiólogos y especialistas que pueden interpretar los resultados de forma oportuna.
Los centros de diagnóstico integral o clínicas especializadas en cardiología también ofrecen este estudio como parte de sus servicios. En estos espacios, el electrocardiograma se realiza frecuentemente en conjunto con otras pruebas complementarias, como la prueba de esfuerzo o el ecocardiograma, lo que permite un abordaje más completo de la salud cardíaca del paciente.
Hospitales y unidades médicas públicas
Los hospitales generales, tanto del sector público como del privado, disponen de servicios de electrocardiografía en sus áreas de consulta externa, urgencias o medicina interna. Si bien la disponibilidad puede estar sujeta a la demanda del servicio, especialmente en instituciones públicas, la calidad del estudio suele ser confiable cuando se siguen los protocolos adecuados.
Es recomendable acudir con una orden médica o indicación clínica, ya que en muchos casos el acceso al electrocardiograma en estas instituciones está vinculado a un diagnóstico presuntivo o sospecha específica.
Consultorios médicos y servicios a domicilio
Algunos consultorios médicos privados cuentan con equipos portátiles de electrocardiografía. Esta opción es válida siempre y cuando el profesional de la salud esté entrenado en la correcta colocación de electrodos, el manejo del equipo y la interpretación básica del trazo. Sin embargo, para asegurar la calidad del estudio, se sugiere que el equipo esté debidamente calibrado y que el resultado pueda ser revisado por un especialista si se detectan anomalías.
Existen también servicios de electrocardiograma a domicilio, que pueden ser útiles para pacientes con movilidad limitada. Estos servicios deben ofrecer personal técnico capacitado y equipos certificados, además de entregar un informe completo validado por un médico.
Cómo elegir un lugar adecuado
Antes de realizarte un electrocardiograma, verifica que el lugar cuente con autorización sanitaria vigente, buenas referencias y experiencia en estudios cardíacos. También es importante que el resultado se entregue en un formato claro y legible, acompañado de una interpretación médica cuando sea posible.
Realizar un electrocardiograma en un centro confiable es clave para detectar de manera temprana alteraciones del ritmo o de la función eléctrica del corazón. Si presentas síntomas o antecedentes cardiovasculares, acude a un laboratorio con reconocimiento profesional y cuida tu salud con estudios preventivos.
-
¿Puedo tener relaciones sexuales antes o después de una colposcopía?
La colposcopía es un procedimiento clínico no invasivo que permite examinar con precisión el cuello uterino, la vagina y la vulva. Este estudio se realiza cuando existen hallazgos anormales en la citología cervical o síntomas ginecológicos que requieren una observación más detallada. Una de las preguntas más frecuentes entre las pacientes es si es posible mantener relaciones sexuales antes o después de una colposcopía. La respuesta varía según el momento del procedimiento y si se realiza o no una biopsia.
 Relaciones sexuales antes de la colposcopía
Relaciones sexuales antes de la colposcopíaSe recomienda evitar las relaciones sexuales vaginales durante las 24 a 48 horas previas a una colposcopía. El contacto sexual puede alterar temporalmente el epitelio del cuello uterino, modificar la flora vaginal o interferir con la aplicación de soluciones como el ácido acético o el Lugol, dificultando la visualización adecuada de los tejidos durante el examen.
Además, el uso de preservativos, lubricantes, cremas vaginales o duchas internas antes del estudio también puede afectar la calidad del procedimiento. Por ello, es importante seguir las indicaciones del médico tratante para garantizar una evaluación precisa y evitar la necesidad de repetir el estudio.
Relaciones sexuales después de la colposcopía sin biopsia
Cuando la colposcopía se realiza únicamente como un examen visual sin la toma de biopsias, las pacientes pueden reanudar sus actividades cotidianas, incluyendo las relaciones sexuales, tan pronto como se sientan cómodas. En la mayoría de los casos, no se presentan molestias posteriores y no hay restricciones significativas.
No obstante, si durante el estudio se experimenta irritación o sensibilidad en la zona vaginal, es recomendable esperar al menos 24 horas para permitir que el tejido recupere su estado normal.
Relaciones sexuales después de una colposcopía con biopsia
Si durante el procedimiento se toma una muestra de tejido para análisis histopatológico, es necesario guardar reposo de las relaciones sexuales por al menos 5 a 7 días, o hasta que el médico indique lo contrario. La biopsia puede dejar una pequeña herida en el cuello uterino que requiere tiempo para cicatrizar adecuadamente. El contacto sexual durante este periodo puede provocar irritación, sangrado o infecciones.
Durante esos días también se aconseja evitar el uso de tampones, duchas vaginales y baños de inmersión. En caso de sangrado persistente, dolor o secreciones anormales, se debe acudir al especialista para descartar complicaciones.
Importancia de seguir las recomendaciones médicas
Cada paciente presenta condiciones particulares, por lo que el tiempo de espera para retomar la vida sexual después de una colposcopía puede variar. Seguir las recomendaciones médicas permite evitar complicaciones y asegurar una recuperación adecuada. En caso de duda, es fundamental consultar al especialista antes de reanudar cualquier actividad sexual.
La prevención y el diagnóstico temprano son fundamentales para la salud ginecológica. Acude a tus revisiones periódicas y realiza tus pruebas de laboratorio de forma oportuna para cuidar tu bienestar.
-
¿El ultrasonido mamario duele o causa molestias?
 El ultrasonido mamario es un procedimiento diagnóstico ampliamente utilizado para evaluar el tejido mamario. A diferencia de otros estudios por imagen, este examen es reconocido por ser seguro, no invasivo y generalmente bien tolerado por las pacientes. Muchas personas tienen dudas acerca de si este procedimiento puede generar dolor o incomodidad, por lo que es importante aclarar estos aspectos para brindar tranquilidad y promover la realización oportuna del estudio.
El ultrasonido mamario es un procedimiento diagnóstico ampliamente utilizado para evaluar el tejido mamario. A diferencia de otros estudios por imagen, este examen es reconocido por ser seguro, no invasivo y generalmente bien tolerado por las pacientes. Muchas personas tienen dudas acerca de si este procedimiento puede generar dolor o incomodidad, por lo que es importante aclarar estos aspectos para brindar tranquilidad y promover la realización oportuna del estudio.Procedimiento del ultrasonido mamario y su experiencia física
Durante el ultrasonido mamario, el especialista aplica un gel conductor sobre la piel del área a examinar. Este gel facilita la transmisión de las ondas sonoras y puede sentirse frío al contacto, lo cual puede causar una ligera sensación de incomodidad inicial. Posteriormente, se desliza un transductor sobre la superficie de la mama, que emite ondas sonoras y recoge los ecos para generar imágenes en tiempo real.
El contacto del transductor con la piel es suave y controlado. En general, el procedimiento es indoloro y no invasivo. La presión ejercida es mínima, por lo que no suele provocar molestias significativas. Sin embargo, en casos donde la paciente presenta sensibilidad mamaria, inflamación o alguna lesión localizada, puede experimentar un leve malestar durante la exploración.
Factores que pueden influir en la percepción de molestias
La sensibilidad individual varía entre pacientes, por lo que algunas mujeres pueden sentir una leve presión o incomodidad durante el desplazamiento del transductor, especialmente en zonas donde existen nódulos o inflamación. Además, la aplicación del gel frío puede generar una sensación momentánea de frío que algunas pacientes consideran desagradable.
En situaciones de mastitis, quistes inflamados o lesiones dolorosas, el ultrasonido puede causar sensibilidad aumentada en el área. Por esta razón, es fundamental informar al especialista sobre cualquier dolor o molestia previa para que ajuste la técnica y la presión del transductor, garantizando la mayor comodidad posible.
Ventajas del ultrasonido mamario en términos de seguridad y comodidad
El ultrasonido mamario no utiliza radiación ionizante, por lo que puede realizarse repetidamente sin riesgos para la salud. Esto lo convierte en un estudio seguro para mujeres embarazadas, jóvenes y pacientes con implantes mamarios.
Además, al no ser un procedimiento invasivo ni requerir compresión intensa de la mama, a diferencia de la mastografía, es mejor tolerado y adecuado para pacientes con sensibilidad mamaria o tejidos densos. Su realización rápida y sencilla también contribuye a minimizar cualquier posible molestia.
Recomendaciones para una mejor experiencia durante el ultrasonido mamario
Para reducir la incomodidad, se aconseja acudir sin aplicar cremas o lociones en la zona a examinar, lo que asegura una correcta adhesión del gel conductor. Mantener una comunicación abierta con el especialista durante el estudio es clave para informar sobre cualquier molestia y recibir indicaciones que mejoren la experiencia.
El ultrasonido mamario es un examen esencial para el cuidado integral de la salud mamaria, y su realización oportuna contribuye a la detección temprana de alteraciones. Para cuidar de tu bienestar, te invitamos a programar tus estudios médicos y realizar pruebas de laboratorio que apoyen un diagnóstico oportuno y confiable. Cuida tu salud y mantente atenta a tus chequeos médicos.
-
Ortopedista CDMX: tratamientos y prevención de lesiones
 Una subida repentina de escaleras puede dejar huella en tu rodilla si no cuentas con la orientación adecuada. Más allá de aliviar el dolor inmediato, incorporar estrategias de rehabilitación eficaces y hábitos de cuidado hace la diferencia en tu movilidad diaria. Por eso, acudir con un ortopedista en la Ciudad de México te garantiza un abordaje integral para restaurar tu salud ósea y muscular.
Una subida repentina de escaleras puede dejar huella en tu rodilla si no cuentas con la orientación adecuada. Más allá de aliviar el dolor inmediato, incorporar estrategias de rehabilitación eficaces y hábitos de cuidado hace la diferencia en tu movilidad diaria. Por eso, acudir con un ortopedista en la Ciudad de México te garantiza un abordaje integral para restaurar tu salud ósea y muscular.Tratamientos ofrecidos por un ortopedista CDMX
Un ortopedista CDMX evalúa tu caso a través de un diagnóstico preciso que combina historia clínica, exploración física y estudios de imagen. Entre los tratamientos más comunes destacan:
- Terapia farmacológica: moduladores del dolor y antiinflamatorios que reducen la irritación articular.
- Infiltraciones de ácido hialurónico o PRP: mejoran la lubricación de la articulación y promueven la regeneración de tejidos.
- Cirugía mínimamente invasiva: artroscopia para reparar ligamentos o meniscos, con incisiones pequeñas que aceleran la recuperación.
Cada opción se ajusta a tu perfil, ya sea por lesiones deportivas, artrosis incipiente o traumatismos por caídas.
Prevención de lesiones con un ortopedista en la Ciudad de México
La actuación temprana es clave para evitar complicaciones crónicas. Tu ortopedista en CDMX sugiere:
- Fortalecimiento muscular: ejercicios de resistencia para cuádriceps, glúteos y core que estabilizan rodillas y columna.
- Estiramientos dinámicos: alargan tendones e incrementan la elasticidad articular antes y después de la actividad física.
- Educación postural: consejos ergonómicos para cuidar la espalda en el escritorio y optimizar la mecánica al levantar objetos pesados.
Implementar estas recomendaciones bajo supervisión profesional minimiza el riesgo de esguinces, tendinitis y otros percances.
El papel de la fisioterapia en tu recuperación
La fisioterapia es el complemento ideal a la atención quirúrgica o médica. En tu plan de rehabilitación, el ortopedista CDMX coordina sesiones con fisioterapeutas especializados que emplean:
- Terapia manual: movilizaciones articulares y masajes para mejorar la circulación y reducir el edema.
- Ejercicios isométricos y de equilibrio: refuerzan la estabilidad neuromuscular sin someter a la articulación a cargas excesivas.
- Electroterapia y ultrasonido: modalidades que alivian el dolor y aceleran la reparación celular.
Este enfoque multimodal acelera tu reintegración a actividades cotidianas o deportivas.
Consejos extra para cuidar tu sistema musculoesquelético
- Calzado adecuado: selecciona zapatillas con buen soporte y amortiguación para reducir el impacto en tobillos y rodillas.
- Alimentación rica en colágeno y calcio: incorpora lácteos, pescado y frutas cítricas para nutrir tendones y reforzar huesos.
- Descanso programado: alterna días de entrenamiento intenso con jornadas de recuperación activa (yoga, natación suave).
Con estos hábitos, fortaleces tu cuerpo desde la base y prolongas los resultados obtenidos gracias a la guía de tu ortopedista en la Ciudad de México.
Recurrir a un especialista en ortopedia te permite combinar intervenciones médicas con prácticas preventivas inteligentes. Así, evitas recaídas y potencias tu bienestar a largo plazo, manteniendo una vida activa y libre de limitaciones.
-
Protocolos de inmovilización de fracturas en ortopedia
 Una caída repentina o un impacto directo pueden desencadenar un desafío que va más allá del dolor: la necesidad de detener cualquier movimiento óseo para favorecer la curación. En ortopedia, aplicar protocolos precisos de inmovilización de fracturas establece las bases para una reparación exitosa y reduce el riesgo de complicaciones. A continuación, se describen las etapas esenciales, desde la evaluación inicial hasta el seguimiento post-inmovilización.
Una caída repentina o un impacto directo pueden desencadenar un desafío que va más allá del dolor: la necesidad de detener cualquier movimiento óseo para favorecer la curación. En ortopedia, aplicar protocolos precisos de inmovilización de fracturas establece las bases para una reparación exitosa y reduce el riesgo de complicaciones. A continuación, se describen las etapas esenciales, desde la evaluación inicial hasta el seguimiento post-inmovilización.Protocolos de Inmovilización de fracturas en ortopedia
-
Evaluación y diagnóstico preciso
Antes de inmovilizar una fractura, el especialista realiza una exploración física minuciosa y solicita radiografías o tomografías. Esto permite identificar el tipo de fractura (simple, conminuta o desplazada) y planificar el tratamiento adecuado. Detectar posibles lesiones vasculares o nerviosas en esta fase es fundamental para evitar secuelas. -
Reducción y alineación
Cuando los fragmentos óseos están desalineados, se procede a la reducción—manual o quirúrgica—para recolocar los extremos en su posición anatómica. Esta maniobra es clave para garantizar que el hueso consolide correctamente y no queden deformidades. -
Selección de la técnica adecuada
Existen diversas técnicas para fracturas óseas, y la elección depende de la ubicación y la complejidad de la lesión:- Férulas termoplásticas o semirrígidas: ideales para fracturas estables de extremidades superiores, permiten adaptarse al contorno del miembro y facilitan el cuidado diario.
- Yeso convencional: proporciona rigidez total, recomendable en fracturas de tibia, peroné o húmero con desplazamiento significativo.
- Fijadores externos: utilizados en fracturas abiertas o inestables, son sistemas modulares que facilitan el acceso para curaciones sin retirar todo el dispositivo.
-
Aplicación y ajuste del dispositivo
Al colocar el vendaje o yeso, se debe usar vendajes de algodón como barrera para proteger la piel y añadir almohadillas en puntos de presión ósea. Modelar el yeso cuidadosamente garantiza un ajuste uniforme. Tras la inmovilización, es importante comprobar que la circulación no se vea comprometida: introducir un dedo entre la piel y el dispositivo confirma un margen seguro. -
Tratamientos de inmovilización y manejo del dolor
Los tratamientos de inmovilización incluyen, además del dispositivo, medidas de soporte:- Elevación de la extremidad para reducir la inflamación.
- Analgésicos y antiinflamatorios para controlar el dolor y facilitar el reposo.
- Compresas frías en las primeras 48 horas, aplicadas alrededor del yeso para mitigar la hinchazón.
-
Revisiones periódicas
Cada 7 a 10 días, el paciente asiste al ortopedista para inspeccionar el estado de la inmovilización. Se evalúan signos de irritación cutánea, circulación y consolidación ósea mediante nuevas radiografías. Ajustes puntuales o recambios de vendaje evitan complicaciones como úlceras por presión.
Rehabilitación tras la Inmovilización de fracturas
Retirar el soporte no marca el final del proceso, sino el inicio de la rehabilitación. Un fisioterapeuta diseña un plan de movilización pasiva seguido de ejercicios de fortalecimiento progresivo y recuperación funcional. Incorporar actividades diarias de forma gradual restaura la independencia del paciente sin forzar la zona afectada.
Una nutrición balanceada, rica en calcio, vitamina D y proteínas, complementa estos protocolos, favoreciendo la formación de un callo óseo robusto. Con un abordaje integral que combine protocolos ortopédicos, tratamientos de inmovilización y rehabilitación supervisada, la inmovilización de fracturas se convierte en el pilar de una recuperación óptima y duradera.
-
Evaluación y diagnóstico preciso
-
¿Cuándo se debe realizar el primer ultrasonido obstétrico?
El ultrasonido obstétrico es una herramienta diagnóstica fundamental en el seguimiento del embarazo. A través de ondas sonoras de alta frecuencia, permite visualizar el desarrollo embrionario o fetal, la localización del saco gestacional y la salud de estructuras maternas como el útero y los ovarios. Este estudio no solo proporciona información anatómica, sino que también ayuda a establecer pronósticos y a tomar decisiones clínicas oportunas.
Primer ultrasonido durante el embarazo
 El primer ultrasonido obstétrico suele realizarse entre la semana 6 y la semana 9 de gestación, contadas desde el primer día del último periodo menstrual. Este momento temprano del embarazo es clave para confirmar que el embarazo está ubicado dentro del útero (descartando un embarazo ectópico), visualizar el saco gestacional y, en muchos casos, detectar la actividad cardíaca embrionaria.
El primer ultrasonido obstétrico suele realizarse entre la semana 6 y la semana 9 de gestación, contadas desde el primer día del último periodo menstrual. Este momento temprano del embarazo es clave para confirmar que el embarazo está ubicado dentro del útero (descartando un embarazo ectópico), visualizar el saco gestacional y, en muchos casos, detectar la actividad cardíaca embrionaria.Además, esta primera exploración permite establecer una fecha estimada de parto con mayor precisión, ya que en las etapas tempranas la variación en el crecimiento fetal es mínima, lo que hace que la medición de la longitud cráneo-caudal (CRL) sea un parámetro fiable para determinar la edad gestacional.
Importancia del ultrasonido obstétrico en el primer trimestre
Realizar el ultrasonido obstétrico en el primer trimestre no solo confirma la viabilidad del embarazo, sino que también permite detectar alteraciones estructurales graves o embarazos múltiples. En algunos casos, se puede identificar la presencia de hematomas, malformaciones uterinas o alteraciones en los anexos ováricos que podrían representar riesgos durante la gestación.
La valoración temprana también ayuda a identificar signos que sugieren posibles complicaciones, como amenaza de aborto, mola hidatiforme o gestaciones anembrionadas (saco gestacional sin embrión). La detección precoz de estas condiciones permite ofrecer un seguimiento médico oportuno y reducir riesgos para la madre.
Ultrasonido transvaginal vs abdominal en etapas tempranas
Durante las primeras semanas, especialmente antes de la semana 10, el ultrasonido transvaginal suele ser más eficaz que el abdominal, debido a la cercanía de la sonda con el útero. Este método ofrece mayor resolución para evaluar estructuras embrionarias y ginecológicas con mayor detalle.
Una vez que el útero se expande hacia la cavidad abdominal, el ultrasonido abdominal se vuelve más útil, siendo el preferido en etapas más avanzadas del embarazo. En ambos casos, la técnica es segura, indolora y no invasiva para la madre ni para el embrión.
Recomendaciones clínicas
Diversas guías clínicas internacionales, como las del Colegio Americano de Obstetras y Ginecólogos (ACOG) y la Federación Internacional de Ginecología y Obstetricia (FIGO), recomiendan realizar al menos un ultrasonido obstétrico en el primer trimestre para establecer parámetros básicos de salud fetal y materna. Aunque no siempre es obligatorio, es altamente recomendable como parte del control prenatal.
Cuidar la salud materna y fetal desde las primeras semanas de gestación es esencial. Acudir a una unidad médica especializada para realizarse un ultrasonido obstétrico en el momento indicado puede marcar una gran diferencia en el bienestar de la madre y del bebé. ¡Agenda tu prueba de laboratorio y sigue fortaleciendo tu salud prenatal!
-
¿El perfil tiroideo detecta el hipertiroidismo?
El perfil tiroideo es un estudio fundamental para evaluar la función de la glándula tiroides mediante la medición de hormonas específicas en sangre. Entre las alteraciones que puede identificar se encuentra el hipertiroidismo, una condición en la que la tiroides produce hormonas en exceso, lo que acelera múltiples funciones del organismo. Esta hiperactividad hormonal puede tener repercusiones importantes en la salud si no se detecta y trata de forma oportuna.
¿Qué parámetros se analizan en el perfil tiroideo?
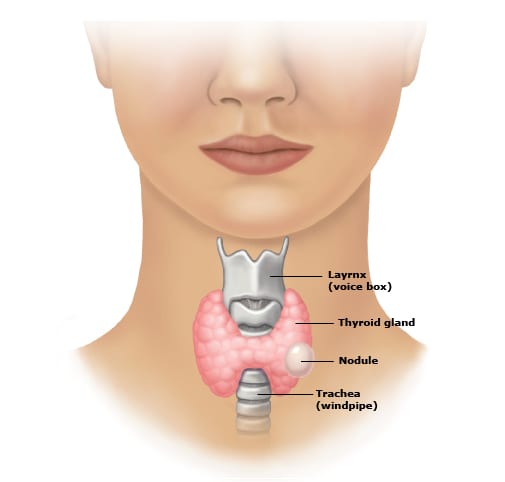 El perfil tiroideo incluye la medición de TSH (hormona estimulante de la tiroides), T4 libre (tiroxina libre) y en algunos casos T3 libre (triyodotironina libre). Estos tres indicadores permiten conocer con precisión si la glándula tiroides está funcionando adecuadamente o si existe una alteración como el hipertiroidismo.
El perfil tiroideo incluye la medición de TSH (hormona estimulante de la tiroides), T4 libre (tiroxina libre) y en algunos casos T3 libre (triyodotironina libre). Estos tres indicadores permiten conocer con precisión si la glándula tiroides está funcionando adecuadamente o si existe una alteración como el hipertiroidismo.En condiciones normales, la TSH regula la producción de T4 y T3. Cuando hay un exceso de estas hormonas, como ocurre en el hipertiroidismo, la TSH disminuye debido a un mecanismo de retroalimentación negativa. Esta característica permite utilizar el perfil tiroideo como herramienta diagnóstica en pacientes con sospecha de alteración metabólica.
Interpretación de resultados en casos de hipertiroidismo
El hipertiroidismo primario se caracteriza por una TSH suprimida (menor a 0.4 mUI/L) y niveles elevados de T4 libre y/o T3 libre. Esta alteración hormonal puede provocar síntomas como pérdida de peso sin causa aparente, palpitaciones, nerviosismo, sudoración excesiva, insomnio, diarrea, temblores y debilidad muscular.
En algunos casos, especialmente en las fases iniciales, el paciente puede presentar un hipertiroidismo subclínico, donde la TSH se encuentra disminuida, pero los niveles de T4 y T3 aún se mantienen dentro de rangos normales. Esta condición también se detecta mediante el perfil tiroideo y requiere seguimiento médico, ya que puede progresar a formas más severas de la enfermedad.
Utilidad clínica del perfil tiroideo en el diagnóstico
El perfil tiroideo no solo permite detectar el hipertiroidismo, sino también diferenciar su origen, lo cual es esencial para definir el tratamiento. Por ejemplo, si se sospecha una enfermedad de Graves-Basedow, una causa autoinmune común del hipertiroidismo, el médico puede solicitar estudios adicionales como anticuerpos antitiroideos o gammagrafía tiroidea.
Además, este estudio es clave para el monitoreo del tratamiento antitiroideo. En pacientes que reciben medicamentos para bloquear la producción hormonal, el perfil tiroideo permite verificar si la función tiroidea está regresando a la normalidad o si persiste el estado hiperfuncionante.
Si presentas síntomas compatibles con hipertiroidismo o antecedentes familiares de enfermedad tiroidea, consulta con un profesional de la salud. Realizarse un perfil tiroideo es una forma sencilla y efectiva de evaluar tu equilibrio hormonal y proteger tu bienestar general. Un diagnóstico temprano puede marcar la diferencia en tu calidad de vida.
-
¿La biometría hemática puede revelar una infección silenciosa?
La biometría hemática es una herramienta diagnóstica de gran utilidad en medicina general y especializada. A través del análisis de los componentes celulares de la sangre, este estudio permite evaluar el estado general del organismo, detectar alteraciones hematológicas y también identificar infecciones, incluso en etapas tempranas o sin síntomas evidentes. Por ello, se considera una prueba clave para la detección de infecciones silenciosas, es decir, aquellas que cursan sin manifestaciones clínicas notorias.
Cambios hematológicos en infecciones sin síntomas
Una infección silenciosa puede generar respuestas inmunológicas que se reflejan en los resultados de la biometría hemática. El primer indicador suele ser el recuento total de leucocitos, el cual puede elevarse (leucocitosis) como reflejo de una infección bacteriana, o disminuir (leucopenia) en algunos cuadros virales.
El aumento específico de un tipo de glóbulo blanco también orienta hacia el agente infeccioso. Por ejemplo, un predominio de neutrófilos puede indicar una infección bacteriana, mientras que el incremento de linfocitos se asocia con infecciones virales. En tanto, los eosinófilos pueden elevarse en presencia de parásitos, incluso cuando el paciente no presenta síntomas digestivos evidentes.
Indicadores sutiles que pueden pasar desapercibidos
Además del conteo leucocitario, otros valores pueden mostrar alteraciones discretas. El volumen corpuscular medio (VCM) o la concentración media de hemoglobina corpuscular (CHCM) pueden cambiar ligeramente debido al impacto inflamatorio sobre la producción de glóbulos rojos. También es posible observar variaciones en el número de plaquetas, como una trombocitosis reactiva, que acompaña a ciertas infecciones crónicas o procesos inflamatorios prolongados.
Estos cambios no siempre causan síntomas clínicos, pero al ser detectados en la biometría hemática, permiten al médico identificar un proceso subclínico en curso. Esta capacidad de anticiparse a los signos clínicos hace que esta prueba sea especialmente valiosa en chequeos de rutina.
Utilidad en el monitoreo y prevención
 En pacientes con factores de riesgo, como inmunosupresión, enfermedades crónicas o antecedentes de infecciones recurrentes, una biometría hemática periódica puede revelar alteraciones compatibles con infecciones sin manifestaciones evidentes. En estos casos, el médico puede solicitar estudios complementarios o iniciar tratamiento oportuno, antes de que la infección se complique o genere síntomas más severos.
En pacientes con factores de riesgo, como inmunosupresión, enfermedades crónicas o antecedentes de infecciones recurrentes, una biometría hemática periódica puede revelar alteraciones compatibles con infecciones sin manifestaciones evidentes. En estos casos, el médico puede solicitar estudios complementarios o iniciar tratamiento oportuno, antes de que la infección se complique o genere síntomas más severos.Este tipo de vigilancia también es útil en contextos quirúrgicos, pediátricos o geriátricos, donde los signos de infección pueden no ser evidentes o estar enmascarados por otras condiciones clínicas.
Interpretación clínica integral
Es importante señalar que una biometría hemática no diagnostica por sí sola una infección, pero sí proporciona evidencia clave que debe ser interpretada junto con la historia clínica, la exploración física y otros estudios. La detección temprana de una infección silenciosa puede prevenir complicaciones y favorecer un tratamiento más eficaz.
Realizarse una biometría hemática regularmente permite monitorear la salud de forma preventiva. Consulta con tu médico y acude a tu laboratorio de confianza para realizar este estudio como parte de tu chequeo general.
-
¿Qué diferencia hay entre el ultrasonido mamario y la mastografía?
El ultrasonido mamario y la mastografía son dos estudios complementarios que permiten visualizar los tejidos mamarios con fines diagnósticos y preventivos. Aunque ambos se utilizan para detectar anormalidades en los senos, existen diferencias fundamentales en su tecnología, indicaciones clínicas y eficacia según el tipo de tejido mamario.
Tecnología y funcionamiento de cada estudio
La mastografía, también conocida como mamografía, es una técnica de imagen basada en rayos X. Se realiza mediante la compresión de las mamas entre dos placas para obtener imágenes bidimensionales de los tejidos. Su capacidad para detectar microcalcificaciones —una señal temprana de cáncer de mama— la convierte en una herramienta fundamental para el tamizaje en mujeres mayores de 40 años.
El ultrasonido mamario, por su parte, emplea ondas sonoras de alta frecuencia para generar imágenes del interior de las mamas. No utiliza radiación ionizante, por lo que resulta seguro incluso en mujeres jóvenes, embarazadas o en período de lactancia. Es particularmente útil en pacientes con tejido mamario denso, donde la mastografía puede tener limitaciones diagnósticas.
Indicaciones clínicas según el caso
El ultrasonido mamario suele indicarse como estudio complementario cuando la mastografía arroja resultados dudosos o cuando se palpa una masa que no aparece claramente en la mastografía. También es la técnica de elección para diferenciar entre quistes y nódulos sólidos, así como para guiar biopsias mamarias en tiempo real.
En cambio, la mastografía es ideal para la detección precoz del cáncer de mama en mujeres asintomáticas, especialmente a partir de los 40 años. Se recomienda su realización anual o bianual como parte del control ginecológico rutinario.
Diferencias en sensibilidad y precisión
La mastografía es más sensible para identificar lesiones calcificadas o estructuras sospechosas de menor tamaño, lo que la convierte en una herramienta esencial en la detección temprana del cáncer. Sin embargo, en mujeres con mamas densas, su capacidad diagnóstica puede reducirse, lo que justifica el uso complementario del ultrasonido.
El ultrasonido mamario tiene la ventaja de ofrecer una visión dinámica y detallada de lesiones palpables, especialmente en tejidos densos o en pacientes jóvenes. No obstante, su sensibilidad depende en gran medida de la experiencia del profesional que lo realiza.
Complementariedad en la detección de enfermedades mamarias
Más que competencias, el ultrasonido mamario y la mastografía son aliados diagnósticos. Utilizados en conjunto, aumentan la precisión en la detección de tumores, quistes, fibroadenomas y otras alteraciones estructurales. La elección del método más adecuado dependerá del perfil clínico de la paciente, la edad, la densidad mamaria y los antecedentes familiares o personales.
Cuida tu salud mamaria y realiza chequeos periódicos
Acudir de forma preventiva a estudios de imagen como el ultrasonido mamario o la mastografía puede marcar una gran diferencia en el diagnóstico temprano de enfermedades. Consulta con tu médico de confianza cuál es el estudio más indicado para ti según tu edad y antecedentes. ¡Haz de la prevención una prioridad y agenda tu prueba de laboratorio cuanto antes!
-
¿El ultrasonido mamario es útil para evaluar prótesis mamarias?
Evaluación de prótesis con ultrasonido mamario
El ultrasonido mamario es una herramienta eficaz para la evaluación de prótesis mamarias, especialmente en el seguimiento de su integridad y en la identificación de posibles complicaciones. Aunque existen otras técnicas de imagen como la resonancia magnética que también se utilizan para este propósito, el ultrasonido ofrece ventajas importantes: es accesible, no invasivo, no emplea radiación y proporciona resultados en tiempo real.
 En pacientes con implantes, el estudio permite visualizar tanto la cápsula protésica como el tejido mamario circundante. Esto es fundamental para detectar signos de ruptura, contractura capsular, seromas, desplazamientos o formaciones anómalas en la región periprotésica.
En pacientes con implantes, el estudio permite visualizar tanto la cápsula protésica como el tejido mamario circundante. Esto es fundamental para detectar signos de ruptura, contractura capsular, seromas, desplazamientos o formaciones anómalas en la región periprotésica.Detección de alteraciones alrededor de los implantes
Uno de los usos principales del ultrasonido mamario en mujeres con prótesis es la identificación de alteraciones en el tejido mamario adyacente. A pesar de la presencia del implante, es posible evaluar estructuras superficiales y detectar nódulos, quistes u otras lesiones. Además, permite observar si existe acumulación de líquido alrededor del implante o si se ha formado una contractura capsular, una complicación frecuente que puede causar molestias o distorsión en la forma del seno.
La imagen ecográfica también permite valorar la localización del implante (subglandular o submuscular) y detectar signos de ruptura extracapsular, como la presencia de silicona libre fuera de la cápsula.
Indicaciones clínicas para el uso del ultrasonido
El ultrasonido mamario se indica en pacientes con prótesis cuando existen síntomas como dolor, asimetría reciente, endurecimiento del seno, cambios en la forma, o sospecha de ruptura. También puede formar parte de una rutina de control periódico, especialmente en mujeres con antecedentes de cirugía mamaria estética o reconstructiva.
En casos de traumatismos o intervenciones previas, el ultrasonido ayuda a identificar posibles desplazamientos o irregularidades en la prótesis. Asimismo, se utiliza para guiar procedimientos intervencionistas como punciones o drenajes en caso de seromas o abscesos.
Limitaciones y valor complementario
Aunque el ultrasonido mamario brinda información relevante sobre el estado de los implantes y del tejido mamario circundante, su sensibilidad para detectar rupturas intracapsulares puede ser menor que la de la resonancia magnética. Sin embargo, su utilidad como primer estudio de imagen es indiscutible, sobre todo cuando se combinan los hallazgos clínicos con la experiencia del radiólogo.
La elección del método depende de las características de la paciente, el tipo de implante y la sospecha clínica. En muchos casos, el ultrasonido permite realizar un seguimiento adecuado sin necesidad de recurrir a estudios más complejos, a menos que se detecten hallazgos que lo justifiquen.
Si tienes implantes mamarios, ya sean estéticos o reconstructivos, y presentas molestias o deseas conocer su estado actual, acude a realizarte un ultrasonido mamario en un laboratorio especializado. ¡Cuidar tu salud es el primer paso para tu tranquilidad!
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.