-
¿Qué debo esperar después de realizarme un ultrasonido hepatobiliar?
El ultrasonido hepatobiliar es un procedimiento diagnóstico no invasivo utilizado para evaluar el estado del hígado, la vesícula biliar y las vías biliares. Se emplea ampliamente en el estudio de síntomas digestivos como dolor abdominal, ictericia, náuseas o elevación de enzimas hepáticas. Este estudio ofrece imágenes en tiempo real de los órganos abdominales superiores, permitiendo detectar alteraciones estructurales y funcionales. Una vez realizado, es importante que el paciente conozca qué puede esperar durante el periodo posterior al procedimiento.
Recuperación inmediata tras el estudio hepatobiliar
 Al ser una técnica no invasiva, el ultrasonido hepatobiliar no requiere anestesia ni sedación, por lo que la recuperación es inmediata. El paciente puede reincorporarse a sus actividades cotidianas sin restricciones, incluyendo la alimentación normal, siempre que el médico no indique lo contrario. No se presentan efectos secundarios relevantes, ya que el estudio no implica exposición a radiación ni manipulación interna de órganos.
Al ser una técnica no invasiva, el ultrasonido hepatobiliar no requiere anestesia ni sedación, por lo que la recuperación es inmediata. El paciente puede reincorporarse a sus actividades cotidianas sin restricciones, incluyendo la alimentación normal, siempre que el médico no indique lo contrario. No se presentan efectos secundarios relevantes, ya que el estudio no implica exposición a radiación ni manipulación interna de órganos.En casos en los que el paciente haya sido sometido a ayuno previo, es recomendable iniciar la ingesta de alimentos de forma progresiva, comenzando con opciones ligeras. Si el estudio fue realizado como parte de una valoración más amplia o antes de un procedimiento médico, se deberán seguir las indicaciones específicas del equipo tratante.
Interpretación de los resultados del ultrasonido hepatobiliar
Una vez completado el estudio, las imágenes obtenidas son revisadas por un médico radiólogo, quien emitirá un informe interpretando los hallazgos. Este proceso puede tomar desde unas horas hasta uno o dos días, dependiendo del laboratorio o centro de imagen. Es importante entender que el técnico que realiza el ultrasonido no tiene la responsabilidad de explicar los resultados; dicha función recae en el especialista tratante.
En el informe, se pueden describir aspectos normales, como un hígado de tamaño y ecogenicidad adecuados, una vesícula biliar sin cálculos y vías biliares no dilatadas. Sin embargo, también pueden detectarse hallazgos que requieran seguimiento o estudios complementarios, como quistes, masas, litiasis o alteraciones en el flujo biliar. Estos hallazgos serán analizados por el médico que solicitó el estudio, quien decidirá los siguientes pasos en la evaluación o tratamiento.
Seguimiento y posibles indicaciones posteriores
En algunos casos, el médico puede recomendar repetir el ultrasonido hepatobiliar tras un intervalo determinado, especialmente si se requiere vigilar la evolución de una lesión benigna o confirmar la resolución de un proceso inflamatorio. También puede solicitar estudios adicionales, como una tomografía computarizada, resonancia magnética o pruebas de función hepática, si los resultados sugieren una alteración de mayor relevancia.
El ultrasonido hepatobiliar es una herramienta fundamental en el diagnóstico oportuno de enfermedades hepáticas y biliares. La tranquilidad que aporta un resultado normal o la detección temprana de una anomalía son elementos clave para preservar la salud digestiva y general. Si tu médico te indica este estudio, no lo postergues. ¡Cuida tu salud y realiza tus estudios de laboratorio e imagen a tiempo!
-
¿Cuáles son los diferentes tipos de tomografía que existen?
La tomografía es una técnica de diagnóstico por imagen que permite obtener cortes transversales del cuerpo humano mediante el uso de distintas tecnologías. Esta herramienta médica ha revolucionado el abordaje clínico de múltiples enfermedades al ofrecer imágenes detalladas de órganos, tejidos y estructuras internas sin necesidad de procedimientos invasivos. Con el paso del tiempo, se han desarrollado diversas modalidades de tomografía, cada una con aplicaciones específicas según las necesidades clínicas del paciente.
Tomografía computarizada (TC)
 La tomografía computarizada, también conocida como escáner o TAC (tomografía axial computarizada), es una de las modalidades más utilizadas en la práctica médica actual. Funciona mediante la emisión de rayos X desde diferentes ángulos alrededor del cuerpo, los cuales son captados por sensores que transmiten los datos a un sistema computarizado encargado de reconstruir las imágenes en secciones bidimensionales o tridimensionales.
La tomografía computarizada, también conocida como escáner o TAC (tomografía axial computarizada), es una de las modalidades más utilizadas en la práctica médica actual. Funciona mediante la emisión de rayos X desde diferentes ángulos alrededor del cuerpo, los cuales son captados por sensores que transmiten los datos a un sistema computarizado encargado de reconstruir las imágenes en secciones bidimensionales o tridimensionales.Este tipo de tomografía es especialmente útil para el diagnóstico de patologías en el cerebro, los pulmones, el abdomen y los vasos sanguíneos. Su capacidad para diferenciar estructuras con densidades similares, como masas tumorales o hemorragias internas, la convierte en una herramienta imprescindible en urgencias médicas y seguimiento oncológico.
Tomografía por emisión de positrones (PET)
La tomografía por emisión de positrones es una técnica de imagen funcional que, a diferencia de otras modalidades estructurales, permite evaluar procesos metabólicos dentro del organismo. En este procedimiento, se inyecta al paciente un radiofármaco que emite positrones. Estos positrones interactúan con electrones generando rayos gamma, los cuales son detectados por el escáner para formar imágenes.
La tomografía PET se utiliza principalmente en oncología para detectar actividad tumoral, evaluar metástasis y controlar la respuesta a tratamientos. También tiene aplicaciones relevantes en neurología y cardiología, ya que permite identificar zonas del cerebro con disminución del metabolismo o áreas cardíacas con isquemia.
Tomografía por emisión de fotón único (SPECT)
La tomografía por emisión de fotón único, conocida por sus siglas en inglés SPECT (Single Photon Emission Computed Tomography), es similar a la PET, pero utiliza diferentes radioisótopos que emiten fotones gamma directamente. La información recopilada se reconstruye para obtener imágenes tridimensionales que permiten evaluar la perfusión y la función de órganos internos.
El SPECT se emplea con frecuencia en estudios cardiológicos para valorar la irrigación del miocardio y en neurología para investigar trastornos como el Alzheimer o la epilepsia. También puede ser útil en la evaluación de lesiones óseas y procesos inflamatorios.
Tomografía óptica coherente (OCT)
La tomografía de coherencia óptica es una modalidad que utiliza luz infrarroja para obtener imágenes de alta resolución de tejidos biológicos, particularmente en oftalmología. A través de la interferometría, esta técnica permite observar capas microscópicas de la retina y otras estructuras oculares.
Su principal aplicación clínica está en el diagnóstico y seguimiento de enfermedades como el glaucoma, la degeneración macular relacionada con la edad y el edema macular diabético. Recientemente, también ha encontrado usos en dermatología y cardiología, donde puede emplearse para examinar placas arteriales.
Tomografía de impedancia eléctrica (EIT)
La tomografía de impedancia eléctrica es una técnica emergente que genera imágenes en tiempo real mediante la medición de las variaciones de impedancia eléctrica en diferentes regiones del cuerpo. Se basa en la aplicación de pequeñas corrientes eléctricas a través de electrodos colocados sobre la piel y en la detección de los cambios de voltaje resultantes.
Aunque su resolución espacial es limitada comparada con otras modalidades, esta tecnología tiene la ventaja de ser segura, no invasiva y libre de radiación ionizante. Se está explorando su uso en el monitoreo pulmonar de pacientes en cuidados intensivos, especialmente en casos de insuficiencia respiratoria.
Tomografía de emisión de neutrones
Esta variante utiliza haces de neutrones para interactuar con los núcleos atómicos del cuerpo, produciendo imágenes basadas en las características nucleares de los tejidos. Debido a su complejidad técnica y a la necesidad de instalaciones especializadas, su uso está mayormente restringido al ámbito experimental y a investigaciones en áreas como la medicina nuclear o la caracterización de materiales biológicos.
A pesar de sus limitaciones logísticas, ofrece una perspectiva única sobre la composición elemental de los tejidos, lo que podría aportar información complementaria en el diagnóstico de ciertas patologías.
Tomografía microcomputarizada (micro-CT)
La microtomografía computarizada es una técnica utilizada principalmente en investigación y en estudios preclínicos. Emplea principios similares a la TC convencional, pero con una resolución mucho más alta, capaz de visualizar estructuras microscópicas.
Se aplica en campos como la ingeniería biomédica, la odontología y la biología estructural, permitiendo el análisis detallado de huesos, tejidos blandos y dispositivos implantables. En medicina humana su uso es aún limitado debido a las altas dosis de radiación requeridas para obtener imágenes de alta precisión.
Tomografía de resonancia magnética (MRI con técnica tomográfica)
Aunque tradicionalmente la resonancia magnética no se denomina tomografía, sus capacidades para obtener cortes detallados del cuerpo la colocan dentro de las técnicas tomográficas modernas. A través del uso de campos magnéticos y ondas de radiofrecuencia, se generan imágenes de gran contraste en tejidos blandos, sin la utilización de radiación ionizante.
Es particularmente eficaz en la evaluación del sistema nervioso central, las articulaciones, los músculos y los órganos internos. Además, las técnicas avanzadas como la espectroscopía por resonancia magnética o la tractografía cerebral ofrecen datos funcionales y estructurales complementarios.
Aplicaciones clínicas de las distintas formas de tomografía
Cada tipo de tomografía ofrece ventajas específicas que responden a diferentes necesidades diagnósticas. La elección de la modalidad adecuada depende del tipo de patología sospechada, la condición clínica del paciente y los objetivos del estudio. Mientras que algunas técnicas ofrecen información estructural detallada, otras proporcionan datos sobre la función metabólica, la perfusión tisular o la actividad eléctrica de los órganos.
El desarrollo continuo de nuevas tecnologías, así como la integración de modalidades híbridas como el PET-TC o el SPECT-RM, está ampliando las posibilidades diagnósticas y terapéuticas en medicina. Estas combinaciones permiten obtener imágenes más precisas y contextualizadas, mejorando la capacidad de los profesionales de la salud para tomar decisiones clínicas fundamentadas.
-
¿Duele el tamiz neonatal y cómo reacciona el bebé?
 El tamiz neonatal es una prueba de detección temprana que se realiza en los primeros días de vida para identificar enfermedades congénitas que pueden comprometer la salud y el desarrollo del recién nacido. Esta evaluación es fundamental para iniciar tratamientos oportunos y evitar complicaciones graves. Sin embargo, uno de los aspectos que más preocupa a madres y padres es si el procedimiento causa dolor y cómo puede reaccionar su bebé al realizarse el estudio.
El tamiz neonatal es una prueba de detección temprana que se realiza en los primeros días de vida para identificar enfermedades congénitas que pueden comprometer la salud y el desarrollo del recién nacido. Esta evaluación es fundamental para iniciar tratamientos oportunos y evitar complicaciones graves. Sin embargo, uno de los aspectos que más preocupa a madres y padres es si el procedimiento causa dolor y cómo puede reaccionar su bebé al realizarse el estudio.
¿Qué sensaciones produce el tamiz neonatal?El procedimiento del tamiz neonatal consiste en extraer unas gotas de sangre del talón del recién nacido, utilizando una lanceta estéril. Aunque se trata de una técnica mínimamente invasiva, es posible que el bebé experimente una molestia momentánea al momento de la punción. La intensidad del dolor es leve y comparable al de una inyección común.
Debido a que el sistema nervioso del recién nacido aún está en desarrollo, la percepción del dolor puede ser diferente a la de un adulto. La mayoría de los bebés presenta una reacción breve, como llanto o gesticulaciones de incomodidad, que suele desaparecer en pocos minutos. No se trata de un dolor prolongado ni persistente, y el malestar se puede aliviar con medidas sencillas.
Reacciones comunes del recién nacido durante la pruebaLas reacciones al tamiz neonatal varían según la sensibilidad del bebé, su edad gestacional y su estado general. Algunos bebés lloran brevemente al sentir la punción, mientras que otros apenas reaccionan. Es común que durante la toma de muestra el llanto sea reflejo del estímulo doloroso, pero esto no representa una complicación ni implica que el bebé esté sufriendo.
Algunos estudios han demostrado que acciones como mantener el contacto piel con piel con la madre, hablarle suavemente, ofrecerle alimento antes o después del procedimiento, o permitirle succionar, pueden ayudar a disminuir el malestar del bebé y reducir su reacción.
Duración y recuperación tras la toma de muestraLa obtención de sangre para el tamiz neonatal es un proceso rápido, que no suele durar más de cinco minutos. Después de la punción, se aplica presión suave en el talón para detener el sangrado y se limpia la zona. En la mayoría de los casos, el bebé se calma al poco tiempo y continúa su rutina sin inconvenientes.
No se requiere un cuidado especial posterior, aunque es recomendable observar el área de punción durante algunas horas para verificar que no haya enrojecimiento excesivo o sangrado persistente. Las reacciones adversas son extremadamente raras.
Importancia de realizar el tamiz neonatal a tiempoA pesar de la molestia leve que puede causar, el tamiz neonatal representa un beneficio incalculable para la salud del recién nacido. Permite diagnosticar enfermedades que no presentan síntomas visibles al nacer y que, sin tratamiento temprano, pueden generar daños irreversibles.
El bienestar de tu bebé comienza con decisiones informadas y responsables. Realiza el tamiz neonatal dentro del periodo indicado y asegúrate de darle un inicio de vida saludable. Acude a tu laboratorio de confianza y cuida su salud desde el primer día. -
¿Qué significan los niveles altos o bajos de glucosa en la química sanguínea?
La glucosa es una de las sustancias más importantes que se mide en una química sanguínea. Este azúcar simple es la principal fuente de energía para las células del cuerpo y juega un papel crucial en el funcionamiento adecuado del organismo. Sin embargo, los niveles de glucosa en sangre deben mantenerse dentro de un rango específico para garantizar la salud. Tanto los niveles elevados como los niveles bajos de glucosa pueden ser indicativos de problemas de salud que requieren atención médica.
¿Cómo se mide la glucosa en una química sanguínea?
 En una química sanguínea, se mide la cantidad de glucosa presente en una muestra de sangre. Los resultados de esta prueba se expresan generalmente en miligramos por decilitro (mg/dL). Un rango normal de glucosa en sangre suele estar entre 70 y 100 mg/dL en ayunas, aunque este valor puede variar ligeramente dependiendo de las guías médicas de cada país.
En una química sanguínea, se mide la cantidad de glucosa presente en una muestra de sangre. Los resultados de esta prueba se expresan generalmente en miligramos por decilitro (mg/dL). Un rango normal de glucosa en sangre suele estar entre 70 y 100 mg/dL en ayunas, aunque este valor puede variar ligeramente dependiendo de las guías médicas de cada país.Niveles altos de glucosa: Hiperglucemia
Cuando los niveles de glucosa en sangre son elevados, se habla de hiperglucemia. Esta condición es un indicador importante de problemas metabólicos, especialmente diabetes. La hiperglucemia puede ser causada por una variedad de factores, entre ellos:
- Diabetes tipo 1 y tipo 2: Ambas son enfermedades en las que el cuerpo no puede regular correctamente los niveles de glucosa en sangre. En la diabetes tipo 1, el páncreas no produce insulina, mientras que en la diabetes tipo 2, el cuerpo no responde adecuadamente a la insulina.
- Estrés: El estrés físico o emocional puede aumentar temporalmente los niveles de glucosa, ya que el cuerpo libera hormonas como el cortisol, que incrementan la producción de glucosa.
- Infecciones: Las infecciones graves pueden desencadenar un aumento en los niveles de glucosa debido a la respuesta inflamatoria del cuerpo.
- Problemas hormonales: Trastornos como el síndrome de Cushing o el hipertiroidismo pueden provocar niveles elevados de glucosa.
La hiperglucemia prolongada no tratada puede dañar los vasos sanguíneos, los nervios y los órganos, lo que aumenta el riesgo de enfermedades cardiovasculares, ceguera, insuficiencia renal y amputaciones.
Niveles bajos de glucosa: Hipoglucemia
Por otro lado, los niveles bajos de glucosa en sangre, conocidos como hipoglucemia, pueden ser igual de peligrosos. La hipoglucemia ocurre cuando los niveles de glucosa caen por debajo de los 70 mg/dL, lo que puede llevar a varios síntomas graves, tales como mareos, confusión, temblores y pérdida del conocimiento.
Las causas más comunes de la hipoglucemia incluyen:
- Uso excesivo de medicamentos para la diabetes: Los pacientes que toman insulina o medicamentos orales para reducir los niveles de glucosa pueden experimentar hipoglucemia si toman más de la dosis recomendada o si no consumen suficientes carbohidratos.
- Ayuno prolongado o malnutrición: Si el cuerpo no recibe suficiente glucosa debido a una ingesta insuficiente de alimentos, los niveles de glucosa pueden bajar peligrosamente.
- Consumo excesivo de alcohol: El alcohol puede interferir con la capacidad del hígado para liberar glucosa en la sangre, lo que puede provocar una caída rápida de los niveles de glucosa.
- Problemas hormonales o insuficiencia renal: Trastornos hormonales, como el hipoparatiroidismo, y la insuficiencia renal también pueden estar relacionados con la hipoglucemia.
La hipoglucemia severa puede poner en peligro la vida si no se trata de manera inmediata, ya que puede provocar convulsiones, daño cerebral y coma.
¿Cómo se manejan los niveles anormales de glucosa?
El tratamiento para los niveles anormales de glucosa depende de la causa subyacente. En casos de hiperglucemia, es esencial controlar los niveles de glucosa mediante cambios en la dieta, el ejercicio y, cuando sea necesario, medicación. Para la hipoglucemia, el tratamiento consiste generalmente en consumir alimentos o bebidas con azúcar rápidamente, como jugos o tabletas de glucosa, y ajustar las dosis de medicamentos.
Importancia de monitorear los niveles de glucosa
Monitorear los niveles de glucosa es fundamental para mantener un buen estado de salud. Los cambios en los niveles de glucosa pueden ser señales tempranas de enfermedades graves que, si se tratan a tiempo, pueden prevenir complicaciones mayores.
Recuerda cuidar tu salud y, si tienes dudas sobre tus niveles de glucosa, realizarte una química sanguínea es un paso importante. La prevención y el monitoreo regular te ayudarán a mantenerte saludable y a evitar problemas a largo plazo.
-
¿Cómo prepararme para una prueba de VIH?
Realizarse una prueba de VIH es un paso importante para cuidar de la salud y prevenir la propagación del virus. Es fundamental entender el proceso de preparación para obtener resultados precisos y fiables. A continuación, se detallan las recomendaciones clave para prepararse adecuadamente antes de someterse a esta prueba.
Entender la importancia de la prueba de VIH
La prueba de VIH permite detectar la presencia del virus en el organismo. Existen varios tipos de pruebas, como las pruebas rápidas, las de laboratorio y las de autodiagnóstico. Todas son eficaces para determinar si una persona está infectada, pero es crucial realizarlas en el momento adecuado para obtener resultados precisos. La mejor forma de protegerse y proteger a los demás es ser consciente de su estatus y tomar medidas si es necesario.
Momento adecuado para hacerse la prueba de VIH
La ventana inmunológica, el periodo en el cual el virus puede no ser detectado inmediatamente después de la exposición, es un factor importante a tener en cuenta. Por lo general, se recomienda esperar entre 2 a 4 semanas después de una posible exposición al virus antes de realizarse la prueba. Esto asegura que el organismo haya tenido suficiente tiempo para producir los anticuerpos necesarios que las pruebas detectan. Sin embargo, algunas pruebas avanzadas pueden detectar el VIH antes.
 Preparación para la prueba de VIH
Preparación para la prueba de VIHUna de las primeras preguntas que muchas personas se hacen es si deben estar en ayunas para realizarse la prueba de VIH. En la mayoría de los casos, no es necesario ayunar antes de la prueba, ya que las pruebas de VIH no requieren de una muestra de sangre en ayunas. Sin embargo, si se está realizando un análisis completo que incluya otras pruebas de laboratorio, como un perfil lipídico o pruebas de función hepática, puede que se indique ayuno.
Es importante, además, asistir a la consulta con el laboratorio o centro de salud con suficiente tiempo para evitar el estrés o la ansiedad, lo que puede afectar la precisión del resultado. Asegúrese de llevar consigo una identificación válida y, si es posible, revise los requisitos específicos del centro médico al que asistirá.
Confidencialidad y apoyo psicológico durante la prueba
Es fundamental saber que las pruebas de VIH se realizan de manera confidencial, lo que significa que los resultados serán compartidos únicamente con la persona que se haya sometido a la prueba. Algunas personas pueden sentirse nerviosas o ansiosas antes de realizarse la prueba, y esto es completamente natural. Si se siente inseguro o necesita apoyo, considere hablar con un consejero o buscar información sobre recursos que le brinden ayuda emocional. En muchos centros de salud, también se ofrece asesoramiento antes y después de la prueba.
Qué hacer después de la prueba de VIH
Una vez realizada la prueba, el personal médico o el consejero le proporcionará información sobre cómo acceder a los resultados. Dependiendo del tipo de prueba, puede obtener los resultados en minutos o después de unos días. Si el resultado es negativo y ha transcurrido el tiempo suficiente desde la exposición, esto generalmente indica que no tiene VIH. Si el resultado es positivo, es fundamental recibir orientación médica y seguir un tratamiento adecuado.
Es importante destacar que el VIH es tratable. Con el diagnóstico adecuado y el seguimiento médico, las personas con VIH pueden llevar una vida saludable y activa.
Cuidar de nuestra salud es esencial, y someterse a una prueba de VIH es un paso clave para detectar el virus a tiempo. Si aún no te has realizado esta prueba, considera hacerlo y recuerda que la prevención es la mejor manera de cuidar tu bienestar.
-
¿Cómo prepararse antes de realizar un perfil tiroideo?
El perfil tiroideo es una prueba clave para evaluar el funcionamiento de la glándula tiroides y detectar posibles alteraciones en su actividad. Esta prueba mide los niveles de hormonas tiroideas como la TSH (hormona estimulante de la tiroides), T3 (triyodotironina) y T4 (tiroxina), que son fundamentales para el metabolismo del cuerpo. Para obtener resultados precisos y fiables, es importante seguir ciertas recomendaciones antes de realizarse el perfil tiroideo. A continuación, se detallan los pasos clave en la preparación de esta prueba.
Consideraciones sobre la ingesta de alimentos y bebidas
Una de las principales recomendaciones antes de realizar un perfil tiroideo es tener en cuenta las indicaciones sobre la ingesta de alimentos y bebidas. En general, no es necesario estar en ayunas para esta prueba, pero algunos laboratorios pueden requerirlo para garantizar la exactitud de los resultados. En caso de que se indique el ayuno, se recomienda abstenerse de comer o beber durante al menos 8 horas antes de la prueba. Es importante seguir las instrucciones específicas que le proporcione su médico o el laboratorio.
Evitar medicamentos que puedan interferir con los resultados
El perfil tiroideo puede verse afectado por ciertos medicamentos que alteran los niveles hormonales en la tiroides. Si está tomando medicamentos como la levotiroxina, hormonas tiroideas o fármacos que afectan el metabolismo, como los corticosteroides, es crucial informar a su médico antes de realizar la prueba. En algunos casos, se puede recomendar suspender el medicamento temporalmente antes de la prueba, pero siempre bajo la supervisión de un profesional de la salud. Además, ciertos suplementos como el yodo o los medicamentos para la diabetes también pueden influir en los resultados, por lo que es fundamental discutir estos aspectos con su médico.
Consideraciones sobre el momento de la prueba
El momento en que se realiza el perfil tiroideo puede tener un impacto en los resultados. Los niveles de las hormonas tiroideas pueden variar durante el día, siendo más bajos por la mañana y más altos por la tarde. En la mayoría de los casos, se recomienda realizar la prueba por la mañana, ya que los niveles de TSH suelen estar más estables y elevados en este período. Sin embargo, es importante seguir las recomendaciones específicas de su médico en cuanto al horario adecuado para la prueba.
El impacto de factores hormonales y fisiológicos
El estado fisiológico de una persona puede influir en los resultados del perfil tiroideo. En mujeres, el ciclo menstrual, el embarazo o la menopausia pueden alterar los niveles hormonales y afectar los resultados. Por ejemplo, durante el embarazo, los niveles de ciertas hormonas pueden aumentar, lo que podría interferir con la interpretación del perfil tiroideo. Si está embarazada o sospecha que podría estarlo, es importante informar a su médico para que se tomen en cuenta estos factores al analizar los resultados.
El rol del estrés y otros factores externos
El estrés físico y emocional puede influir en la función tiroidea, por lo que se recomienda tratar de minimizar el estrés antes de realizarse un perfil tiroideo. Además, factores como las infecciones recientes, fiebre o enfermedades graves pueden alterar temporalmente los niveles hormonales y afectar los resultados de la prueba. Si ha estado experimentando un periodo de estrés o alguna enfermedad reciente, es importante discutirlo con su médico antes de realizar la prueba.
El perfil tiroideo es una herramienta diagnóstica importante para identificar posibles trastornos en la tiroides. Prepararse adecuadamente para la prueba ayuda a asegurar que los resultados sean precisos y reflejen el estado real de su salud. Si tiene dudas sobre cómo prepararse para este examen o si tiene síntomas que podrían estar relacionados con disfunciones tiroideas, consulte a su médico. Mantener un control adecuado de la salud y realizarse las pruebas necesarias es fundamental para el bienestar general.
-
¿Cuándo se recomienda realizar un perfil tiroideo?
El perfil tiroideo es una serie de pruebas de laboratorio que evalúan el funcionamiento de la glándula tiroides. La tiroides, una glándula endocrina situada en el cuello, regula funciones clave del cuerpo, como el metabolismo, la temperatura corporal y el ritmo cardíaco. Las alteraciones en su funcionamiento pueden dar lugar a trastornos que afecten la calidad de vida de las personas. A continuación, se detallan las situaciones en las que se recomienda realizar un perfil tiroideo.
Signos y síntomas de trastornos tiroideos
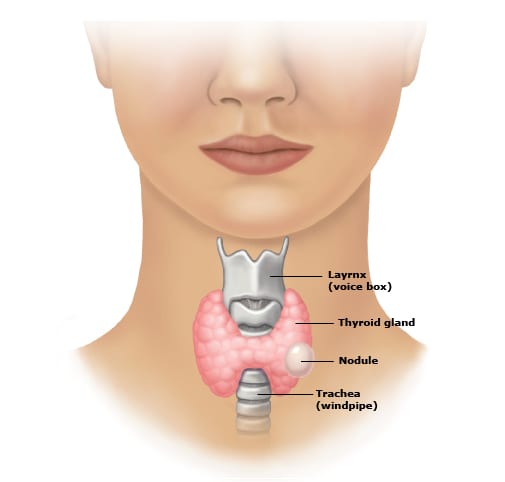 Uno de los principales motivos para realizarse un perfil tiroideo es la presencia de síntomas que sugieren disfunción de la tiroides. Entre estos síntomas se incluyen fatiga inexplicable, aumento o pérdida de peso repentina, cambios en la temperatura corporal, palpitaciones, problemas de concentración y alteraciones en el ciclo menstrual en mujeres. Si experimenta alguno de estos síntomas, es recomendable consultar a un médico y considerar la posibilidad de realizar un perfil tiroideo para determinar la función de la glándula tiroides.
Uno de los principales motivos para realizarse un perfil tiroideo es la presencia de síntomas que sugieren disfunción de la tiroides. Entre estos síntomas se incluyen fatiga inexplicable, aumento o pérdida de peso repentina, cambios en la temperatura corporal, palpitaciones, problemas de concentración y alteraciones en el ciclo menstrual en mujeres. Si experimenta alguno de estos síntomas, es recomendable consultar a un médico y considerar la posibilidad de realizar un perfil tiroideo para determinar la función de la glándula tiroides.Enfermedades previas relacionadas con la tiroides
Si una persona tiene antecedentes personales o familiares de trastornos tiroideos, como hipotiroidismo o hipertiroidismo, es fundamental realizarse un perfil tiroideo regularmente. Estas condiciones tienen una base genética y pueden manifestarse en cualquier momento. La detección temprana de anomalías en los niveles hormonales tiroideos puede ayudar a iniciar el tratamiento adecuado y prevenir complicaciones graves, como enfermedades cardiovasculares o problemas reproductivos.
Mujeres embarazadas o en edad fértil
Durante el embarazo, el perfil tiroideo se recomienda como parte de la atención prenatal. Los trastornos tiroideos durante el embarazo pueden afectar tanto a la madre como al feto, aumentando el riesgo de complicaciones, como hipertensión gestacional, parto prematuro o bajo peso al nacer. Además, las mujeres con antecedentes de disfunción tiroidea deben realizarse este examen para monitorear su salud y garantizar un embarazo saludable.
Personas mayores de 60 años
A medida que las personas envejecen, los riesgos de desarrollar trastornos tiroideos aumentan. Los estudios muestran que las personas mayores de 60 años tienen mayor probabilidad de sufrir disfunción tiroidea, especialmente hipotiroidismo. Realizar un perfil tiroideo en este grupo etario ayuda a detectar de manera temprana condiciones que pueden alterar su bienestar general y calidad de vida.
Tratamientos o condiciones médicas preexistentes
Ciertos tratamientos y condiciones médicas pueden afectar la función tiroidea. Medicamentos como los corticosteroides, los anticonvulsivos y algunos tratamientos para el cáncer pueden alterar los niveles hormonales. Además, condiciones como la diabetes, enfermedades autoinmunes y trastornos del colesterol pueden estar asociadas con alteraciones tiroideas. En estos casos, es importante realizarse un perfil tiroideo para asegurar que no existan complicaciones adicionales.
Monitoreo de tratamientos de la tiroides
Las personas que ya han sido diagnosticadas con algún trastorno tiroideo, como hipotiroidismo o hipertiroidismo, deben realizarse un perfil tiroideo periódicamente. Este análisis permite ajustar las dosis de los medicamentos, como la levotiroxina para el hipotiroidismo, y monitorear la función tiroidea para evitar recaídas o complicaciones.
Es fundamental mantener un control regular de la salud, especialmente de la tiroides, debido a la importancia que tiene esta glándula en el bienestar general. Si experimenta alguno de los síntomas mencionados o tiene factores de riesgo, consulte a un profesional de la salud y considere realizarse un perfil tiroideo. La detección temprana de trastornos tiroideos puede prevenir complicaciones y mejorar su calidad de vida.
-
¿Cuándo debo empezar a hacerme el papanicolaou?
El papanicolaou, también conocido como citología cervical, es una prueba de detección fundamental para identificar alteraciones en las células del cuello uterino que podrían derivar en cáncer cervicouterino. Esta herramienta diagnóstica permite identificar de manera temprana lesiones precancerosas o la presencia de células anómalas, lo cual aumenta significativamente las probabilidades de tratamiento exitoso y prevención de complicaciones mayores.
Edad recomendada para iniciar el papanicolaou
 Según las recomendaciones de diversas organizaciones médicas internacionales, se aconseja que las mujeres comiencen a realizarse el papanicolaou a partir de los 21 años, independientemente de si han iniciado o no su vida sexual. Sin embargo, en ciertos países o regiones, los lineamientos pueden variar y considerar el inicio de relaciones sexuales como punto de partida para la primera citología cervical.
Según las recomendaciones de diversas organizaciones médicas internacionales, se aconseja que las mujeres comiencen a realizarse el papanicolaou a partir de los 21 años, independientemente de si han iniciado o no su vida sexual. Sin embargo, en ciertos países o regiones, los lineamientos pueden variar y considerar el inicio de relaciones sexuales como punto de partida para la primera citología cervical.Entre los 21 y 29 años, se recomienda realizar la prueba cada tres años si los resultados anteriores han sido normales. A partir de los 30 años, puede combinarse con la prueba de detección del virus del papiloma humano (VPH), lo que permite ampliar el intervalo entre estudios a cinco años si ambas pruebas resultan negativas.
Importancia del examen en mujeres jóvenes
Aunque el cáncer cervicouterino es más frecuente en mujeres mayores de 30 años, es crucial comenzar con el papanicolaou en edades tempranas para detectar posibles cambios celulares provocados por infecciones persistentes con VPH de alto riesgo. Este virus, transmitido principalmente por contacto sexual, es el principal factor asociado al desarrollo de lesiones precancerosas.
Iniciar el tamizaje en la edad recomendada garantiza un monitoreo adecuado y permite intervenir oportunamente ante cualquier indicio de alteración epitelial.
Factores que pueden modificar la frecuencia del papanicolaou
Existen condiciones clínicas que pueden requerir una vigilancia más estrecha mediante pruebas de papanicolaou más frecuentes. Entre ellas se encuentran:
- Historia previa de resultados anormales en citologías cervicales.
- Diagnóstico previo de lesiones precancerosas o cáncer de cuello uterino.
- Inmunosupresión, ya sea por tratamiento médico o enfermedades como el VIH.
- Infecciones persistentes por VPH de alto riesgo.
El seguimiento médico individualizado es esencial para definir el calendario óptimo de exámenes en función del riesgo personal y los antecedentes clínicos.
Suspensión del papanicolaou en etapas avanzadas
En mujeres mayores de 65 años que han tenido resultados normales de papanicolaou de forma consecutiva en los últimos 10 años, y que no presentan factores de riesgo adicionales, puede considerarse la suspensión del tamizaje. Asimismo, en mujeres que han sido sometidas a histerectomía total por causas benignas y no tienen historia de displasia cervical, el papanicolaou puede dejar de ser necesario. No obstante, esta decisión debe tomarse en conjunto con el profesional de salud tratante.
Cuidar la salud ginecológica es una responsabilidad que no debe postergarse. Acudir periódicamente al médico, seguir las recomendaciones de tamizaje y realizarse el papanicolaou en el momento adecuado puede marcar la diferencia. Agenda tu cita médica y solicita una prueba de laboratorio: tu bienestar comienza con la prevención.
-
¿La mastografía puede usarse para hacer seguimiento a un tratamiento?
La mastografía es un examen diagnóstico ampliamente utilizado para la detección temprana del cáncer de mama. Sin embargo, su utilidad no se limita únicamente a la detección inicial de la enfermedad, sino que también juega un papel crucial en el seguimiento de las pacientes que están recibiendo tratamiento para el cáncer de mama. El seguimiento post-tratamiento es fundamental para evaluar la respuesta al tratamiento y detectar posibles recurrencias del cáncer en sus etapas más tempranas.
Uso de la mastografía en el seguimiento de pacientes con cáncer de mama
Después de que una mujer es diagnosticada con cáncer de mama y comienza un tratamiento, como cirugía, quimioterapia, radioterapia o terapia hormonal, la mastografía se utiliza de manera regular para observar cualquier cambio en el tejido mamario. En estos casos, el objetivo principal de la mastografía es monitorear la evolución del tratamiento y asegurarse de que el tumor haya disminuido o desaparecido. Además, la mastografía puede ayudar a identificar nuevos bultos o anomalías en la mama, lo que podría indicar una recurrencia del cáncer.
¿En qué situaciones es útil la mastografía durante el tratamiento?
La mastografía es especialmente útil para las mujeres que han sido sometidas a cirugía para extirpar un tumor, ya que permite verificar la zona de la cirugía en busca de signos de recurrencia. En el caso de las mujeres que han recibido radioterapia, la mastografía también puede ayudar a evaluar los efectos de la radiación en el tejido mamario, ya que la radioterapia puede cambiar la apariencia del tejido mamario en las imágenes radiográficas.
Asimismo, la mastografía sigue siendo una herramienta relevante para las pacientes que están recibiendo terapia hormonal o terapias dirigidas. Aunque estas terapias son eficaces para reducir el riesgo de recurrencia, la mastografía sigue siendo esencial para detectar cualquier cambio en el tejido mamario, lo que proporciona una evaluación más completa de la salud mamaria de la paciente.
Limitaciones de la mastografía en el seguimiento del tratamiento
Si bien la mastografía es un recurso valioso en el seguimiento de pacientes con cáncer de mama, tiene algunas limitaciones. En algunos casos, especialmente en mujeres con mamas densas, puede ser difícil interpretar las imágenes de manera clara, lo que podría llevar a la necesidad de realizar pruebas adicionales, como ecografías o resonancias magnéticas. Además, la mastografía no siempre puede detectar recurrencias tempranas, especialmente en las fases iniciales de un cáncer recurrente, lo que hace necesario combinarla con otras pruebas de diagnóstico para un seguimiento más completo.
Alternativas a la mastografía en el seguimiento post-tratamiento
Para mejorar la precisión en el seguimiento del tratamiento, los médicos a menudo complementan la mastografía con otras pruebas, como la ecografía mamaria y la resonancia magnética (RM). Estas pruebas son especialmente útiles para evaluar las mamas densas o para examinar más a fondo áreas sospechosas que podrían no ser claras en una mamografía. Las ecografías, en particular, son efectivas para obtener imágenes más detalladas del tejido mamario, mientras que la resonancia magnética puede proporcionar una visión más profunda, lo que resulta útil en casos de cáncer recurrente.
La importancia de la vigilancia continua
El seguimiento regular con mastografía y otras pruebas es fundamental para las pacientes que han sido tratadas por cáncer de mama. Este monitoreo permite detectar cualquier cambio en el tejido mamario, lo que facilita la intervención temprana si el cáncer vuelve a aparecer. Además, al realizarse exámenes regulares, las mujeres pueden sentirse más seguras de su salud y reducir la ansiedad relacionada con la posibilidad de recurrencias.
 Es esencial que las pacientes continúen con los exámenes recomendados por su médico y mantengan una vigilancia constante de su salud mamaria. La mastografía sigue siendo una herramienta clave en el seguimiento post-tratamiento y debe ser parte de una estrategia integral de cuidado y prevención. No descuidar su salud y realizarse las pruebas necesarias es fundamental para la detección temprana y la mejora de la calidad de vida.
Es esencial que las pacientes continúen con los exámenes recomendados por su médico y mantengan una vigilancia constante de su salud mamaria. La mastografía sigue siendo una herramienta clave en el seguimiento post-tratamiento y debe ser parte de una estrategia integral de cuidado y prevención. No descuidar su salud y realizarse las pruebas necesarias es fundamental para la detección temprana y la mejora de la calidad de vida.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
