-
¿Cómo interpretar los resultados del papanicolaou?
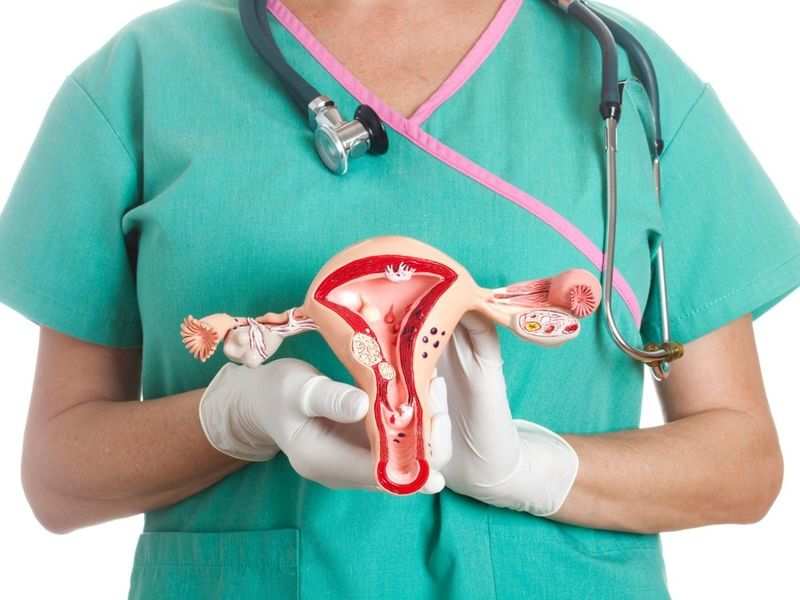 El papanicolaou es una prueba citológica utilizada para detectar alteraciones en las células del cuello uterino que pueden estar relacionadas con lesiones precancerosas, cáncer cervicouterino o infecciones. Su función principal es permitir un diagnóstico temprano para intervenir de forma oportuna. Una vez realizado el examen, es fundamental entender lo que significan sus resultados para tomar decisiones clínicas adecuadas.
El papanicolaou es una prueba citológica utilizada para detectar alteraciones en las células del cuello uterino que pueden estar relacionadas con lesiones precancerosas, cáncer cervicouterino o infecciones. Su función principal es permitir un diagnóstico temprano para intervenir de forma oportuna. Una vez realizado el examen, es fundamental entender lo que significan sus resultados para tomar decisiones clínicas adecuadas.Resultados normales del papanicolaou
Cuando el estudio reporta un resultado negativo para lesión intraepitelial o malignidad, se considera que las células cervicales se encuentran dentro de los parámetros fisiológicos. No se identifican alteraciones citológicas, lo que significa que no hay evidencia de displasia ni de infección por el virus del papiloma humano (VPH). En estos casos, el médico puede recomendar repetir el papanicolaou en tres años, o en cinco si se combina con la prueba de detección de VPH y ambos resultados son negativos, según la edad de la paciente.
Es importante recalcar que un resultado normal no descarta completamente el riesgo futuro, por lo que debe mantenerse la vigilancia periódica, especialmente en mujeres con antecedentes personales o familiares de enfermedades ginecológicas.
Resultados anormales: tipos y significados clínicos
Los resultados anormales del papanicolaou se clasifican según el grado de alteración celular y su posible relación con la infección por VPH. Las principales categorías incluyen:
- ASC-US (células escamosas atípicas de significado indeterminado): Es una alteración leve que puede estar relacionada con una inflamación, infección o inicio de cambios celulares. Requiere seguimiento con repetición del estudio o prueba de VPH.
- LSIL (lesión intraepitelial escamosa de bajo grado): Indica cambios leves, usualmente asociados a infección por VPH de reciente adquisición. Muchas de estas lesiones remiten espontáneamente, pero necesitan vigilancia.
- HSIL (lesión intraepitelial escamosa de alto grado): Son alteraciones celulares importantes que pueden progresar a cáncer si no se tratan. Requieren evaluación inmediata con colposcopia y, en algunos casos, biopsia.
- AGC (células glandulares atípicas): Pueden indicar la presencia de alteraciones más profundas, por lo que es necesario realizar estudios complementarios para determinar su origen y gravedad.
- Células malignas: Si se identifican, puede tratarse de cáncer in situ o invasivo, lo que requiere una intervención médica inmediata para establecer diagnóstico definitivo y plan de tratamiento.
Importancia de la interpretación médica del papanicolaou
El informe del papanicolaou debe ser interpretado por un profesional de la salud, ya que la lectura de los resultados depende de múltiples factores clínicos, como la edad de la paciente, antecedentes de VPH, estado hormonal y hallazgos ginecológicos previos. En caso de resultados anormales, el médico determinará el protocolo de seguimiento: ya sea con estudios adicionales, tratamientos o control periódico.
Conocer el estado de tu salud cervical es esencial para prevenir enfermedades graves. Realiza tu papanicolaou en un laboratorio confiable y mantén tus controles médicos al día. La detección oportuna salva vidas.
-
¿Cómo mejorar tu salud ósea? Traumatología y ortopedia tips
La fortaleza de los huesos depende de hábitos cotidianos y de la intervención oportuna de profesionales. Adoptar medidas preventivas y aprovechar los avances de la Traumatología y ortopedia resulta esencial para mantener una estructura ósea resistente y disminuir el riesgo de fracturas. A continuación, encontrarás recomendaciones prácticas y basadas en la experiencia de especialistas que integran la ortopedia y traumatología médica en su trabajo diario.
Consejos de Traumatología y ortopedia para huesos fuertes
-
 Alimentación rica en calcio y vitamina D
Alimentación rica en calcio y vitamina D
Incluir lácteos, verduras de hoja verde, frutos secos y pescados grasos en tu dieta aporta los nutrientes necesarios para la mineralización ósea. La vitamina D, obtenida por exposición moderada al sol o suplementos, facilita la absorción de calcio y fortalece la matriz ósea. -
Ejercicio de carga y resistencia
Actividades como caminatas rápidas, baile, saltos suaves o entrenamiento con pesas fomentan la formación de tejido óseo. La atención ortopédica y traumatológica suele recomendar rutinas adaptadas a cada edad y condición física, favoreciendo la densidad ósea y mejorando el equilibrio. -
Evaluación con especialistas en traumatología y ortopedia
Una revisión anual permite detectar osteopenia o desequilibrios posturales antes de que deriven en lesiones. Los especialistas en traumatología y ortopedia utilizan densitometrías y análisis de marcha para identificar áreas vulnerables y diseñar planes de prevención personalizados. -
Suplementación bajo supervisión médica
Más allá de la dieta, en algunos casos es necesario añadir suplementos de calcio, magnesio o colágeno. La ortopedia y traumatología médica guía la dosificación adecuada, evitando excesos y garantizando la eficacia del tratamiento. -
Técnicas de fisioterapia preventivas
La fisioterapia funcional y los tratamientos ortopédicos y traumatológicos incluyen ejercicios de propriocepción que fortalecen músculos y ligamentos, reduciendo el riesgo de caídas. Infiltraciones de ácido hialurónico o plasma rico en plaquetas pueden usarse en pacientes con desgaste articular para proteger la salud ósea a largo plazo. -
Corrección postural y ergonomía
Mantener una postura adecuada al sentarse, trabajar o levantar cargas evita sobrecargas en columna y extremidades. El uso de calzado con buen soporte y la adaptación de estaciones de trabajo forman parte de los protocolos de atención ortopédica y traumatológica en entornos laborales. -
Control de peso y hábitos saludables
El exceso de peso aumenta el estrés en caderas, rodillas y columna, mientras que la desnutrición debilita huesos. Un índice de masa corporal equilibrado, combinado con descanso suficiente y evitar el tabaco o alcohol en exceso, favorece la salud osteomuscular. -
Educación continua del paciente
Participar en talleres informativos y seguir guías digitales de prevención fomenta la adherencia a rutinas saludables. Comprender la función de cada ejercicio o suplemento fortalece el vínculo entre paciente y equipo médico, mejorando los resultados.
Integrar estas prácticas promueve un sistema esquelético más sólido y resistente. La Traumatología y ortopedia ofrece un enfoque integral, desde la prevención hasta la rehabilitación, impulsando no solo la recuperación tras una lesión, sino también la preservación de tu salud ósea día tras día.
-
-
Accesorios esenciales para ventiladores mecánicos: mejorando la eficiencia y seguridad
Tener un respirador mecánico en buen estado no basta: los accesorios que lo acompañan son determinantes para garantizar un soporte respiratorio óptimo y seguro. Desde circuitos y filtros hasta humidificadores y sensores, estos complementos permiten personalizar la ventilación, prevenir complicaciones y mejorar la experiencia tanto del paciente como del personal médico. A continuación repasamos los elementos fundamentales que toda clínica o unidad de cuidados intensivos debe considerar al equipar sus ventiladores mecánicos.
Tubos y circuitos: el canal vital de la ventilación
 Los tubos corrugados y circuitos respiratorios forman la conexión entre el paciente y el ventilador mecánico. Existen versiones simples y duales (inspiración/espiración separadas), así como configuraciones desechables y reutilizables. Sus características principales:
Los tubos corrugados y circuitos respiratorios forman la conexión entre el paciente y el ventilador mecánico. Existen versiones simples y duales (inspiración/espiración separadas), así como configuraciones desechables y reutilizables. Sus características principales:- Material y longitud: Deben ser flexibles pero resistentes, con diámetros adecuados para evitar aumentos excesivos en la presión de trabajo.
- Conectores universales: Facilitan el montaje rápido y minimizan el riesgo de fugas de aire.
- Sistema corrugado: Permite plegar y estirar el tubo sin obstrucciones, adaptándose a la posición del paciente.
Un circuito bien diseñado reduce la resistencia al flujo de aire, mejora la sincronía paciente-ventilador y disminuye la acumulación de CO₂ en el espacio muerto.
Filtros de partículas y bacterias: protección indispensable
Los filtros antibacterianos y de partículas son accesorios obligatorios en cualquier equipo de ventilación mecánica, pues evitan la contaminación cruzada y protegen tanto al paciente como al propio respirador. Se clasifican en:
- Filtros de entrada (inspiratorios): Retienen polvo, bacterias y virus presentes en el aire ambiente o en la mezcla de oxígeno.
- Filtros de salida (espiratorios): Capturan secreciones y microorganismos exhalados, evitando que lleguen al ventilador.
La instalación de ambos filtros, cambiados según indicaciones del fabricante (generalmente cada 24–48 horas o tras cada paciente en circuitos desechables), es clave para mantener la pureza del flujo de aire y prolongar la vida útil del respirador.
Humidificadores y calentadores de gas: comodidad y protección pulmonar
La respiración asistida con ventiladores mecánicos suele ofrecer gases securos y a temperatura ambiente, lo que puede resecar las vías aéreas, irritar la mucosa y favorecer la formación de tapones de moco. Para contrarrestar esto, se emplean:
- Humidificadores pasivos (calentadores espirales): Utilizan un cartucho térmico para evaporar y retener la humedad exhalada.
- Humidificadores activos: Calientan y humidifican el gas inspirado mediante un módulo eléctrico, permitiendo controlar la temperatura y el porcentaje de humedad.
Un nivel de humedad relativo del 30–40 % y una temperatura de 32–37 °C reproducen condiciones fisiológicas, reducen el riesgo de atelectasias y mejoran el confort del paciente.
Máscaras y interfaces de ventilación no invasiva
Aunque muchos pacientes con ventiladoras mecánicas requieren intubación, la modalidad de ventilación no invasiva (VNI) es cada vez más popular para casos específicos. Para ello, se necesitan:
- Máscaras faciales completas: Cubre nariz y boca, con acolchado suave para sellado hermético.
- Máscaras nasales: Más pequeñas y cómodas, útiles en apoyo de corta duración.
- Cascos y almohadillas oronasales: Diseñados para evitar puntos de presión y llagas en pacientes sensibles.
La elección adecuada y un ajuste preciso son fundamentales para evitar fugas de aire, asegurar la eficacia del soporte respiratorio y disminuir la ansiedad del usuario.
Sensores y manómetros: vigilantes de la ventilación
Los accesorios de medición permiten al personal médico supervisar en tiempo real parámetros vitales durante la ventilación. Entre ellos destacan:
- Transductores de presión: Miden la presión inspiratoria y espiratoria en el circuito, alertando ante picos peligrosos.
- Medidores de flujo: Registran el volumen instilado y exhalado, garantizando que el paciente reciba el volumen corriente prescrito.
- Oxímetros de pulso integrados: Aunque no son parte directa del ventilador mecánico, acompañan la evaluación de la eficacia de la ventilación al indicar la saturación de oxígeno en sangre.
Estos dispositivos ayudan a optimizar ajustes, evitar daño pulmonar por presiones excesivas y detectar rápidamente obstrucciones o desconexiones.
Válvulas y conectores especializados: flexibilidad de uso
Para adaptar los ventiladores mecánicos a distintas situaciones, se emplean:
- Válvulas de mezcla de gases: Permiten combinar aire ambiente con oxígeno de alta pureza en proporciones controladas.
- Adaptadores en T y conectores en Y: Facilitan la derivación del flujo a dispositivos de aspiración o a sistemas de nebulización simultánea.
- Válvulas de escape ajustables: Regulación manual de la presión positiva al final de la espiración (PEEP), fundamental para ciertos protocolos de ventilación.
La correcta integración de estos conectores asegura un sistema modular, que evoluciona junto con las necesidades clínicas.
Dispositivos de aspiración de secreciones: mantener la vía aérea libre
Durante la asistencia respiratoria de pacientes ventilados, la acumulación de secreciones en la tráquea y los bronquios puede comprometer el intercambio de gases. Para intervenir sin desconectar al paciente del respirador mecánico, se utilizan:
- Sondas de aspiración con tapón valvular (closed suction): Permiten retirar secreciones de forma estéril y continua, sin pérdida de presión ni de humidificación.
- Succión intermitente o continua: Controlada manualmente o mediante bombas, dependiendo de la cantidad y viscosidad del moco.
Incorporar estos dispositivos reduce las interrupciones en la ventilación, minimiza desaturaciones y previene infecciones por aspiración.
Baterías de respaldo y sistemas de energía
La fiabilidad de un ventilador mecánico depende también de su alimentación eléctrica. Una falla de energía puede ser crítica, por lo que es esencial contar con:
- Baterías internas de alto rendimiento: Garantizan al menos 30–60 minutos de funcionamiento continuo.
- Sistemas UPS (uninterruptible power supply): Soporte adicional que cubre cortes de luz mientras arranca el generador o se restablece la red.
- Indicadores visuales y auditorías de carga: Alertas tempranas para recargar o reemplazar baterías antes de la próxima intervención.
Este respaldo asegura la continuidad del soporte respiratorio, especialmente en áreas con suministro eléctrico inestable.
Consumos y repuestos: planificación de stocks
Para mantener operativos los ventiladores mecánicos, es clave prever el consumo de accesorios:
- Circuitos y filtros desechables: Mano de obra mínima en limpieza, descartes seguros y reposición frecuente.
- Cartuchos de humidificación: Renovación tras cada paciente o según horas de uso.
- Repuestos de sensores y válvulas: Para intervenciones rápidas ante fallas.
Un inventario bien gestionado evita interrupciones en la atención y garantiza siempre contar con los elementos necesarios.
Capacitación en el uso de accesorios
La calidad de la ventilación asistida no depende solo de la tecnología, sino también de la habilidad del personal. Se recomienda:
- Entrenamientos periódicos sobre montaje de circuitos, cambio de filtros y calibración de sensores.
- Simulaciones de emergencia donde se practique la conmutación entre modos de ventilación y el sustituto rápido de baterías.
- Actualización en protocolos de limpieza, esterilización y descarte de consumibles.
Una formación integral maximiza la eficacia de los ventiladores mecánicos y sus accesorios, reduciendo errores y riesgos asociados.
Los ventiladores mecánicos son solo una parte de un sistema de soporte respiratorio. Los accesorios que los complementan —tubos, filtros, humidificadores, máscaras, sensores y sistemas de energía— son piezas clave para ofrecer una asistencia de calidad, prevenir complicaciones y mantener la seguridad de los pacientes. Invertir en componentes de alta calidad y formar al personal en su uso correcto garantiza una atención respiratoria más eficiente y confiable, fortaleciendo la capacidad de respuesta en cualquier entorno clínico.
-
Tecnología de desfibriladores: una herramienta clave en la respuesta al paro cardiaco
El paro cardiaco súbito es una emergencia médica que puede presentarse en cualquier momento y en cualquier lugar. Se caracteriza por la detención abrupta de la función eléctrica del corazón, lo que impide que la sangre oxigenada llegue a los órganos vitales. En esta situación crítica, cada segundo cuenta: la incorporación de la tecnología de desfibriladores en entornos públicos y privados ha revolucionado la forma en que respondemos a estos episodios, otorgando una oportunidad real de supervivencia.
La evolución de la tecnología de desfibriladores
 Desde el primer desfibrilador manual de la década de 1940 hasta los dispositivos actuales, la innovación ha permitido reducir el tamaño, facilitar el uso y aumentar la eficacia de estas máquinas. Los equipos primitivos, diseñados para uso exclusivamente hospitalario, requerían una intensa capacitación médica y no contaban con sistemas automáticos de análisis del ritmo cardíaco.
Desde el primer desfibrilador manual de la década de 1940 hasta los dispositivos actuales, la innovación ha permitido reducir el tamaño, facilitar el uso y aumentar la eficacia de estas máquinas. Los equipos primitivos, diseñados para uso exclusivamente hospitalario, requerían una intensa capacitación médica y no contaban con sistemas automáticos de análisis del ritmo cardíaco.Con el paso de los años, surgieron los desfibriladores externos semiautomáticos, que proporcionaban la descarga eléctrica tras la confirmación del operador. Finalmente, la llegada de los desfibriladores externos automáticos (DEA) democratizó la desfibrilación, permitiendo que cualquier persona involucrada en un paro cardiaco pudiera intervenir con seguridad. Estos avances tecnológicos han disminuido drásticamente los tiempos de respuesta y han convertido al DEA en un instrumento fundamental para salvar vidas.
Cómo funcionan los desfibriladores modernos
Un desfibrilador externo automático integra varios elementos clave:
- Electrodos adhesivos: Se colocan en el tórax del paciente y captan la actividad eléctrica del corazón.
- Unidad de análisis: Un software especializado interpreta en tiempo real el ritmo cardiaco y determina si la descarga es necesaria.
- Módulo de energía: Almacena la carga eléctrica y la libera en forma de pulso controlado cuando el DEA lo indica.
- Guías de voz y visuales: Instruyen al usuario paso a paso: desde la colocación de los parches hasta la ejecución del choque.
Gracias a estos componentes, cualquier primer respondedor puede aplicar una descarga en pocos segundos, interrumpiendo la fibrilación ventricular o taquicardia ventricular sin pulso y dando la oportunidad al corazón de reiniciar su ritmo por medio de su propio sistema de conducción.
Variedades de desfibriladores según el entorno
- Desfibriladores portátiles para uso comunitario: Pesan menos de 3 kg y suelen ubicarse en armarios señalizados. Son ideales para aeropuertos, centros comerciales y edificios de oficinas.
- Modelos resistentes para entornos industriales: Fabricados con carcasa reforzada y protección contra polvo y humedad; perfectos para fábricas y talleres.
- Dispositivos integrados en ambulancias y unidades de cuidados críticos: Combinan funciones de monitorización avanzada con desfibrilación y permiten ajustar la energía de la descarga de forma precisa.
- Equipos domésticos: Versiones compactas con pantallas intuitivas y conectividad básica, diseñadas para hogares con personas en riesgo cardiovascular.
Cada tipo de desfibrilador responde a necesidades específicas, pero todos comparten la meta de acortar el tiempo de respuesta ante un paro cardiaco y maximizar las probabilidades de recuperación.
Beneficios de la tecnología avanzada en desfibriladores
- Detección precisa de arritmias: Los algoritmos de última generación reducen las alertas falsas y garantizan que la descarga se administre solo cuando sea estrictamente necesaria.
- Conectividad con servicios de emergencia: Algunos modelos envían automáticamente señales de alerta al centro de emergencias local, incluyendo la ubicación exacta y el estado del paciente.
- Actualizaciones remotas: Permiten que el dispositivo reciba mejoras de software y nuevos parámetros de análisis sin necesidad de reemplazar el hardware.
- Asistencia multimedia: Caras, pictogramas y videos integrados ayudan al usuario a mantener la calma y ejecutar los pasos sin errores.
- Registro de eventos: Cada sesión de uso queda documentada para su revisión posterior por el personal médico, lo que facilita la continuidad de la atención.
Estos avances tecnológicos aumentan la fiabilidad del sistema de respuesta y mejoran la coordinación entre primeros respondedores y servicios sanitarios.
Entrenamiento y simulación con desfibriladores
Disponer de un desfibrilador es un paso esencial, pero el conocimiento de su manejo es igual de importante. La capacitación en resucitación cardiopulmonar (RCP) y el uso de DEA debe incluir:
- Simulacros periódicos: Prácticas con maniquíes y desfibriladores de entrenamiento para reducir la ansiedad.
- Evaluaciones de rendimiento: Retroalimentación sobre tiempos de reacción y calidad de compresiones torácicas.
- Sesiones interactivas: Talleres que integran realidad virtual o aplicaciones móviles para reforzar el aprendizaje.
Al entrenar de manera regular, los participantes adquieren confianza y fluidez al utilizar la tecnología, acortando los segundos críticos en un evento real de paro cardiaco.
Integración de desfibriladores en planes de emergencia corporativos
Las empresas líderes han comprendido que invertir en equipos de desfibrilación y en la formación de su personal es una medida estratégica de responsabilidad social. Un plan de emergencia integral debe considerar:
- Mapeo de dispositivos: Señalización clara y mapas digitales que indiquen la ubicación de cada desfibrilador.
- Roles definidos: Responsables de cada etapa —activación de la alarma, inicio de RCP, uso del DEA y coordinación con ambulancias.
- Protocolos de mantenimiento: Revisión mensual de baterías y electrodos, y calibración anual del equipo.
- Comunicación interna: Sistemas de megafonía o aplicaciones que alerten rápidamente a los brigadistas de primeros auxilios.
De esta manera, la tecnología de desfibrilación se inserta en un marco organizativo que potencia su utilidad y asegura un despliegue eficiente ante un paro cardiaco súbito.
Impacto de los desfibriladores en la comunidad
La presencia de desfibriladores en espacios públicos ha llevado a historias de vidas salvadas alrededor del mundo. Por ejemplo:
- En un centro comercial, un cliente sufrió un paro cardiaco y fue asistido por un transeúnte entrenado que utilizó el DEA ubicado a metros del incidente.
- En un estadio deportivo, un hincha comenzó con síntomas de fibrilación y recibió la descarga necesaria antes de la llegada de la ambulancia.
- En un edificio de oficinas, el equipo de seguridad, capacitado en RCP y uso de desfibriladores, intervino exitosamente en menos de cinco minutos.
Estos testimonios demuestran el valor de combinar innovación tecnológica con la preparación de primer respondientes.
Fomentar la educación sobre desfibriladores y paro cardiaco
Para que la tecnología alcance su máximo potencial, es fundamental impulsar campañas de sensibilización y divulgación:
- Charlas comunitarias: Demostraciones prácticas de uso de desfibriladores en plazas y escuelas.
- Plataformas digitales: Cursos en línea gratuitos que expliquen la mecánica del paro cardiaco y la operación del DEA.
- Aplicaciones móviles: Mapas colaborativos donde los ciudadanos registren la ubicación de desfibriladores cercanos.
- Colaboración con autoridades: Programas que incentiven la instalación de DEA en edificios públicos y comercios.
Al aumentar el conocimiento colectivo, se crea un entorno más seguro y preparado para enfrentar emergencias cardiovasculares.
La tecnología de desfibriladores ha transformado la manera en que abordamos el paro cardiaco, acercando herramientas de alta precisión a cualquier persona dispuesta a actuar. Con dispositivos cada vez más inteligentes, fáciles de usar y conectados a redes de emergencia, el desafío ahora es garantizar su presencia en todos los espacios y capacitar a millones de ciudadanos para convertirlos en agentes de salvamento cuando la vida pende de un latido.
-
¿Qué pasa si mi mastografía sale con hallazgos sospechosos?
 La mastografía es una prueba de imagen fundamental para la detección temprana del cáncer de mama. Su capacidad para identificar alteraciones milimétricas en el tejido mamario permite actuar con anticipación en casos que podrían poner en riesgo la vida. Sin embargo, cuando el resultado del estudio incluye hallazgos sospechosos, es natural que surjan dudas y ansiedad en la paciente. Conocer los pasos clínicos que siguen a una mastografía anormal es esencial para tomar decisiones informadas y mantener la calma durante el proceso.
La mastografía es una prueba de imagen fundamental para la detección temprana del cáncer de mama. Su capacidad para identificar alteraciones milimétricas en el tejido mamario permite actuar con anticipación en casos que podrían poner en riesgo la vida. Sin embargo, cuando el resultado del estudio incluye hallazgos sospechosos, es natural que surjan dudas y ansiedad en la paciente. Conocer los pasos clínicos que siguen a una mastografía anormal es esencial para tomar decisiones informadas y mantener la calma durante el proceso.Interpretación médica de hallazgos sospechosos
Un hallazgo sospechoso en la mastografía no equivale directamente a un diagnóstico de cáncer. Significa que el radiólogo ha identificado una anomalía que no puede clasificarse como claramente benigna y que requiere estudios adicionales para determinar su naturaleza. Estas alteraciones pueden incluir masas de bordes irregulares, microcalcificaciones agrupadas con morfología atípica, distorsión del tejido mamario o asimetrías nuevas respecto a estudios anteriores.
El sistema BI-RADS clasifica estos hallazgos en categorías que orientan el nivel de sospecha y los pasos a seguir. Los hallazgos sospechosos suelen ubicarse en las categorías BI-RADS 4 (sospecha intermedia a alta de malignidad) y BI-RADS 5 (alta sospecha de cáncer), siendo ambas indicaciones para realizar una biopsia.
¿Qué estudios se solicitan después de una mastografía anormal?
Ante una mastografía con hallazgos sospechosos, el siguiente paso suele ser complementar con estudios de imagen como el ultrasonido mamario o la resonancia magnética. Estas técnicas permiten obtener más detalles de la lesión, definir sus bordes, su contenido (sólido o quístico) y su comportamiento en imágenes dinámicas.
Si persiste la sospecha, se indica una biopsia, que puede realizarse por aspiración con aguja fina, con aguja gruesa (core biopsy) o mediante biopsia quirúrgica. El tejido extraído se analiza en laboratorio para establecer un diagnóstico histopatológico. Este estudio permite determinar si la lesión es benigna, premaligna o maligna, así como definir su tipo y grado en caso de tratarse de un tumor.
Importancia del seguimiento clínico y acompañamiento médico
Frente a un resultado sospechoso, el seguimiento médico debe ser constante. El especialista explicará detalladamente los hallazgos del estudio, la necesidad de pruebas adicionales y las posibles rutas terapéuticas. En muchos casos, los resultados de biopsia revelan lesiones benignas que simplemente requieren vigilancia periódica.
El manejo multidisciplinario, que puede incluir ginecología, radiología, oncología y cirugía, garantiza un abordaje integral y personalizado, lo que mejora los pronósticos y la calidad de vida de las pacientes. Es importante mantener una actitud proactiva, aclarar todas las dudas con el médico tratante y cumplir con las indicaciones clínicas.
La salud mamaria depende en gran medida de la detección oportuna y del seguimiento adecuado ante cualquier hallazgo. Realiza tus controles periódicos, actúa ante cualquier cambio y refuerza tu cuidado preventivo con una prueba de laboratorio que te brinde información clara sobre tu estado general de salud.
-
¿Puedo confiar en una mastografía negativa si tengo antecedentes familiares?
La mastografía es una herramienta diagnóstica eficaz para la detección temprana del cáncer de mama, especialmente en mujeres mayores de 40 años. Sin embargo, cuando existe un antecedente familiar de esta enfermedad, es común que surjan dudas sobre la confiabilidad de los resultados, particularmente si el estudio resulta negativo. Entender cómo se interpreta una mastografía en pacientes con riesgo elevado es fundamental para establecer una vigilancia adecuada y tomar decisiones clínicas informadas.
 Mastografía negativa: qué significa en contexto clínico
Mastografía negativa: qué significa en contexto clínicoUn resultado negativo en una mastografía indica que no se observaron signos evidentes de cáncer en las imágenes obtenidas. Esto incluye la ausencia de masas sospechosas, microcalcificaciones anormales, distorsiones arquitectónicas o asimetrías significativas. En mujeres sin factores de riesgo, este hallazgo permite continuar con el tamizaje regular según la recomendación médica.
En el caso de pacientes con antecedentes familiares directos —como madre, hermana o hija con diagnóstico de cáncer de mama—, una mastografía negativa ofrece información útil, pero no excluye por completo la posibilidad de enfermedad. El riesgo genético puede predisponer a desarrollar lesiones que no siempre son visibles en fases iniciales, especialmente en mujeres con tejido mamario denso.
Limitaciones en la sensibilidad de la mastografía
La sensibilidad de la mastografía puede disminuir en presencia de tejido mamario denso, una característica más común en mujeres jóvenes y en algunas con predisposición genética. Este tipo de tejido puede ocultar lesiones pequeñas, dificultando su detección. Aunque el estudio sea técnicamente correcto, existe la posibilidad de falsos negativos, es decir, que una lesión esté presente pero no sea visible en la imagen.
Además, algunos subtipos de cáncer de mama, como el carcinoma lobulillar infiltrante, pueden desarrollarse de forma difusa sin formar una masa evidente, lo que también complica su visualización en la mastografía convencional.
Seguimiento adicional en mujeres con riesgo elevado
Cuando se identifican antecedentes familiares de cáncer de mama, el médico puede recomendar un protocolo de vigilancia más estricto. Esto puede incluir la realización de estudios complementarios como ultrasonido mamario, resonancia magnética o incluso pruebas genéticas para evaluar la presencia de mutaciones como BRCA1 o BRCA2.
La resonancia magnética, en particular, tiene una sensibilidad más alta que la mastografía en pacientes con alto riesgo, ya que permite detectar lesiones en fases muy tempranas, incluso en tejido mamario denso. La combinación de mastografía y otros estudios mejora la precisión diagnóstica y permite una detección más completa.
Importancia del enfoque integral y evaluación personalizada
Un resultado negativo en la mastografía debe interpretarse dentro del contexto clínico individual. La edad, el tipo de tejido mamario, los antecedentes personales y familiares, así como otros factores hormonales, deben ser considerados para establecer un plan de vigilancia adecuado. La mastografía sigue siendo una herramienta valiosa, pero no debe asumirse como única medida de prevención en casos de riesgo elevado.
Realiza tus estudios de imagen según la indicación médica, mantén un control periódico con tu especialista y complementa tu cuidado con una prueba de laboratorio que te permita conocer el estado general de tu salud. La prevención efectiva requiere atención continua y personalizada.
-
Telemedicina: tu médico virtual de confianza
-
Desfibriladores automáticos vs. manuales: ¿cuál es la mejor opción?
 Cuando se trata de salvar vidas frente a un paro cardíaco súbito, disponer de un desfibrilador puede marcar la diferencia entre un desenlace fatal y la recuperación del paciente. Sin embargo, no todos los equipos de desfibrilación son iguales: existen los desfibriladores automáticos externos (DEA) y los desfibriladores manuales, cada uno con características específicas y ventajas. En esta guía exploraremos las diferencias, beneficios y aspectos a considerar para decidir cuál es el más adecuado para tu entorno.
Cuando se trata de salvar vidas frente a un paro cardíaco súbito, disponer de un desfibrilador puede marcar la diferencia entre un desenlace fatal y la recuperación del paciente. Sin embargo, no todos los equipos de desfibrilación son iguales: existen los desfibriladores automáticos externos (DEA) y los desfibriladores manuales, cada uno con características específicas y ventajas. En esta guía exploraremos las diferencias, beneficios y aspectos a considerar para decidir cuál es el más adecuado para tu entorno.Definición y funcionamiento de los equipos de desfibrilación
Los aparatos de desfibrilación están diseñados para restablecer el ritmo cardíaco normal mediante una descarga eléctrica controlada. Al aplicar los electrodos sobre el tórax, el dispositivo analiza el ritmo cardiaco y, en caso de detectar una arritmia grave como la fibrilación ventricular, administra un impulso eléctrico que sincroniza las fibras musculares del corazón. Esta intervención rápida puede restaurar la circulación sanguínea en cuestión de segundos.
En general, los desfibriladores se clasifican en dos grandes grupos: los automáticos, que realizan todo el proceso de manera guiada, y los manuales, que requieren la pericia de un operador entrenado para elegir el momento y la intensidad de la descarga. Cada tipo responde a necesidades específicas según el nivel de formación del usuario y las condiciones del entorno.
Desfibriladores automáticos: características y uso sencillo
Los modelos automáticos han sido desarrollados pensando en la intervención de personal sin formación médica. Entre sus principales características destacan:
- Análisis del ritmo cardíaco: El equipo de desfibrilación detecta automáticamente si la víctima requiere descarga.
- Guía paso a paso: Mensajes de voz y señales visuales orientan al usuario sobre la colocación de los electrodos, la realización de compresiones torácicas y el momento de administrar la descarga.
- Seguridad incorporada: Si el corazón no muestra un ritmo desfibrilable, el DEA simplemente no ejecuta la descarga, evitando riesgos innecesarios.
- Portabilidad: Suelen ser compactos y ligeros, facilitando su traslado dentro de instalaciones empresariales, centros deportivos o aeropuertos.
Gracias a estas ventajas, los desfibriladores automáticos externos se han convertido en el estándar para oficinas, escuelas y espacios públicos donde el personal entrenado en medicina no está disponible 24/7.
Desfibriladores manuales: control profesional y versatilidad
Por otro lado, el desfibrilador manual pone el poder de decisión en manos de un operador capacitado, generalmente personal paramédico o sanitario. Sus particularidades son:
- Ajuste de energía: Permite configurar la intensidad de la descarga según las necesidades específicas del paciente.
- Lectura avanzada: Ofrecen una visión detallada del electrocardiograma (ECG) en tiempo real, posibilitando un diagnóstico más preciso de la arritmia.
- Intervención rápida: Al no depender de la detección automática del ritmo, el especialista puede actuar con inmediatez si observa signos de fibrilación o taquicardia ventricular.
- Funciones adicionales: Muchos modelos incluyen opciones de marcapasos interno, monitoreo continuo y registro de eventos clínicos.
Este tipo de dispositivo de desfibrilación es ideal para hospitales, ambulancias y equipos de emergencia que cuentan con profesionales capaces de interpretar trazados ECG y decidir la mejor estrategia de reanimación.
Comparativa de ventajas del DEA frente al aparato manual
Aspecto Desfibrilador Automático (DEA) Desfibrilador Manual Facilidad de uso Muy intuitivo, apto para personal no médico Requiere formación avanzada Detección de arritmias Automática, evita descargas innecesarias Depende del operador, mayor control clínico Ajuste de energía Preconfigurado según protocolo Selección manual de voltaje y julios Análisis del ECG Básico Detallado y en tiempo real Coste y mantenimiento Generalmente más económico Precio y mantenimiento más elevados Entorno recomendado Oficinas, espacios públicos, escuelas Áreas médicas, ambulancias, servicios de urgencias Esta tabla resume de manera visual cómo cada tipo de dispositivo de desfibrilación aporta valor en contextos diferentes, ayudándote a sopesar cuál se ajusta mejor a tu realidad.
Consideraciones clave para elegir entre automático y manual
Para tomar la decisión adecuada, es fundamental evaluar varios aspectos concretos:
- Perfil del usuario: Si tu equipo no cuenta con personal sanitario, un desfibrilador automático garantizará una respuesta efectiva sin riesgo de manejo incorrecto.
- Volumen de intervenciones: En hospitales y ambulancias, donde los eventos cardiacos son frecuentes, el desfibrilador manual permite un trato personalizado y un análisis más detallado.
- Presupuesto disponible: Los DEA suelen tener un coste inicial y de mantenimiento menor, mientras que los modelos manuales implican inversión en capacitación y actualizaciones de software.
- Entorno operativo: Un espacio público de gran afluencia requiere un equipo robusto, fácil de usar y con señalización clara; en cambio, un centro médico precisa un desfibrilador con funciones avanzadas de monitoreo.
Tomar en cuenta estas variables te facilitará optar por el tipo de desfibrilador que mejore la capacidad de respuesta en tu empresa o institución.
Formación y entrenamiento del personal
Independientemente del equipo de desfibrilación que elijas, la capacitación es un pilar esencial:
- Cursos de RCP y DEA: Muchos fabricantes incluyen formación básica para una o varias personas, cubriendo técnicas de compresión y el uso del dispositivo.
- Simulacros regulares: Practicar escenarios de emergencia con muñecos de resucitación y desfibriladores de entrenamiento mejora el tiempo de reacción y la confianza del operador.
- Actualizaciones periódicas: Las guías de reanimación cambian con la evolución de la ciencia médica; programar repasos anuales garantiza el cumplimiento de los protocolos vigentes.
Invertir en la formación del personal multiplica el valor del equipo y asegura que, en caso de paro cardíaco, la acción sea rápida y precisa.
Mantenimiento y soporte de tu equipo de desfibrilación
Un desfibrilador, ya sea automático o manual, requiere cuidados para estar siempre listo:
- Revisión de consumibles: Controla las fechas de caducidad de los electrodos y reemplázalos antes de que expiren.
- Chequeo de baterías: Verifica periódicamente los niveles de carga y mantén repuestos disponibles para intercambios inmediatos.
- Pruebas de autodiagnóstico: Muchos dispositivos realizan autoevaluaciones que indican fallos o necesidad de calibración. Atiende esas alertas de inmediato.
- Contrato de servicio: Considera acuerdos de mantenimiento con el proveedor para revisiones anuales, actualizaciones de software y atención técnica prioritaria.
Este plan de mantenimiento te ahorrará sorpresas desagradables justo cuando más importa contar con un desfibrilador operativo.
Elección adecuada según el entorno y necesidades
La mejor opción de desfibrilador dependerá de un equilibrio entre la sencillez de uso, la sofisticación técnica y el presupuesto. Para oficinas, centros comerciales o escuelas, los DEA ofrecen una herramienta amigable que capacita a cualquier persona a intervenir con seguridad. En cambio, hospitales, ambulancias y clínicas especializadas se beneficiarán de las capacidades avanzadas de un desfibrilador manual, donde el conocimiento del operador marca la diferencia.
Evaluar tanto las características del dispositivo como el perfil de los usuarios y la infraestructura de soporte permitirá seleccionar un equipo de desfibrilación que ofrezca tranquilidad, eficacia y capacidad de respuesta ante las situaciones de emergencia más críticas.
-
¿Qué cuidados debo tener al recolectar la muestra para un examen general de orina?
 El examen general de orina es una prueba diagnóstica que ofrece información valiosa sobre el estado del sistema urinario y la salud general del organismo. Para que los resultados del análisis sean confiables, es fundamental que la muestra de orina sea recolectada correctamente. Una recolección inadecuada puede llevar a resultados erróneos o a la necesidad de repetir el estudio. Por ello, es importante seguir ciertas recomendaciones antes y durante la toma de la muestra.
El examen general de orina es una prueba diagnóstica que ofrece información valiosa sobre el estado del sistema urinario y la salud general del organismo. Para que los resultados del análisis sean confiables, es fundamental que la muestra de orina sea recolectada correctamente. Una recolección inadecuada puede llevar a resultados erróneos o a la necesidad de repetir el estudio. Por ello, es importante seguir ciertas recomendaciones antes y durante la toma de la muestra.Preparación previa antes de la recolección
Aunque no se requiere ayuno para realizar un examen general de orina, existen indicaciones que deben seguirse para asegurar la calidad de la muestra. En la mayoría de los casos, se solicita recolectar la primera orina de la mañana, ya que esta contiene una mayor concentración de elementos y refleja mejor las condiciones internas del cuerpo. Si el estudio se realiza en otro momento del día, debe asegurarse que la orina haya permanecido al menos tres horas en la vejiga.
También es importante informar al médico si se está tomando algún medicamento, ya que ciertos fármacos o suplementos pueden alterar los parámetros del EGO, como el color, el pH o la presencia de glucosa y proteínas.
Higiene adecuada para evitar la contaminación
Uno de los principales motivos por los que una muestra de orina puede alterarse es la contaminación con bacterias externas, células de descamación o secreciones genitales. Por este motivo, es fundamental realizar una limpieza cuidadosa de la zona genital antes de recolectar la muestra.
En mujeres, se recomienda lavar la vulva con agua y jabón neutro, asegurándose de enjuagar y secar bien, evitando el uso de productos antisépticos. En hombres, debe lavarse el glande cuidadosamente, sobre todo si no está circuncidado. Estas medidas reducen el riesgo de resultados falsamente positivos por presencia de leucocitos, bacterias o células epiteliales.
Técnica del “chorro medio”
La técnica recomendada para recolectar la orina es la del “chorro medio”. Esto consiste en dejar salir el primer chorro de orina al inodoro y, sin detener la micción, recolectar el chorro medio en el recipiente estéril, llenándolo aproximadamente hasta la mitad. Esta técnica ayuda a reducir la contaminación proveniente de la uretra o de los genitales externos.
El recipiente debe estar estéril y cerrado inmediatamente después de la recolección. No se deben utilizar frascos caseros o reutilizados, ya que pueden contener residuos o microorganismos que alteren el análisis.
Conservación y transporte de la muestra
Una vez recolectada la orina, se debe llevar al laboratorio lo antes posible, idealmente dentro de los primeros 60 minutos. Si no es posible entregarla de inmediato, puede refrigerarse por un corto periodo para evitar la proliferación bacteriana. No debe congelarse ni mantenerse a temperatura ambiente durante varias horas.
El examen general de orina, también conocido como EGO, es una prueba sencilla y eficaz cuando se realiza adecuadamente. Cuidar cada detalle en la recolección mejora la precisión del resultado. Realiza tus estudios de manera responsable y acude a un laboratorio de confianza para mantener tu salud bajo control.
-
¿Qué esperar tras una prótesis de rodilla exitosa?
Recuperar la ilusión de moverte sin restricciones puede sentirse como volver a estrenar tu propio cuerpo. Cuando el dolor y la rigidez desaparecen tras un reemplazo de rodilla bien ejecutado, abre paso a una nueva etapa de independencia y bienestar. Este artículo te guiará por las fases clave que vienen después de una cirugía de rodilla con prótesis, para que sepas exactamente qué esperar y cómo aprovechar al máximo tu recuperación.
Expectativas tras tu prótesis de rodilla
Después de la intervención, tu articulación artificial de rodilla necesitará tiempo y cuidados para integrarse correctamente. Es normal experimentar inflamación leve, algo de dolor controlable con medicación y sensibilidad alrededor de la herida. A medida que avances en la rehabilitación, notarás una mejora progresiva en la movilidad y en la capacidad para apoyar el peso sobre la pierna operada.
Fases de la recuperación y rehabilitación
-
Primeros días (0–7 días)
- Movilidad temprana: Comienza con desplazamientos cortos usando muletas o andador.
- Ejercicios suaves: Realiza flexión y extensión asistida de la rodilla tantas veces como indique tu fisioterapeuta.
- Control del dolor e inflamación: Aplica hielo local y toma los analgésicos prescritos.
-
Semanas intermedias (2–6 semanas)
- Fortalecimiento muscular: Incorpora contracciones isométricas de cuádriceps e isquiotibiales.
- Actividades de bajo impacto: Caminar distancias crecientes y usar bicicleta estática sin resistencia.
- Revisión médica: Visitas de control para evaluar la cicatrización y el posicionamiento del implante de rodilla.
-
Fase avanzada (6 semanas–3 meses)
- Ejercicios funcionales: Sentadillas parciales, subir escaleras de forma asistida y trabajo de equilibrio.
- Retorno gradual a actividades: Natación y Pilates adaptado para mejorar la flexibilidad sin afectar la prótesis.
Consejos para proteger tu implante de rodilla
- Mantén un peso adecuado: Cada kilo adicional incrementa la carga sobre tu nueva articulación artificial de rodilla.
- Evita impactos fuertes: Deportes de alto impacto pueden someter a tu prótesis a desgaste prematuro.
- Adapta tu entorno: Utiliza calzado estable y añade alfombras antideslizantes en zonas de paso para prevenir caídas.
Alimentación y descanso en la integración del implante
Una dieta equilibrada rica en proteínas magras, frutas y verduras facilita la regeneración de tejidos alrededor del implante de rodilla. Minerales como el calcio y la vitamina D fortalecen tu estructura ósea, mientras que los ácidos grasos omega-3 ayudan a controlar la inflamación. Duerme al menos 7 horas por noche para que el organismo optimice sus procesos de reparación celular.
Señales de alerta: cuándo consultar al médico
Aunque la mayoría de pacientes evolucionan sin complicaciones, debes acudir al cirujano si notas alguno de estos síntomas:
- Dolor intenso que no cede con medicación.
- Enrojecimiento, calor o secreción en la zona de la incisión.
- Fiebre persistente o hinchazón excesiva.
Al comprender las etapas de la rehabilitación y seguir estas recomendaciones, estarás bien preparado para disfrutar de la libertad y bienestar que ofrece una prótesis de rodilla de calidad. La combinación de un implante de rodilla moderno, un protocolo de fisioterapia adecuado y hábitos de vida saludables marcará la diferencia en tu camino hacia una movilidad plena y sin dolor.

-
Primeros días (0–7 días)
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Un dolor abdominal inesperado, una duda sobre la dosis de un medicamento o la necesidad de seguimiento en un tratamiento crónico ya no implican un traslado urgente al consultorio. Hoy, basta con agendar una consulta médica en línea para recibir atención profesional desde casa. Así es como la
Un dolor abdominal inesperado, una duda sobre la dosis de un medicamento o la necesidad de seguimiento en un tratamiento crónico ya no implican un traslado urgente al consultorio. Hoy, basta con agendar una consulta médica en línea para recibir atención profesional desde casa. Así es como la