-
Importancia del examen general de orina en chequeos médicos regulares
SRC:SelfWritten

-
Colposcopia con Biopsia: ¿En Qué Consiste y Cuándo es Necesaria?
SRC:SelfWritten
 La colposcopia con biopsia es un procedimiento médico que desempeña un papel crucial en la detección y diagnóstico de alteraciones en el cuello uterino. Este método, que combina la visualización detallada del tejido cervical con la toma de muestras específicas, es una herramienta valiosa para identificar lesiones precancerosas o malignas en una etapa temprana. A continuación, exploraremos cómo se realiza la biopsia durante la colposcopia, en qué casos es necesaria y qué esperar durante la recuperación.
La colposcopia con biopsia es un procedimiento médico que desempeña un papel crucial en la detección y diagnóstico de alteraciones en el cuello uterino. Este método, que combina la visualización detallada del tejido cervical con la toma de muestras específicas, es una herramienta valiosa para identificar lesiones precancerosas o malignas en una etapa temprana. A continuación, exploraremos cómo se realiza la biopsia durante la colposcopia, en qué casos es necesaria y qué esperar durante la recuperación.
¿Qué es una colposcopia con biopsia?
La colposcopia es un examen que permite al médico observar de manera minuciosa el cuello uterino, la vagina y la vulva mediante un colposcopio, un instrumento que amplifica y mejora la visibilidad de los tejidos. Cuando durante la colposcopia se identifican áreas sospechosas, el médico puede proceder a realizar una biopsia, que consiste en tomar pequeñas muestras de tejido para ser analizadas en un laboratorio.
La combinación de estas técnicas permite un diagnóstico preciso y temprano, especialmente en casos donde las pruebas de cribado, como el Papanicolaou, han mostrado resultados anormales.
¿Cómo se realiza la biopsia durante la colposcopia?
El procedimiento comienza con la preparación de la paciente, quien se recuesta en una camilla ginecológica en posición similar a la utilizada para un examen Papanicolaou. El médico introduce un espéculo para mantener las paredes vaginales abiertas y posicionar el colposcopio a una distancia adecuada.
Se aplica una solución especial, como ácido acético o lugol, sobre el cuello uterino. Estas sustancias ayudan a resaltar las áreas donde podrían existir anomalías celulares. Si el médico identifica zonas sospechosas, utiliza un instrumento especializado, como unas pinzas de biopsia, para extraer una pequeña muestra de tejido.
Existen diferentes tipos de biopsias cervicales que pueden realizarse durante la colposcopia:
- Biopsia dirigida: Se toma una muestra específica de las áreas que muestran alteraciones visibles.
- Cureta endocervical: Se raspa una pequeña cantidad de tejido del canal cervical.
- Biopsia en cono: Se extrae una porción más grande de tejido en forma de cono, aunque esta última suele realizarse bajo anestesia en un quirófano.
La biopsia suele ser breve y puede causar una leve incomodidad, pero no suele ser dolorosa. Las pacientes pueden experimentar una sensación de presión o un ligero pinchazo en el momento de la extracción.
Casos en los que es necesaria una colposcopia con biopsia
La colposcopia con biopsia no se realiza de forma rutinaria. Este procedimiento está indicado en situaciones específicas donde existe sospecha de alteraciones cervicales. Entre los casos más comunes se encuentran:
1. Resultados anormales en el Papanicolaou
Cuando esta prueba inicial detecta células anormales, como displasia, atipias o lesiones escamosas intraepiteliales, se recomienda realizar una colposcopia con biopsia para confirmar o descartar la presencia de lesiones precancerosas.
2. Infección persistente por el virus del papiloma humano (VPH)
El VPH es uno de los principales factores de riesgo para el desarrollo de cáncer cervicouterino. En pacientes con infecciones recurrentes o de alto riesgo, una biopsia permite identificar cambios celulares asociados con la presencia del virus.
3. Sangrado vaginal inexplicable
La aparición de sangrado fuera del ciclo menstrual, especialmente después de las relaciones sexuales, puede indicar alteraciones en el cuello uterino. En estos casos, la biopsia ayuda a determinar la causa y evaluar posibles lesiones.
4. Presencia de lesiones visibles durante la colposcopia
Si durante la colposcopia se observan áreas con cambios en la textura, coloración o vascularización, una biopsia dirigida permite un análisis más detallado del tejido afectado.
5. Seguimiento de pacientes con antecedentes de displasia cervical
Las mujeres que han sido tratadas previamente por displasia o cáncer cervical requieren un monitoreo estrecho. La colposcopia con biopsia es una herramienta esencial para detectar posibles recurrencias.
Recuperación posterior al procedimiento
Tras una colposcopia con biopsia, la mayoría de las pacientes pueden reanudar sus actividades cotidianas el mismo día. Sin embargo, es importante seguir ciertas recomendaciones para facilitar la recuperación y prevenir complicaciones.
1. Síntomas normales tras el procedimiento
Es común experimentar un leve sangrado vaginal o secreción de color marrón en los días posteriores a la biopsia. También pueden presentarse calambres similares a los menstruales. Estos síntomas son temporales y no suelen requerir intervención médica.
2. Cuidado de la zona cervical
Se aconseja evitar el uso de tampones, las duchas vaginales y las relaciones sexuales durante al menos una semana o según las indicaciones del médico. Esto permite que el cuello uterino cicatrice adecuadamente y reduce el riesgo de infecciones.
3. Control del dolor
En caso de molestias, se pueden utilizar analgésicos de venta libre, como paracetamol o ibuprofeno. No se recomienda el uso de aspirina, ya que puede aumentar el sangrado.
4. Seguimiento médico
Es fundamental acudir a las citas de control programadas para revisar los resultados de la biopsia y discutir los pasos a seguir. En caso de que el análisis confirme la presencia de lesiones, el médico puede recomendar tratamientos adicionales, como crioterapia, láser o cirugía.
5. Signos de alarma
Aunque las complicaciones son poco frecuentes, es importante buscar atención médica si se presentan síntomas como fiebre, sangrado abundante o dolor intenso.
Reflexión final
La colposcopia con biopsia es una herramienta indispensable en el diagnóstico temprano de lesiones cervicales, lo que la convierte en un pilar fundamental de la salud ginecológica. Su capacidad para identificar cambios precancerosos y malignos en etapas iniciales ha salvado innumerables vidas, especialmente en mujeres con factores de riesgo o resultados anormales en el Papanicolaou. Aunque puede generar cierta preocupación en las pacientes, este procedimiento es breve, seguro y altamente efectivo.
El enfoque preventivo, combinado con pruebas de cribado regulares y la vacunación contra el VPH, es clave para reducir la incidencia de cáncer cervicouterino. Las mujeres deben estar informadas sobre la importancia de estas pruebas y no dudar en consultar a un especialista ante cualquier síntoma o resultado sospechoso. La atención médica oportuna es esencial para preservar la salud y garantizar una mejor calidad de vida.
-
Beneficios de Realizar un Ultrasonido Hepatobiliar de Forma Regular
SRC:SelfWritten
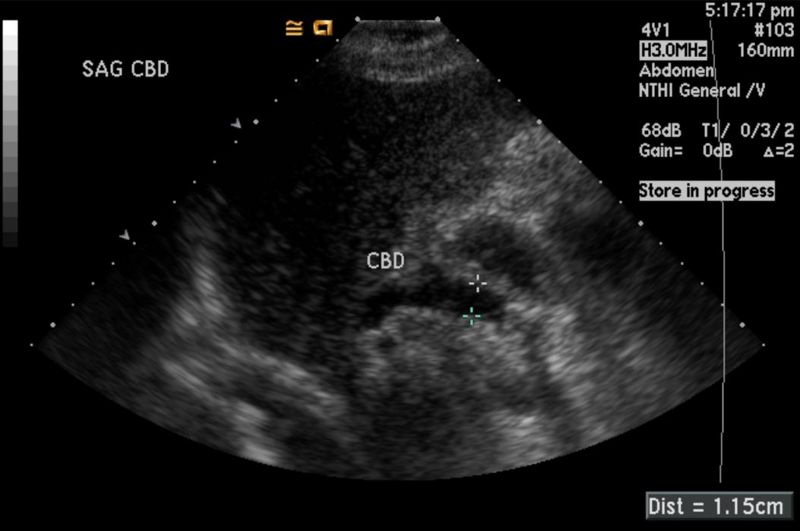 El ultrasonido hepatobiliar es una prueba diagnóstica no invasiva, segura y eficaz utilizada para evaluar la salud del hígado y la vesícula biliar. Esta técnica, que emplea ondas sonoras de alta frecuencia para generar imágenes detalladas de estos órganos, es fundamental en el monitoreo de diversas enfermedades hepáticas y biliares. Gracias a su capacidad para detectar anomalías en etapas tempranas, el ultrasonido hepatobiliar es una herramienta crucial para la prevención, diagnóstico y seguimiento de una amplia gama de trastornos. En este artículo, exploraremos la importancia de esta prueba en el monitoreo de enfermedades hepáticas y biliares, la frecuencia recomendada para personas con factores de riesgo y ejemplos de prevención y detección temprana gracias a su uso regular.
El ultrasonido hepatobiliar es una prueba diagnóstica no invasiva, segura y eficaz utilizada para evaluar la salud del hígado y la vesícula biliar. Esta técnica, que emplea ondas sonoras de alta frecuencia para generar imágenes detalladas de estos órganos, es fundamental en el monitoreo de diversas enfermedades hepáticas y biliares. Gracias a su capacidad para detectar anomalías en etapas tempranas, el ultrasonido hepatobiliar es una herramienta crucial para la prevención, diagnóstico y seguimiento de una amplia gama de trastornos. En este artículo, exploraremos la importancia de esta prueba en el monitoreo de enfermedades hepáticas y biliares, la frecuencia recomendada para personas con factores de riesgo y ejemplos de prevención y detección temprana gracias a su uso regular.Importancia del Ultrasonido Hepatobiliar en el Monitoreo de Enfermedades Hepáticas y Biliares
El hígado y la vesícula biliar desempeñan roles esenciales en el metabolismo, la digestión y la eliminación de toxinas del organismo. Sin embargo, estos órganos son susceptibles a diversas afecciones, como el hígado graso, la hepatitis, la colecistitis y los cálculos biliares, que pueden afectar su funcionamiento. Un ultrasonido hepatobiliar se convierte en una herramienta indispensable para la evaluación temprana de estas condiciones.
Diagnóstico de Enfermedades Hepáticas
El ultrasonido hepatobiliar es extremadamente útil en el diagnóstico de enfermedades hepáticas. Permite la detección de alteraciones en el tamaño y la estructura del hígado, como el aumento de su tamaño (hepatomegalia) o cambios en su textura, indicativos de enfermedades como la hepatitis, el hígado graso no alcohólico o la cirrosis. Además, el ultrasonido facilita la identificación de masas o nódulos que podrían ser indicativos de tumores hepáticos, tanto benignos como malignos.
Al ser una prueba no invasiva, el ultrasonido permite un monitoreo constante del estado de los pacientes diagnosticados con enfermedades hepáticas crónicas, brindando información sobre la evolución de la enfermedad y la efectividad de los tratamientos.
Evaluación de la Vesícula Biliar
El ultrasonido hepatobiliar también desempeña un papel crucial en la evaluación de la vesícula biliar. Las afecciones comunes de la vesícula biliar, como los cálculos biliares, la colecistitis (inflamación de la vesícula) y los tumores, son fácilmente detectadas mediante esta prueba. Los cálculos biliares, que se forman a partir de la acumulación de colesterol o bilirrubina, aparecen en las imágenes del ultrasonido como áreas brillantes (hiperecoicas). Esta capacidad para identificar cálculos y otras anomalías es esencial para prevenir complicaciones graves, como la obstrucción de los conductos biliares, que puede derivar en infecciones y otros problemas médicos.
El ultrasonido también es eficaz para monitorear la función de la vesícula biliar, asegurando que esté vaciándose adecuadamente y que no haya signos de disfunción biliar que pudieran requerir tratamiento.
Frecuencia Recomendada para Personas con Factores de Riesgo
El monitoreo regular del hígado y la vesícula biliar es especialmente importante para las personas que tienen factores de riesgo para desarrollar enfermedades hepáticas y biliares. Algunos de estos factores de riesgo incluyen antecedentes familiares de enfermedades hepáticas, obesidad, diabetes tipo 2, consumo excesivo de alcohol, entre otros.
Personas con Enfermedades Hepáticas Crónicas
Las personas diagnosticadas con enfermedades hepáticas crónicas, como la hepatitis o la cirrosis, deben someterse a ultrasonidos hepatobiliarios de forma periódica. Estos estudios permiten a los médicos evaluar la progresión de la enfermedad, detectar complicaciones como la fibrosis hepática y ajustar el tratamiento de acuerdo con los resultados. La frecuencia recomendada varía según la gravedad de la enfermedad, pero en general, se sugiere realizar un ultrasonido al menos una vez al año.
Personas con Factores de Riesgo para Enfermedades Hepáticas y Biliares
Las personas con factores de riesgo, como la obesidad, el abuso de alcohol o la diabetes tipo 2, también deben considerar realizarse un ultrasonido hepatobiliar regularmente. En estos casos, se recomienda realizar la prueba cada 1 o 2 años, ya que estos factores aumentan el riesgo de desarrollar enfermedades hepáticas como el hígado graso, que puede progresar a condiciones más graves si no se detecta a tiempo.
Pacientes con Cálculos Biliares o Historia Familiar de Enfermedades Biliares
Las personas que tienen antecedentes familiares de cálculos biliares o de enfermedades biliares también deben someterse a ultrasonidos hepatobiliarios con regularidad. Esta prueba ayudará a identificar la presencia de cálculos biliares antes de que causen síntomas graves, como dolor abdominal intenso o infecciones. El ultrasonido es una herramienta clave en el monitoreo de la vesícula biliar, ya que permite detectar de manera temprana cualquier cambio que pueda indicar la formación de nuevos cálculos o el desarrollo de complicaciones.
Ejemplos de Prevención y Detección Temprana Gracias al Ultrasonido Hepatobiliar
El ultrasonido hepatobiliar ha demostrado ser una herramienta invaluable para la prevención y la detección temprana de diversas afecciones hepáticas y biliares. A continuación, se presentan algunos ejemplos de cómo esta prueba ha ayudado a prevenir complicaciones graves y a identificar enfermedades en etapas tempranas.
Detección Temprana del Hígado Graso
El hígado graso es una de las condiciones más comunes diagnosticadas mediante ultrasonido. Esta afección, que se caracteriza por la acumulación de grasa en las células hepáticas, puede pasar desapercibida durante años si no se detecta a tiempo. A través del ultrasonido hepatobiliar, los médicos pueden observar cambios en la textura del hígado que indican la presencia de grasa, lo que permite iniciar un tratamiento adecuado antes de que la condición progrese a una cirrosis o enfermedad hepática más grave.
Identificación de Cálculos Biliares
El ultrasonido es fundamental para la detección temprana de cálculos biliares, que pueden no presentar síntomas hasta que causen dolor o complicaciones. Detectar los cálculos en su fase inicial permite a los médicos ofrecer tratamiento antes de que se desarrollen obstrucciones o infecciones graves. En algunos casos, la eliminación temprana de los cálculos puede evitar intervenciones quirúrgicas más invasivas.
Monitoreo de Pacientes con Cirrosis Hepática
Para las personas que padecen cirrosis hepática, el ultrasonido hepatobiliar es crucial para monitorear la progresión de la enfermedad. A través de esta prueba, los médicos pueden identificar signos de complicaciones como la hipertensión portal, la ascitis o el cáncer hepático. La detección temprana de estas complicaciones permite un tratamiento más efectivo y mejora las perspectivas de los pacientes.
Análisis Final
El ultrasonido hepatobiliar es una prueba esencial para el monitoreo regular de la salud del hígado y la vesícula biliar, especialmente en personas con factores de riesgo para enfermedades hepáticas o biliares. Esta técnica no solo permite la detección temprana de afecciones como el hígado graso, los cálculos biliares y la cirrosis, sino que también facilita el seguimiento de los pacientes con enfermedades crónicas. Gracias a su capacidad para identificar problemas antes de que se conviertan en complicaciones graves, el ultrasonido hepatobiliar juega un papel crucial en la prevención y el tratamiento oportuno de una variedad de trastornos. Incorporar esta prueba en los exámenes médicos regulares puede mejorar significativamente la salud a largo plazo y reducir el riesgo de desarrollar enfermedades hepáticas y biliares graves.
-
Pruebas Complementarias a la Colposcopia: Diagnóstico Integral
SRC:SelfWritten
La colposcopia es un procedimiento fundamental en la evaluación de alteraciones en el cuello uterino. Sin embargo, para lograr un diagnóstico completo y preciso, a menudo se requiere la realización de pruebas complementarias. Estas pruebas permiten confirmar o descartar sospechas clínicas, identificar lesiones precancerosas y evaluar la presencia de infecciones como el Virus del Papiloma Humano (VPH). A continuación, se detallan las principales pruebas que complementan la colposcopia y su importancia en un diagnóstico integral.Biopsia cervical: confirmación histológica de lesiones
¿Qué es la biopsia cervical?
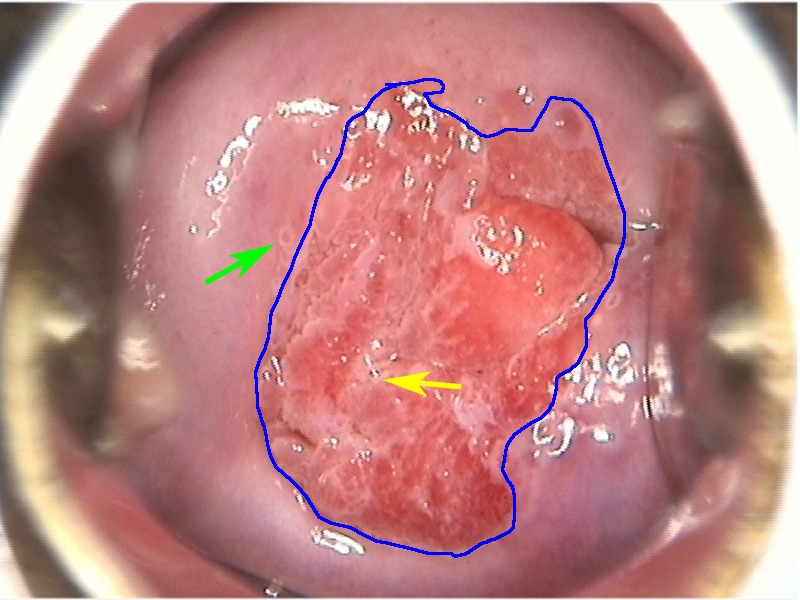 La biopsia cervical consiste en la extracción de una pequeña muestra de tejido del cuello uterino para analizarla en laboratorio. Este procedimiento se realiza durante una colposcopia cuando el especialista identifica áreas sospechosas que requieren evaluación adicional.
La biopsia cervical consiste en la extracción de una pequeña muestra de tejido del cuello uterino para analizarla en laboratorio. Este procedimiento se realiza durante una colposcopia cuando el especialista identifica áreas sospechosas que requieren evaluación adicional.Tipos de biopsias cervicales
- Biopsia dirigida: Se toma tejido de áreas específicas que presentan anomalías visibles.
- Biopsia en cono (conización): Se extrae una porción más grande y profunda del cuello uterino, útil para diagnosticar y tratar lesiones precancerosas.
Importancia en el diagnóstico
El análisis histológico del tejido permite confirmar la presencia de displasias, diferenciarlas entre leves, moderadas o severas, y detectar células malignas en etapas tempranas.
Pruebas de ADN del VPH: detección molecular del virus
¿En qué consisten estas pruebas?
Las pruebas de ADN del VPH están diseñadas para identificar la presencia del material genético del virus en las células del cuello uterino. Estas pruebas son especialmente útiles para detectar tipos de VPH de alto riesgo, como el 16 y el 18, asociados con el desarrollo de cáncer cervicouterino.
Cuándo se recomiendan
- En combinación con el Papanicolaou: Para mujeres mayores de 30 años como parte de un tamizaje rutinario.
- Tras resultados anormales en el Papanicolaou: Para determinar si el VPH es la causa de las alteraciones celulares.
Ventajas de esta prueba
Permite una detección temprana de infecciones de alto riesgo y ayuda a priorizar el seguimiento médico en pacientes con mayor probabilidad de desarrollar lesiones precancerosas.
Legrado endocervical (LEC): exploración del canal cervical
¿Qué es el legrado endocervical?
El legrado endocervical es un procedimiento que implica raspar el revestimiento interno del canal cervical para recolectar células y tejido. Se realiza cuando existen áreas sospechosas que no son visibles durante la colposcopia.
Indicaciones principales
- Lesiones ocultas: Cuando el médico sospecha de alteraciones dentro del canal cervical que no pueden observarse directamente.
- Evaluación de células anormales: Para investigar resultados positivos de Papanicolaou sin anomalías visibles durante la colposcopia.
Relevancia diagnóstica
El LEC es esencial para detectar lesiones precancerosas o malignas que podrían pasar desapercibidas en exámenes visuales, aumentando la precisión del diagnóstico.
Papanicolaou: herramienta inicial de tamizaje
Su relación con la colposcopia
El Papanicolaou es una prueba de tamizaje que detecta células anormales en el cuello uterino. Aunque no es específica para diagnosticar lesiones, sus resultados pueden orientar la necesidad de una colposcopia.
Resultados anormales comunes
- ASC-US: Células escamosas atípicas de significado indeterminado.
- LSIL: Lesión escamosa intraepitelial de bajo grado.
- HSIL: Lesión escamosa intraepitelial de alto grado.
Complementariedad con otras pruebas
Cuando el Papanicolaou muestra alteraciones, se utilizan pruebas adicionales como la colposcopia, biopsia o pruebas de ADN del VPH para un diagnóstico más detallado.
Crioterapia y LEEP: opciones terapéuticas y diagnósticas
Procedimientos con doble propósito
Aunque se consideran tratamientos, tanto la crioterapia como la escisión electroquirúrgica con asa (LEEP) tienen un papel diagnóstico al permitir la evaluación del tejido extraído.
Indicaciones terapéuticas
- Crioterapia: Destrucción de lesiones precancerosas mediante congelación con nitrógeno líquido.
- LEEP: Extracción de lesiones utilizando un lazo de alambre con corriente eléctrica.
Ambos procedimientos ofrecen la ventaja de tratar lesiones y confirmar el diagnóstico mediante el análisis del tejido eliminado.
Pruebas inmunohistoquímicas: evaluación avanzada
¿Qué son las pruebas inmunohistoquímicas?
Estas pruebas utilizan anticuerpos específicos para detectar marcadores moleculares en las células cervicales. Son útiles para identificar características biológicas de las lesiones y predecir su comportamiento.
Casos en los que se emplean
- Lesiones atípicas: Cuando los resultados de las pruebas iniciales son inconclusos.
- Confirmación de malignidad: Para diferenciar entre lesiones benignas y malignas.
Beneficios en el manejo clínico
Proporcionan información adicional sobre el riesgo de progresión de una lesión, ayudando a personalizar el tratamiento.
Importancia de un enfoque integral en el diagnóstico cervical
La combinación de la colposcopia con pruebas complementarias mejora significativamente la precisión diagnóstica. Cada prueba aporta información única que, en conjunto, permite detectar, confirmar y manejar lesiones de manera efectiva. Este enfoque integral es clave para prevenir complicaciones graves, como el desarrollo de cáncer cervicouterino.
Reflexión final
El diagnóstico de alteraciones cervicales requiere un enfoque multidisciplinario que combine procedimientos visuales, análisis histológicos y pruebas moleculares. La colposcopia, junto con herramientas complementarias como la biopsia cervical, el legrado endocervical y las pruebas de ADN del VPH, constituye un pilar fundamental en la salud ginecológica. Estas pruebas permiten una detección temprana y un tratamiento oportuno, salvaguardando la calidad de vida de las pacientes.
-
¿Qué Enfermedades Detecta un Perfil Tiroideo?
SRC:SelfWritten
El perfil tiroideo es un conjunto de pruebas diagnósticas que evalúan la función de la glándula tiroides, un órgano esencial para el metabolismo y la regulación de diversas funciones corporales. Este estudio mide niveles de hormonas como la TSH, T3 y T4, proporcionando información clave sobre el estado de salud tiroidea. Las alteraciones en estos parámetros pueden ser indicativas de enfermedades como hipotiroidismo, hipertiroidismo, tiroiditis y bocio. A continuación, se analizan las principales enfermedades detectables, su relación con valores anormales y la importancia del seguimiento médico en cada caso.
Hipotiroidismo: Una de las Alteraciones Más Comunes
 El hipotiroidismo ocurre cuando la glándula tiroides produce cantidades insuficientes de hormonas tiroideas. Esta condición puede tener un impacto significativo en el metabolismo, ralentizando procesos como la generación de energía y el funcionamiento neurológico.
El hipotiroidismo ocurre cuando la glándula tiroides produce cantidades insuficientes de hormonas tiroideas. Esta condición puede tener un impacto significativo en el metabolismo, ralentizando procesos como la generación de energía y el funcionamiento neurológico.Relación entre los valores y el hipotiroidismo
En los pacientes con hipotiroidismo, los resultados del perfil tiroideo suelen mostrar:
- TSH elevada: La hipófisis aumenta la secreción de TSH para estimular una tiroides hipoactiva.
- T3 y T4 bajas: La glándula no produce suficientes hormonas para satisfacer las necesidades del organismo.
El hipotiroidismo puede ser primario, causado por enfermedades como la tiroiditis de Hashimoto, o secundario, originado por problemas en la hipófisis o el hipotálamo. Es fundamental el diagnóstico temprano, ya que el tratamiento con levotiroxina puede prevenir complicaciones graves como el mixedema.
Hipertiroidismo: Exceso de Actividad Tiroidea
El hipertiroidismo es el resultado de una producción excesiva de hormonas tiroideas, lo que acelera el metabolismo y puede provocar síntomas como pérdida de peso, palpitaciones y ansiedad. Es una afección que requiere atención inmediata para evitar complicaciones cardiovasculares.
Relación entre los valores y el hipertiroidismo
En el perfil tiroideo de pacientes con hipertiroidismo, los hallazgos típicos incluyen:
- TSH suprimida: Debido a la sobreproducción de T3 y T4, el eje hipotalámico-hipofisario reduce la liberación de TSH.
- T3 y T4 elevadas: Reflejan la hiperactividad de la glándula.
La enfermedad de Graves es una de las causas más comunes de hipertiroidismo. Esta condición autoinmune puede acompañarse de manifestaciones como oftalmopatía y bocio difuso. El tratamiento incluye medicamentos antitiroideos, yodo radiactivo o, en casos graves, cirugía.
Tiroiditis: Inflamación de la Tiroides
La tiroiditis es un término general para referirse a la inflamación de la glándula tiroides. Puede tener diversas causas, como infecciones, procesos autoinmunes o efectos secundarios de medicamentos. Esta afección puede manifestarse como hipotiroidismo, hipertiroidismo o incluso como una combinación de ambos.
Relación entre los valores y la tiroiditis
Los valores en el perfil tiroideo varían dependiendo de la fase de la enfermedad:
- Fase aguda: Aumento temporal de T3 y T4 debido a la liberación de hormonas almacenadas en la glándula.
- Fase crónica: Disminución de T3 y T4 con TSH elevada, indicando daño prolongado en el tejido tiroideo.
La tiroiditis de Hashimoto, de naturaleza autoinmune, es la forma crónica más común y suele estar asociada con hipotiroidismo permanente. Por otro lado, la tiroiditis subaguda puede ser autolimitada y requerir solo tratamiento sintomático.
Bocio: Aumento del Tamaño de la Tiroides
El bocio es un agrandamiento anormal de la glándula tiroides que puede estar asociado con hipotiroidismo, hipertiroidismo o niveles hormonales normales. Su presentación clínica varía desde una inflamación visible en el cuello hasta dificultad para respirar o tragar en casos severos.
Relación entre los valores y el bocio
El perfil tiroideo en pacientes con bocio depende de la causa subyacente:
- En el bocio eutiroideo, los niveles de TSH, T3 y T4 suelen ser normales.
- En el bocio tóxico multinodular, los valores muestran hipertiroidismo, con T3 y T4 elevadas y TSH suprimida.
- En el bocio por deficiencia de yodo, se observan TSH elevadas con T4 baja.
El tratamiento del bocio varía según su causa y gravedad, e incluye desde suplementos de yodo hasta cirugía en casos obstructivos.
Importancia del Seguimiento Médico
El seguimiento médico en casos de disfunción tiroidea es esencial para garantizar un diagnóstico preciso y un tratamiento eficaz. Las enfermedades tiroideas, si no se tratan adecuadamente, pueden derivar en complicaciones graves como arritmias, osteoporosis, infertilidad e incluso coma mixedematoso en el hipotiroidismo avanzado.
Monitoreo continuo
- En pacientes con hipotiroidismo, se ajustan las dosis de levotiroxina según los niveles de TSH y T4.
- En casos de hipertiroidismo, el control regular evalúa la respuesta a medicamentos antitiroideos o el efecto del yodo radiactivo.
- En tiroiditis y bocio, el seguimiento incluye imágenes como ultrasonido para monitorear cambios en la estructura de la glándula.
Análisis final
El perfil tiroideo es una herramienta indispensable para diagnosticar y manejar enfermedades como hipotiroidismo, hipertiroidismo, tiroiditis y bocio. Comprender la relación entre los valores hormonales y las afecciones subyacentes permite a los médicos adaptar estrategias de tratamiento personalizadas. Además, el monitoreo constante asegura la estabilidad hormonal y previene complicaciones a largo plazo. La detección temprana y un manejo adecuado son claves para mejorar la calidad de vida de los pacientes y minimizar el impacto de los trastornos tiroideos en su salud general.
-
Biometría Hemática Completa vs. Parcial: Diferencias y Usos
SRC:SelfWritten
La biometría hemática es una herramienta diagnóstica fundamental en la medicina que permite evaluar la salud general de los pacientes y detectar una amplia gama de patologías. Dependiendo de las necesidades clínicas, este análisis puede realizarse de manera completa o parcial, variando en los parámetros que se estudian y en los casos en que se recomienda cada tipo. Este artículo analiza las diferencias entre ambos enfoques, sus aplicaciones y los beneficios de optar por un análisis completo.
¿Qué parámetros se analizan en una biometría hemática completa?
La biometría hemática completa es un análisis exhaustivo que incluye un amplio espectro de parámetros sanguíneos. Este tipo de examen proporciona una visión detallada de los tres principales componentes celulares de la sangre: glóbulos rojos, glóbulos blancos y plaquetas.
Glóbulos rojos y hemoglobina
Se evalúa la cantidad, tamaño y forma de los glóbulos rojos, así como los niveles de hemoglobina, una proteína clave para el transporte de oxígeno. Además, se mide el hematocrito, que representa el porcentaje de glóbulos rojos en el volumen total de sangre, y parámetros como el volumen corpuscular medio (VCM), el cual indica el tamaño promedio de los eritrocitos.
Glóbulos blancos
El análisis completo detalla tanto el número total de glóbulos blancos como la distribución de sus subtipos (linfocitos, neutrófilos, monocitos, eosinófilos y basófilos). Estos datos son esenciales para identificar infecciones, alergias y enfermedades autoinmunes.
Plaquetas
Se estudia el número y tamaño de las plaquetas, elementos clave en el proceso de coagulación. Este análisis detecta anomalías que pueden predisponer a sangrados excesivos o formación de coágulos.
¿Qué incluye una biometría hemática parcial?
Una biometría hemática parcial, como su nombre lo indica, evalúa solo un subconjunto de parámetros sanguíneos. Este tipo de análisis suele centrarse en los aspectos más básicos y específicos según el contexto clínico.
Componentes básicos evaluados
La versión parcial generalmente incluye el recuento total de glóbulos rojos, blancos y plaquetas, así como la concentración de hemoglobina. Sin embargo, no ofrece información detallada sobre subtipos celulares, tamaños o índices relacionados.
Limitaciones
Aunque útil en ciertos casos, este análisis no permite una evaluación profunda de posibles alteraciones hematológicas. Su alcance reducido podría no ser suficiente para identificar enfermedades complejas o condiciones con síntomas ambiguos.
¿Cuándo se recomienda una biometría hemática completa?
El análisis completo es la elección preferida en situaciones donde se requiere una evaluación exhaustiva de la salud del paciente. Sus aplicaciones incluyen diagnósticos complejos, monitoreo de enfermedades crónicas y análisis preoperatorios.
Diagnósticos diferenciales
En pacientes con síntomas como fiebre persistente, fatiga inexplicada, hematomas o sangrados anormales, la biometría hemática completa es fundamental para identificar la causa subyacente. Permite detectar infecciones, anemias, leucemias y otras alteraciones.
Monitoreo de enfermedades
Las personas con enfermedades crónicas, como lupus, artritis reumatoide o diabetes, necesitan evaluaciones periódicas para detectar complicaciones. Este análisis proporciona datos precisos que permiten ajustar tratamientos y prevenir problemas mayores.
Evaluaciones preoperatorias
Antes de someterse a una cirugía, es esencial conocer el estado de los parámetros sanguíneos. Una biometría hemática completa permite identificar riesgos potenciales, como anemia o trastornos de coagulación, y tomar las medidas necesarias para garantizar la seguridad del paciente.
¿Cuándo se utiliza una biometría hemática parcial?
La biometría hemática parcial es útil en contextos donde se requiere una evaluación más rápida y específica. Esto la hace ideal para chequeos de rutina o cuando se busca confirmar un diagnóstico preliminar sin necesidad de un análisis detallado.
Chequeos básicos
En exámenes de rutina o controles anuales, este tipo de análisis es suficiente para verificar que los principales parámetros sanguíneos se encuentren dentro de los rangos normales. Si se detectan alteraciones, el médico puede optar por un análisis más detallado.
Seguimiento de tratamientos simples
Para pacientes que están bajo tratamientos específicos, como suplementos de hierro o antibióticos, la biometría hemática parcial permite evaluar los cambios en los valores básicos sin necesidad de una evaluación exhaustiva.
Beneficios de optar por una biometría hemática completa
Aunque en ciertos casos una biometría hemática parcial puede ser adecuada, el análisis completo ofrece ventajas significativas que justifican su elección en muchas situaciones clínicas.
Evaluación detallada
La biometría hemática completa proporciona un panorama integral de la salud del paciente, permitiendo detectar incluso alteraciones leves que podrían pasar desapercibidas en un análisis parcial. Esto es particularmente importante en enfermedades hematológicas o inmunológicas.
Diagnósticos más precisos
Gracias a la inclusión de parámetros avanzados, como los índices eritrocitarios y la distribución de glóbulos blancos, este análisis permite realizar diagnósticos más específicos y confiables. Esto es crucial en casos complejos o en pacientes con múltiples síntomas.
Prevención de complicaciones
Al ofrecer información más completa, la biometría hemática completa permite identificar riesgos antes de que se desarrollen problemas graves. Por ejemplo, puede detectar anemias en etapas tempranas o señales de inflamación que requieran atención médica inmediata.
Reflexión final sobre las diferencias y usos
La elección entre una biometría hemática completa o parcial depende del contexto clínico y las necesidades específicas del paciente. Mientras que la versión parcial es adecuada para chequeos básicos y seguimientos simples, el análisis completo se destaca por su capacidad de proporcionar una evaluación detallada y precisa. Optar por una biometría hemática completa no solo facilita el diagnóstico temprano de enfermedades, sino que también ofrece una herramienta preventiva valiosa para mantener la salud a largo plazo. En cualquier caso, la consulta con un profesional de la salud es fundamental para determinar cuál análisis es el más adecuado en cada situación.

-
¿El Papanicolaou es doloroso o incómodo?
SRC:SelfWritten
El Papanicolaou es una prueba médica esencial para la detección temprana del cáncer cervical y otras afecciones. Muchas mujeres pueden tener dudas sobre si este examen es doloroso o incómodo, lo cual es comprensible. A continuación, explicamos en detalle lo que se puede esperar durante el procedimiento, las sensaciones comunes y cómo manejar cualquier molestia.¿Qué es el Papanicolaou?
 El Papanicolaou es una prueba sencilla y rápida que consiste en tomar una muestra de células del cuello uterino para examinarlas bajo un microscopio. Su propósito principal es detectar cambios celulares que podrían ser indicativos de cáncer o precáncer. Es una prueba fundamental en la prevención de enfermedades graves como el cáncer cervical.
El Papanicolaou es una prueba sencilla y rápida que consiste en tomar una muestra de células del cuello uterino para examinarlas bajo un microscopio. Su propósito principal es detectar cambios celulares que podrían ser indicativos de cáncer o precáncer. Es una prueba fundamental en la prevención de enfermedades graves como el cáncer cervical.¿Es doloroso el Papanicolaou?
Para la mayoría de las mujeres, el Papanicolaou no es doloroso. Sin embargo, algunas pueden experimentar una ligera incomodidad durante el procedimiento. Las sensaciones varían de una persona a otra.
El procedimiento implica la inserción de un espéculo en la vagina para abrir las paredes vaginales y permitir el acceso al cuello uterino. Esto puede causar una leve presión, pero no debería generar dolor. Algunas mujeres pueden sentir una sensación de pellizco cuando se toma la muestra de células, pero esta sensación es breve.
¿Es incómodo el Papanicolaou?
El Papanicolaou puede ser incómodo para algunas mujeres, especialmente si es la primera vez que se realizan la prueba o si se sienten nerviosas. La incomodidad generalmente se debe a la sensación de presión cuando se inserta el espéculo. Esta parte del examen puede ser incómoda, pero no debería ser dolorosa.
La clave para minimizar la incomodidad es relajarse. Cuando los músculos están tensos, la inserción del espéculo puede ser más difícil, lo que aumenta la incomodidad. Respirar profundamente y tratar de relajarse durante el examen puede hacer una gran diferencia.
Sensaciones comunes durante el Papanicolaou
Durante el Papanicolaou, la mayoría de las mujeres describen sensaciones leves, como presión o un ligero malestar. Estas son las sensaciones más comunes:
- Presión: La inserción del espéculo puede generar una sensación de presión en la pelvis.
- Ligera molestia: Algunas mujeres sienten una molestia leve cuando se toma la muestra de células del cuello uterino.
- Sensación de pellizco: Al raspar suavemente el cuello uterino para obtener las células, algunas mujeres pueden sentir un pequeño pellizco.
Estas sensaciones son breves y desaparecen rápidamente una vez que finaliza la prueba, que suele durar solo unos minutos.
¿Qué hacer si se siente dolor o molestia?
Si experimentas dolor o una incomodidad intensa durante el Papanicolaou, es importante comunicarlo al médico o profesional de la salud. Aunque la prueba no debería ser dolorosa, cada mujer tiene un umbral de dolor diferente. El profesional puede hacer ajustes, como usar un espéculo de tamaño más pequeño o aplicar más lubricante para minimizar la incomodidad.
También es recomendable informar si tienes alguna condición médica que pueda hacer que el examen sea más incómodo, como una infección vaginal o una sequedad vaginal extrema.
Efectos secundarios inmediatos del Papanicolaou
Después de la prueba, es común que algunas mujeres experimenten pequeños efectos secundarios. Estos suelen ser leves y desaparecen en poco tiempo. Entre los efectos secundarios más comunes se encuentran:
- Sangrado leve: Algunas mujeres pueden notar un leve sangrado vaginal o manchas después del examen. Esto es normal y debería desaparecer en un día o dos.
- Sensación de malestar pélvico: En casos raros, puede haber una ligera molestia pélvica después del Papanicolaou, pero debería desaparecer rápidamente.
Si el sangrado es intenso o persiste por varios días, es importante consultar con un médico. Estos efectos secundarios no suelen ser graves y, en la mayoría de los casos, no requieren tratamiento adicional.
Seguridad del Papanicolaou
El Papanicolaou es una prueba completamente segura. No implica riesgos graves para la salud y es tolerada por la mayoría de las mujeres. El examen ha sido ampliamente utilizado durante décadas y ha demostrado ser una herramienta eficaz en la detección temprana de enfermedades.
La prueba es especialmente importante para la prevención del cáncer cervical. Detecta células anormales antes de que se conviertan en cáncer, lo que permite un tratamiento a tiempo. Realizarse el Papanicolaou regularmente reduce significativamente el riesgo de desarrollar enfermedades graves.
La importancia de hacerse el Papanicolaou regularmente
A pesar de la posible incomodidad o el miedo al dolor, es crucial que las mujeres se realicen el Papanicolaou según las recomendaciones médicas. Las pautas generalmente sugieren hacerse la prueba cada tres años a partir de los 21 años. Después de los 30 años, puede combinarse con la prueba del virus del papiloma humano (VPH) y realizarse cada cinco años.
El Papanicolaou ayuda a detectar el cáncer cervical en sus primeras etapas, cuando es más fácil de tratar. También identifica células precancerosas que pueden prevenirse antes de que se conviertan en cáncer.
El Papanicolaou y la salud femenina
La prueba del Papanicolaou es una parte fundamental del cuidado de la salud femenina. A pesar de la posible incomodidad, es una prueba breve, segura y crucial para la prevención de enfermedades graves.
La mayoría de las mujeres experimentan solo una leve molestia durante el examen. Con la relajación adecuada y una comunicación abierta con el profesional de la salud, la experiencia puede ser mucho más llevadera.
-
¿Debes hacerte una mastografía si tienes un bulto en el pecho?
SRC:SelfWritten
La mastografía es un examen esencial para evaluar la salud mamaria y detectar anomalías en el tejido. Encontrar un bulto en el pecho puede ser una experiencia inquietante, pero realizarse una mastografía es uno de los pasos más importantes para identificar la causa. En este artículo, exploramos por qué es fundamental realizar este examen, cómo puede ayudar a diagnosticar bultos y qué esperar durante el proceso.¿Qué es una mastografía y cómo se utiliza?
La mastografía es un examen de rayos X diseñado para evaluar el tejido mamario y detectar anomalías, como tumores o calcificaciones. Su propósito principal es identificar cambios en las mamas en etapas tempranas, cuando el tratamiento es más efectivo.
El procedimiento consiste en comprimir suavemente cada seno entre dos placas para obtener imágenes claras. Aunque puede ser algo incómodo, la mastografía es rápida y no invasiva. Este examen es una herramienta clave tanto para mujeres asintomáticas como para aquellas que presentan síntomas, como bultos en el pecho.
La importancia de una mastografía si encuentras un bulto
Si encuentras un bulto en el pecho, realizarse una mastografía es esencial para determinar su naturaleza. Aunque muchos bultos son benignos, como quistes o fibroadenomas, algunos pueden ser indicativos de cáncer.
Un bulto no doloroso no significa que sea inofensivo. De hecho, muchos casos de cáncer de mama no causan dolor en las etapas iniciales. Por ello, es crucial no ignorar esta señal y buscar una evaluación médica de inmediato.
La mastografía permite identificar características específicas del bulto y ayuda al médico a determinar si son necesarias pruebas adicionales.
Diferencia entre bultos benignos y malignos
Los bultos benignos suelen ser redondeados, móviles y tienen bordes bien definidos. Ejemplos incluyen quistes llenos de líquido y fibroadenomas, que no representan un riesgo de cáncer.
Por otro lado, los bultos malignos tienden a ser irregulares, duros y fijos en el tejido. Aunque estos signos son indicativos, solo una evaluación médica, incluyendo una mastografía, puede confirmar su naturaleza.
El papel de la mastografía es crucial en este proceso, ya que ayuda a distinguir entre bultos benignos y aquellos que requieren mayor atención.
¿Qué hacer si notas un bulto en el pecho?
Si notas un bulto en el pecho, el primer paso es consultar a un médico. Ellos realizarán un examen físico para evaluar las características del bulto y determinar los pasos a seguir.
Una mastografía es generalmente el primer examen recomendado. Si los resultados no son concluyentes, el médico puede sugerir pruebas adicionales, como una ecografía o una biopsia.
No debes posponer la consulta. Incluso si el bulto parece inofensivo, es esencial descartarlo mediante una evaluación adecuada.
Cómo la mastografía visualiza estructuras en las mamas
La mastografía es particularmente útil porque permite obtener imágenes detalladas del tejido mamario. Estas imágenes pueden mostrar microcalcificaciones, masas o cambios estructurales que no son visibles a simple vista.
En el caso de un bulto, el examen ayuda a identificar su tamaño, forma y ubicación exacta. Además, permite evaluar si hay cambios en el tejido circundante.
Esta capacidad de visualización precisa convierte a la mastografía en una herramienta indispensable para investigar bultos en las mamas.
La necesidad de un diagnóstico adecuado
Un diagnóstico adecuado es esencial para decidir el mejor curso de acción. La mastografía no solo identifica bultos malignos, sino que también detecta una variedad de condiciones benignas.
Detectar el cáncer de mama en etapas tempranas puede marcar la diferencia entre un tratamiento exitoso y uno más complicado. Incluso si el bulto resulta ser benigno, la evaluación proporciona tranquilidad y elimina dudas.
La mastografía es el primer paso para obtener un diagnóstico claro y, en caso necesario, iniciar un tratamiento oportuno.
Exámenes adicionales si la mastografía no es concluyente
En algunos casos, la mastografía puede no proporcionar toda la información necesaria, especialmente en mujeres con senos densos. En estos casos, el médico puede recomendar una ecografía mamaria, que utiliza ondas sonoras para obtener imágenes más detalladas.
 Otra opción es una biopsia, donde se toma una pequeña muestra del tejido del bulto para analizarlo en el laboratorio. Este procedimiento es la forma más precisa de confirmar si un bulto es benigno o maligno.
Otra opción es una biopsia, donde se toma una pequeña muestra del tejido del bulto para analizarlo en el laboratorio. Este procedimiento es la forma más precisa de confirmar si un bulto es benigno o maligno.Estas pruebas adicionales complementan la mastografía y ayudan a garantizar un diagnóstico completo.
Cómo interpretar los resultados y seguir las recomendaciones médicas
Los resultados de una mastografía pueden ser normales, benignos o sospechosos. Si el médico encuentra algo preocupante, te explicará los pasos a seguir, que pueden incluir más pruebas.
Es importante no entrar en pánico si los resultados son anormales. Muchas veces, los hallazgos no son graves y solo requieren monitoreo.
Seguir las recomendaciones médicas al pie de la letra es crucial para asegurar un manejo adecuado de tu salud mamaria.
Frecuencia recomendada de mastografías para detectar anomalías
Las pautas generales sugieren realizarse una mastografía cada uno o dos años a partir de los 40 años. Sin embargo, si encuentras un bulto o tienes antecedentes familiares de cáncer de mama, es importante hablar con tu médico sobre un plan personalizado.
Un diagnóstico temprano puede salvar vidas. Detectar problemas en sus etapas iniciales permite tratamientos menos invasivos y mejora significativamente las tasas de supervivencia.
Si encuentras un bulto en el pecho, realizarte una mastografía es un paso esencial para evaluar su naturaleza. Este examen es una herramienta confiable para detectar tanto bultos benignos como malignos. Consultar con un médico, realizar pruebas adicionales si es necesario y seguir las recomendaciones son acciones clave para proteger tu salud mamaria. Prioriza tu bienestar y no ignores los signos que tu cuerpo te envía.
-
¿A qué edad se debe comenzar a realizarse una mastografía?
SRC:SelfWritten
La mastografía es un examen esencial para la detección temprana del cáncer de mama. Sin embargo, surgen dudas sobre la edad ideal para iniciar este procedimiento. A continuación, exploraremos las recomendaciones generales, factores de riesgo, mitos comunes y consejos sobre la mastografía, según las necesidades de cada mujer.Recomendaciones generales sobre la edad para comenzar con la mastografía
La mayoría de las organizaciones de salud recomiendan que las mujeres comiencen a realizarse una mastografía a partir de los 40 años. Esta sugerencia se basa en la incidencia de cáncer de mama en este rango de edad, donde los casos tienden a aumentar.
En algunos casos, puede ser suficiente realizar el examen cada dos años. Sin embargo, para mujeres con factores de riesgo adicionales, como antecedentes familiares, puede ser necesario empezar antes o hacerlo con mayor frecuencia.
Factores que influyen en la decisión de cuándo empezar
El momento ideal para iniciar las mastografías depende de varios factores. Uno de los más importantes es la historia familiar de cáncer de mama. Si una madre, hermana o hija ha sido diagnosticada con esta enfermedad, es probable que el médico recomiende empezar antes de los 40 años.
Otros factores incluyen la presencia de mutaciones genéticas, como BRCA1 o BRCA2, que aumentan significativamente el riesgo. Además, condiciones de salud personal, como antecedentes de lesiones mamarias o tratamientos previos con radioterapia, también pueden influir en la decisión.
Es fundamental que las mujeres informen a su médico sobre cualquier factor que pueda afectar su riesgo. Esto permitirá un plan personalizado para comenzar con las mastografías.
Diferencias en las pautas de mastografía para mujeres con mayor riesgo
Para las mujeres con mayor riesgo de cáncer de mama, las pautas son más estrictas. En estos casos, los especialistas pueden recomendar iniciar las mastografías a los 30 años o incluso antes, dependiendo del riesgo específico.
Además, estas pacientes pueden necesitar pruebas complementarias, como resonancias magnéticas o ultrasonidos mamarios. Estas herramientas adicionales permiten un monitoreo más detallado y constante.
La frecuencia también puede variar. En lugar de realizarse cada dos años, las mujeres con alto riesgo pueden necesitar mastografías anuales. Este enfoque proactivo ayuda a detectar cualquier cambio en las etapas más tempranas.
Opinión de los expertos sobre la frecuencia de las mastografías a medida que se envejece
Los expertos coinciden en que la frecuencia de las mastografías debe ajustarse con la edad. Entre los 40 y 50 años, se recomienda realizar el examen cada uno o dos años, dependiendo de la salud general de la paciente.
Después de los 50 años, muchas mujeres optan por mastografías anuales, ya que el riesgo de cáncer de mama aumenta con la edad. Sin embargo, las pacientes mayores de 75 años deben consultar con su médico si es necesario continuar con el examen, dependiendo de su estado de salud y esperanza de vida.
La personalización es clave. Lo más importante es seguir las recomendaciones médicas específicas para cada etapa de la vida.
Mitos comunes sobre la edad para realizarse la mastografía
Uno de los mitos más extendidos es que las mujeres jóvenes no necesitan una mastografía. Si bien es cierto que el cáncer de mama es menos común antes de los 40 años, no es imposible. Mujeres con factores de riesgo específicos pueden necesitar comenzar antes.
Otro mito común es que, después de cierta edad, ya no es necesario realizar mastografías. Sin embargo, el riesgo de cáncer de mama no desaparece con la edad. La vigilancia sigue siendo importante, especialmente después de la menopausia.
Por último, muchas mujeres creen que un resultado normal en una mastografía inicial significa que no necesitan más estudios. Esto es falso, ya que el riesgo puede cambiar con el tiempo. Es esencial continuar con las revisiones periódicas según lo indicado por el médico.
Consejos para consultar con un médico sobre el momento adecuado
Hablar con un médico es crucial para determinar cuándo iniciar las mastografías. Durante la consulta, se debe proporcionar un historial médico completo, incluyendo antecedentes familiares y factores de riesgo.
Es importante preguntar sobre la frecuencia recomendada y discutir cualquier inquietud, como el temor al dolor o a los resultados. Un médico experimentado puede aclarar dudas y explicar los beneficios del procedimiento.
Además, es útil conocer las pautas generales, pero seguir las recomendaciones personalizadas. Cada mujer tiene necesidades únicas, y un plan adecuado asegura una atención óptima.

-
¿Qué sucede si los resultados de un examen general de orina son anormales?
SRC:SelfWritten
 El examen general de orina es una prueba diagnóstica común que ayuda a evaluar la salud general y detectar posibles problemas. Aunque los resultados normalmente son normales, a veces se presentan alteraciones que pueden indicar la presencia de enfermedades o condiciones médicas. En este blog, exploraremos qué significa tener resultados anormales en un examen general de orina y cómo interpretarlos.
El examen general de orina es una prueba diagnóstica común que ayuda a evaluar la salud general y detectar posibles problemas. Aunque los resultados normalmente son normales, a veces se presentan alteraciones que pueden indicar la presencia de enfermedades o condiciones médicas. En este blog, exploraremos qué significa tener resultados anormales en un examen general de orina y cómo interpretarlos.¿Qué mide un examen general de orina?
El examen general de orina evalúa diversos parámetros que reflejan el estado de salud de los riñones y el tracto urinario. Estos parámetros incluyen el color, el pH, la densidad, y la presencia de componentes como proteínas, glucosa, o sangre. Cuando estos valores están fuera de los rangos normales, puede ser señal de alguna afección subyacente que requiera atención médica.
Causas comunes de resultados anormales en el examen general de orina
Cuando los resultados del examen general de orina son anormales, las causas pueden variar según el parámetro afectado. A continuación, explicamos algunas de las razones más comunes por las cuales los resultados de esta prueba pueden ser alterados.
Color de la orina anormal
El color de la orina puede cambiar debido a diversos factores. La orina debe tener un color amarillo claro, pero si está demasiado oscura, podría ser un signo de deshidratación. En cambio, si tiene un color rojo o rosado, podría indicar la presencia de sangre. Este hallazgo, conocido como hematuria, debe ser evaluado para descartar infecciones urinarias, cálculos renales o problemas en los riñones.
pH de la orina fuera de lo normal
El pH de la orina indica su nivel de acidez o alcalinidad. Un pH bajo (por debajo de 4.5) puede ser signo de deshidratación o acidosis metabólica. Un pH elevado (por encima de 8) podría ser indicativo de una infección urinaria. Las infecciones por bacterias como Proteus pueden alterar el pH de la orina, volviéndola más alcalina.
Densidad de la orina alterada
La densidad de la orina mide la concentración de solutos presentes en ella. Si la densidad es muy alta, puede ser señal de deshidratación, ya que la orina se vuelve más concentrada. Por el contrario, una densidad baja podría indicar que los riñones no están funcionando adecuadamente. Esto podría ser un signo de insuficiencia renal o diabetes insípida.
Presencia de proteínas en la orina
Las proteínas en la orina, también conocidas como proteinuria, generalmente indican un problema en los riñones. En condiciones normales, la orina no debe contener proteínas. La presencia de proteínas puede ser señal de daño renal, hipertensión, diabetes no controlada, o infecciones urinarias. Si se detectan niveles elevados de proteínas, se deben realizar más pruebas para determinar la causa.
Glucosa en la orina
En un examen general de orina, la glucosa normalmente no debe estar presente. Si se encuentra glucosa en la orina, esto suele ser un indicio de diabetes, especialmente si los niveles de azúcar en la sangre están elevados. La glucosa en la orina puede ocurrir cuando los riñones no pueden filtrar la glucosa adecuadamente debido a niveles altos en la sangre.
Sangre en la orina
La presencia de sangre en la orina, conocida como hematuria, puede ser un signo de diversas afecciones. Las infecciones urinarias, los cálculos renales, o incluso los trastornos de la vejiga pueden causar hematuria. También puede ser un indicio de afecciones más graves, como cáncer en los riñones o la vejiga. Cualquier cantidad de sangre en la orina debe ser investigada.
¿Qué hacer si los resultados del examen general de orina son anormales?
Si los resultados de tu examen general de orina son anormales, lo primero que debes hacer es consultar a un médico. Un profesional de la salud podrá interpretar los resultados en el contexto de tu historial médico y realizar las pruebas adicionales necesarias para llegar a un diagnóstico claro.
Evaluación clínica completa
El médico realizará una evaluación clínica para comprender mejor tus síntomas y otros factores de riesgo. Esto puede incluir preguntas sobre tu dieta, hábitos de ejercicio, medicamentos que tomas, y si tienes antecedentes familiares de enfermedades renales, diabetes u otras afecciones.
Pruebas adicionales
Dependiendo de los resultados anormales, el médico podría recomendar otras pruebas, como análisis de sangre, ultrasonidos renales, o estudios específicos para detectar infecciones urinarias o trastornos metabólicos. Estas pruebas ayudarán a confirmar o descartar cualquier afección subyacente.
Tratamiento
El tratamiento dependerá de la causa subyacente de los resultados anormales. Si se detectan infecciones urinarias, el tratamiento puede incluir antibióticos. En el caso de diabetes, el control de los niveles de azúcar en la sangre será esencial. Para problemas renales, el tratamiento dependerá del tipo y la gravedad de la afección.
Conclusión
El examen general de orina es una herramienta importante para detectar problemas de salud antes de que se conviertan en afecciones graves. Aunque los resultados anormales pueden ser alarmantes, en muchos casos son tratables si se detectan a tiempo. Es fundamental que, ante cualquier anomalía en los resultados, se consulte a un médico para recibir el diagnóstico adecuado y seguir un tratamiento oportuno.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.