-
Prueba de Perfil Tiroideo: Parámetros y Resultados Explicados
SRC:SelfWritten
 El perfil tiroideo es una herramienta diagnóstica esencial utilizada para evaluar la función de la glándula tiroides, un órgano vital en el cuerpo humano. Esta prueba mide los niveles de diversas hormonas que la tiroides produce y que regulan procesos metabólicos cruciales. La función tiroidea está directamente relacionada con el bienestar general, y los trastornos en su actividad pueden tener efectos significativos sobre el organismo. En este artículo se explicarán los parámetros evaluados en una prueba de perfil tiroideo, lo que significan los resultados normales y anormales, y cómo los valores alterados pueden indicar enfermedades tiroideas como el hipotiroidismo y el hipertiroidismo.
El perfil tiroideo es una herramienta diagnóstica esencial utilizada para evaluar la función de la glándula tiroides, un órgano vital en el cuerpo humano. Esta prueba mide los niveles de diversas hormonas que la tiroides produce y que regulan procesos metabólicos cruciales. La función tiroidea está directamente relacionada con el bienestar general, y los trastornos en su actividad pueden tener efectos significativos sobre el organismo. En este artículo se explicarán los parámetros evaluados en una prueba de perfil tiroideo, lo que significan los resultados normales y anormales, y cómo los valores alterados pueden indicar enfermedades tiroideas como el hipotiroidismo y el hipertiroidismo.Parámetros Evaluados en el Perfil Tiroideo
El perfil tiroideo incluye varios parámetros clave que ayudan a determinar cómo está funcionando la glándula tiroides. Los principales valores evaluados en esta prueba son la TSH (hormona estimulante de la tiroides), la T3 (triyodotironina) y la T4 (tiroxina). Estos parámetros brindan información valiosa sobre la producción hormonal de la tiroides y son fundamentales para el diagnóstico de los trastornos tiroideos.
TSH (Hormona Estimulante de la Tiroides)
La TSH es una hormona producida por la glándula pituitaria que regula la producción de T3 y T4 por parte de la tiroides. Los niveles de TSH suelen ser los primeros en medirse al realizar un perfil tiroideo, ya que cualquier anomalía en esta hormona generalmente indica un trastorno en la función tiroidea.
Si los niveles de TSH son elevados, puede sugerir que la tiroides no está produciendo suficiente cantidad de T3 y T4 (hipotiroidismo). Por el contrario, niveles bajos de TSH pueden indicar que la glándula tiroides está produciendo demasiadas hormonas (hipertiroidismo). La TSH se utiliza principalmente para evaluar la función general de la tiroides.
T3 (Triyodotironina)
La T3 es una de las hormonas principales producidas por la tiroides, aunque en menor cantidad que la T4. Esta hormona es crucial para regular el metabolismo, la temperatura corporal y otros procesos vitales. La T3 es una forma activa de la hormona tiroidea, y la medición de su nivel es útil para detectar trastornos como el hipotiroidismo y el hipertiroidismo.
El cuerpo convierte la T4 en T3 según sea necesario. Cuando se miden niveles bajos de T3, puede indicar hipotiroidismo, mientras que niveles elevados pueden ser un indicio de hipertiroidismo.
T4 (Tiroxina)
La T4 es la principal hormona producida por la glándula tiroides. Aunque no es tan activa como la T3, desempeña un papel clave en la regulación del metabolismo. La T4 circula en la sangre en dos formas: la T4 libre (no unida a proteínas) y la T4 unida a proteínas. Es la T4 libre la que tiene efectos metabólicos directos.
En un perfil tiroideo, la medición de la T4 libre es la más relevante. Si los niveles de T4 son bajos, generalmente indica que la tiroides no está funcionando correctamente, lo que puede sugerir hipotiroidismo. Niveles elevados de T4 libre, por otro lado, pueden ser indicativos de hipertiroidismo.
Qué Significan los Resultados Normales y Anormales
Al interpretar los resultados de un perfil tiroideo, es esencial comprender qué valores se consideran normales y qué valores anormales pueden indicar trastornos. A continuación se detallan los rangos típicos para cada parámetro y lo que los valores fuera de estos rangos pueden sugerir.
Valores Normales
- TSH: Los niveles normales de TSH generalmente oscilan entre 0.4 y 4.0 mUI/L. Estos valores pueden variar ligeramente según el laboratorio, pero en general, un nivel dentro de este rango indica que la tiroides está funcionando adecuadamente.
- T3: Los valores normales de T3 libre suelen estar entre 2.3 y 4.2 pg/mL. Si los niveles se encuentran dentro de este rango, se considera que la tiroides está produciendo suficiente cantidad de T3.
- T4: Los valores normales de T4 libre varían entre 0.8 y 1.8 ng/dL. Estos niveles indican que la glándula tiroides está funcionando correctamente y produciendo la cantidad adecuada de hormona tiroidea.
Resultados Anormales
Un resultado anormal puede indicar un trastorno tiroideo que requiere tratamiento y seguimiento. Los resultados anormales se clasifican generalmente en los siguientes rangos:
Resultados de TSH Anormales
- TSH alta: Los niveles elevados de TSH (por encima de 4.0 mUI/L) generalmente sugieren hipotiroidismo, una condición en la que la glándula tiroides no produce suficientes hormonas. Los síntomas pueden incluir cansancio, aumento de peso, piel seca y depresión.
- TSH baja: Los niveles bajos de TSH (por debajo de 0.4 mUI/L) son típicos de hipertiroidismo, en el que la tiroides produce excesivas cantidades de hormonas. Los síntomas incluyen pérdida de peso inexplicada, ansiedad, palpitaciones y temblores.
Resultados de T3 y T4 Anormales
- T3 y T4 bajos: Los niveles bajos de T3 y T4, junto con una TSH elevada, son característicos del hipotiroidismo. Esta condición requiere un tratamiento con hormona tiroidea sintética para normalizar los niveles hormonales.
- T3 y T4 elevados: Niveles altos de T3 y T4, junto con una TSH baja, son indicativos de hipertiroidismo. Esta condición puede requerir tratamiento con medicamentos antitiroideos o incluso cirugía, dependiendo de su gravedad.
Relación entre los Valores Alterados y las Enfermedades Tiroideas
Los trastornos tiroideos son condiciones médicas comunes que pueden tener un impacto considerable en la salud si no se diagnostican y tratan adecuadamente. La relación entre los valores alterados en un perfil tiroideo y las enfermedades tiroideas es directa y permite a los médicos diagnosticar y tratar estas condiciones con eficacia.
Hipotiroidismo
El hipotiroidismo es el trastorno en el cual la glándula tiroides no produce suficientes hormonas. Esto puede resultar en un metabolismo más lento y afectar a varios órganos y sistemas del cuerpo. En un perfil tiroideo, se observan niveles elevados de TSH y niveles bajos de T3 y T4. Es fundamental detectar este trastorno temprano para prevenir complicaciones como enfermedades cardíacas, dislipidemia y problemas de fertilidad.
Hipertiroidismo
El hipertiroidismo es el trastorno opuesto, en el cual la glándula tiroides produce demasiadas hormonas. Los niveles bajos de TSH y elevados de T3 y T4 indican hipertiroidismo. Si no se trata adecuadamente, puede aumentar el riesgo de arritmias cardíacas, osteoporosis y otros problemas metabólicos. El diagnóstico temprano es esencial para evitar complicaciones graves y mejorar la calidad de vida del paciente.
Análisis Final
El perfil tiroideo es una herramienta diagnóstica fundamental para evaluar la función de la tiroides. A través de la medición de parámetros como la TSH, T3 y T4, se puede obtener información crucial sobre la salud de la glándula tiroides y detectar trastornos como el hipotiroidismo y el hipertiroidismo. Un diagnóstico temprano de estos trastornos permite una intervención más efectiva, lo que previene complicaciones graves y mejora el bienestar general del paciente. La interpretación de los resultados de un perfil tiroideo debe ser realizada por un profesional de la salud, quien determinará el tratamiento adecuado según las condiciones clínicas del paciente.
-
Importancia del Perfil Tiroideo en Personas Mayores
SRC:SelfWritten
La función tiroidea desempeña un papel crucial en el equilibrio metabólico y el bienestar general de las personas. Sin embargo, con el paso de los años, el sistema endocrino, incluido el funcionamiento de la glándula tiroides, experimenta cambios que pueden afectar la calidad de vida. En este contexto, el perfil tiroideo es una herramienta fundamental para evaluar el estado de salud hormonal en personas mayores. Este artículo explora los cambios relacionados con el envejecimiento, los beneficios del perfil tiroideo y la frecuencia recomendada de esta prueba en esta etapa de la vida.
Cambios en la función tiroidea relacionados con el envejecimiento
 A medida que el cuerpo envejece, la glándula tiroides sufre modificaciones que pueden alterar los niveles de hormonas tiroideas, como la TSH, T3 y T4. Estos cambios son una respuesta natural al proceso de envejecimiento, aunque en ocasiones pueden derivar en trastornos clínicos.
A medida que el cuerpo envejece, la glándula tiroides sufre modificaciones que pueden alterar los niveles de hormonas tiroideas, como la TSH, T3 y T4. Estos cambios son una respuesta natural al proceso de envejecimiento, aunque en ocasiones pueden derivar en trastornos clínicos.Disminución de la función tiroidea
Con la edad, se observa una reducción progresiva en la secreción de hormonas tiroideas, lo que puede predisponer a las personas mayores al hipotiroidismo subclínico o clínico. Este trastorno es más frecuente en mujeres y se asocia con síntomas como fatiga, piel seca, intolerancia al frío y aumento de peso.
Alteraciones en la conversión de T4 a T3
En las personas mayores, la conversión de tiroxina (T4) a triyodotironina (T3), la forma activa de la hormona, tiende a disminuir. Este fenómeno puede llevar a niveles más bajos de T3, incluso en ausencia de disfunción tiroidea evidente.
Cambios en los valores de referencia
El envejecimiento también influye en los valores de referencia de la TSH, que pueden ser más altos en esta población en comparación con adultos jóvenes. Estos cambios fisiológicos no siempre indican una enfermedad, pero requieren una evaluación cuidadosa para evitar diagnósticos erróneos.
Beneficios del perfil tiroideo para la salud de las personas mayores
El perfil tiroideo es un análisis fundamental que permite identificar alteraciones hormonales de manera oportuna. En las personas mayores, su importancia radica en la detección precoz de trastornos tiroideos que podrían afectar significativamente su calidad de vida.
Diagnóstico temprano de hipotiroidismo
El hipotiroidismo es uno de los trastornos más comunes en esta etapa de la vida. Sin embargo, sus síntomas suelen ser inespecíficos y pueden confundirse con el envejecimiento normal. El perfil tiroideo facilita la identificación temprana de esta condición, lo que permite iniciar un tratamiento adecuado y prevenir complicaciones como enfermedades cardiovasculares y deterioro cognitivo.
Evaluación del hipertiroidismo en personas mayores
Aunque menos frecuente, el hipertiroidismo también puede presentarse en personas mayores. Este trastorno se asocia con un mayor riesgo de fibrilación auricular, osteoporosis y pérdida de peso involuntaria. El perfil tiroideo ayuda a detectar esta condición y establecer un manejo adecuado.
Prevención de complicaciones metabólicas
Las alteraciones tiroideas no tratadas pueden contribuir al desarrollo de trastornos metabólicos como la dislipidemia y la resistencia a la insulina. Al realizar un seguimiento regular mediante el perfil tiroideo, es posible prevenir o minimizar estos riesgos.
Frecuencia recomendada de la prueba en esta etapa de la vida
La periodicidad con la que debe realizarse el perfil tiroideo en personas mayores depende de varios factores, como antecedentes médicos, síntomas clínicos y la presencia de condiciones predisponentes. Sin embargo, existen recomendaciones generales que pueden servir como guía.
Evaluación inicial a partir de los 60 años
Se recomienda realizar un perfil tiroideo inicial en todos los adultos mayores de 60 años, especialmente en mujeres posmenopáusicas. Esta prueba permite identificar alteraciones subclínicas que podrían no ser evidentes en una exploración física.
Monitoreo en pacientes con antecedentes tiroideos
En personas mayores con antecedentes de disfunción tiroidea, como hipotiroidismo o enfermedad de Graves, es fundamental realizar controles periódicos. Estos chequeos garantizan un ajuste adecuado del tratamiento y evitan complicaciones.
Frecuencia según el estado de salud
En individuos sin antecedentes tiroideos y con resultados iniciales normales, el perfil tiroideo puede repetirse cada 3 a 5 años, según la recomendación del médico. Sin embargo, en presencia de síntomas como fatiga persistente, cambios en el peso corporal o alteraciones del ritmo cardíaco, se debe considerar una evaluación inmediata.
Reflexión final
El envejecimiento trae consigo cambios fisiológicos que pueden influir en la función tiroidea, haciendo imprescindible una evaluación regular en las personas mayores. El perfil tiroideo es una herramienta valiosa que permite diagnosticar y manejar trastornos hormonales, como el hipotiroidismo y el hipertiroidismo, antes de que deriven en complicaciones graves.
Al realizar esta prueba con la frecuencia adecuada y en el contexto de una evaluación clínica integral, se pueden mejorar significativamente la calidad de vida y el bienestar general en esta etapa de la vida. La prevención y el diagnóstico temprano son pilares fundamentales para garantizar una salud óptima en las personas mayores.
-
Papanicolaou: Preguntas Frecuentes Respondidas por Expertos
SRC:SelfWritten
El examen de Papanicolaou es una de las pruebas médicas más importantes para la prevención del cáncer cervicouterino. A pesar de su relevancia, muchas mujeres tienen dudas sobre el procedimiento, su utilidad y las implicaciones que puede tener. En este artículo, responderemos algunas de las preguntas más comunes sobre el examen de Papanicolaou, aclarando mitos y proporcionando información útil para una mayor comprensión del proceso.¿Duele el examen de Papanicolaou?
Una de las preguntas más frecuentes sobre el examen de Papanicolaou es si el procedimiento es doloroso. La mayoría de las mujeres no experimentan dolor significativo durante el examen, aunque algunas pueden sentir cierta incomodidad. El Papanicolaou se realiza insertando un espéculo en la vagina para separar las paredes vaginales y visualizar el cuello uterino. Luego, se toma una pequeña muestra de células del cuello uterino con un cepillo o espátula.
 Es normal que algunas mujeres sientan una ligera presión o molestia durante el procedimiento, pero esta incomodidad suele ser temporal y desaparece en pocos minutos. Si eres una mujer que se siente particularmente ansiosa o si tienes una vagina más sensible, es posible que experimentes algo más de incomodidad. Sin embargo, el procedimiento no debe ser doloroso. Si sientes dolor significativo, es importante informarle a tu médico para que pueda ajustar la técnica o evaluar otras posibles causas.
Es normal que algunas mujeres sientan una ligera presión o molestia durante el procedimiento, pero esta incomodidad suele ser temporal y desaparece en pocos minutos. Si eres una mujer que se siente particularmente ansiosa o si tienes una vagina más sensible, es posible que experimentes algo más de incomodidad. Sin embargo, el procedimiento no debe ser doloroso. Si sientes dolor significativo, es importante informarle a tu médico para que pueda ajustar la técnica o evaluar otras posibles causas.¿Qué pasa si no tengo relaciones sexuales? ¿Aún necesito un examen de Papanicolaou?
Una preocupación común es si el examen de Papanicolaou es necesario si una mujer no ha tenido relaciones sexuales. Aunque el riesgo de contraer el virus del papiloma humano (VPH), principal causante del cáncer cervicouterino, está asociado principalmente con la actividad sexual, el examen sigue siendo relevante incluso para aquellas mujeres que no han tenido relaciones sexuales. El VPH puede ser transmitido a través de contacto íntimo, no necesariamente penetración sexual, lo que significa que cualquier mujer, independientemente de su historial sexual, puede estar en riesgo de contraer el virus.
El Papanicolaou no solo detecta la presencia de VPH, sino que también puede identificar cambios celulares en el cuello uterino que podrían convertirse en cáncer. Por lo tanto, todas las mujeres, sin importar su actividad sexual, deben someterse a este examen a partir de los 21 años, según las recomendaciones de los especialistas en salud. Las mujeres que no han tenido relaciones sexuales pueden no tener el mismo riesgo que aquellas que han sido sexualmente activas, pero aún así deben realizarse la prueba de manera regular.
¿Puedo hacer ejercicio después del examen de Papanicolaou?
El ejercicio no debería interferir con el examen de Papanicolaou, y la mayoría de las mujeres pueden continuar con sus actividades diarias, incluyendo el ejercicio, inmediatamente después del procedimiento. Sin embargo, algunas mujeres pueden experimentar una ligera incomodidad o sensibilidad en la zona vaginal después del examen, por lo que es recomendable escuchar a tu cuerpo y tomar precauciones si decides hacer ejercicio poco después.
Si te sientes incómoda o experimentas algún tipo de sangrado leve, es mejor esperar un par de horas o hasta el día siguiente antes de realizar actividades físicas intensas. También es importante evitar ejercicios que impliquen presión directa sobre la zona pélvica o vaginal durante las primeras horas después del examen. Si experimentas dolor, sangrado abundante o cualquier síntoma inusual después del examen, es recomendable que contactes a tu médico.
¿Con qué frecuencia debo realizarme el examen de Papanicolaou?
La frecuencia con la que se debe realizar el examen de Papanicolaou depende de varios factores, como la edad y los antecedentes médicos de la mujer. En general, las mujeres deben comenzar a hacerse la prueba a partir de los 21 años, independientemente de su actividad sexual. Si los resultados son normales, se recomienda realizarla cada tres años hasta los 29 años.
A partir de los 30 años, las mujeres pueden optar por hacerse el Papanicolaou combinado con la prueba de VPH cada cinco años, o continuar con el Papanicolaou cada tres años. Después de los 65 años, las mujeres que han tenido resultados normales durante los últimos 10 años pueden dejar de hacerse el examen, siempre y cuando su médico lo recomiende.
Sin embargo, algunas mujeres pueden necesitar hacerse la prueba con mayor frecuencia, especialmente si han tenido antecedentes de alteraciones cervicales o si están en mayor riesgo debido a factores como infecciones por VPH o antecedentes familiares de cáncer cervicouterino. En estos casos, es importante seguir las recomendaciones de su médico.
¿Qué sucede si los resultados del Papanicolaou son anormales?
Cuando los resultados del Papanicolaou son anormales, no significa necesariamente que haya cáncer. Las alteraciones en las células cervicales pueden ser causadas por diversas razones, como infecciones, cambios hormonales o el VPH. Si se encuentran células anormales, es probable que se recomienden procedimientos adicionales, como una colposcopia o una biopsia cervical, para examinar más de cerca el área afectada y determinar si las células anormales son precancerosas o benignas.
La mayoría de las alteraciones cervicales son leves y no progresan a cáncer, pero es importante hacer un seguimiento regular para asegurarse de que cualquier cambio celular sea detectado y tratado a tiempo. En algunos casos, las células anormales pueden desaparecer por sí solas sin necesidad de intervención médica, pero siempre es crucial realizar un seguimiento adecuado.
¿Es necesario evitar algunos alimentos o medicamentos antes del examen?
En general, no es necesario realizar cambios en la dieta o evitar ciertos medicamentos antes de hacerse un examen de Papanicolaou. Sin embargo, se recomienda evitar el uso de duchas vaginales, cremas o medicamentos vaginales, ya que pueden interferir con los resultados del examen. Estas sustancias pueden alterar las células del cuello uterino y hacer que los resultados sean menos precisos.
Además, si estás tomando algún medicamento que pueda afectar tu sistema inmunológico, es importante informárselo a tu médico, ya que esto podría influir en los resultados de la prueba o en la evaluación de tu salud cervical. En general, el examen es sencillo y no requiere preparación especial, aunque es fundamental seguir las recomendaciones de tu médico.
¿Puedo realizarme el examen durante mi menstruación?
Si bien el examen de Papanicolaou puede realizarse durante el ciclo menstrual, es recomendable que se haga cuando no estés menstruando, ya que el sangrado puede dificultar la toma de la muestra de células del cuello uterino. Si tu menstruación coincide con la fecha del examen, es mejor reprogramarlo para otro momento, ya que la sangre puede interferir con la interpretación de los resultados. Si no puedes posponerlo, asegúrate de informar a tu médico para que tome las precauciones necesarias.
Reflexión Final
El examen de Papanicolaou es una prueba esencial para la detección temprana del cáncer cervicouterino, y responder a las preguntas frecuentes sobre este procedimiento puede ayudar a las mujeres a comprender mejor su importancia y el proceso involucrado. Aunque algunas mujeres pueden sentir temor o incomodidad por este examen, es importante recordar que la prueba es rápida, generalmente no dolorosa y puede salvar vidas al detectar cambios precoces en las células cervicales. Mantenerse al día con los exámenes de Papanicolaou y seguir las recomendaciones médicas son pasos clave para cuidar la salud ginecológica y prevenir enfermedades graves.
-
Mastografía en mujeres mayores: Importancia y recomendaciones
SRC:SelfWritten
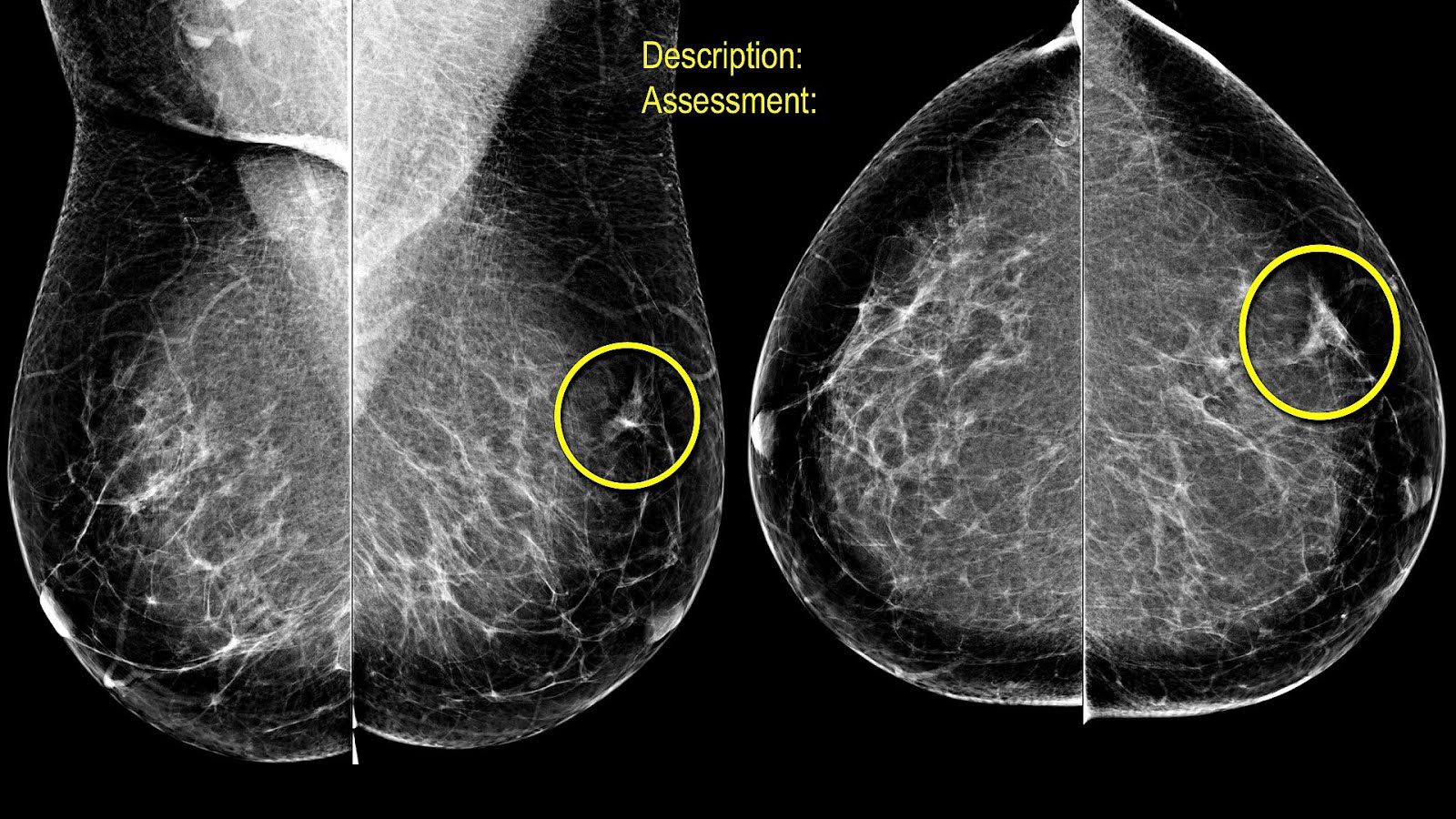 La mastografía en mujeres mayores de 50 años se ha convertido en una herramienta esencial para la detección temprana del cáncer de mama. A medida que las mujeres envejecen, la probabilidad de desarrollar esta enfermedad aumenta, lo que hace aún más crucial la implementación de este examen de forma regular. En este artículo, exploraremos la importancia de la mastografía en mujeres mayores, cómo ayuda a detectar el cáncer en sus primeras etapas y las recomendaciones clave para su realización en este grupo etario.
La mastografía en mujeres mayores de 50 años se ha convertido en una herramienta esencial para la detección temprana del cáncer de mama. A medida que las mujeres envejecen, la probabilidad de desarrollar esta enfermedad aumenta, lo que hace aún más crucial la implementación de este examen de forma regular. En este artículo, exploraremos la importancia de la mastografía en mujeres mayores, cómo ayuda a detectar el cáncer en sus primeras etapas y las recomendaciones clave para su realización en este grupo etario.
La importancia de la mastografía en mujeres mayores de 50 años
El cáncer de mama es uno de los tipos de cáncer más comunes en mujeres, y la edad es un factor determinante en su desarrollo. Aunque el riesgo aumenta con la edad, la mastografía en mujeres mayores sigue siendo una de las mejores maneras de detectar de forma temprana los signos de cáncer en los senos. La detección precoz de esta enfermedad puede salvar vidas, ya que cuando se encuentra en etapas tempranas, el cáncer de mama tiene una tasa de curación mucho más alta y menos intervenciones invasivas.
A partir de los 50 años, las mujeres deben ser especialmente conscientes de los riesgos asociados al cáncer de mama, ya que es en este grupo de edad donde la incidencia de la enfermedad se incrementa significativamente. Según estudios, las mujeres mayores de 50 años tienen una mayor probabilidad de desarrollar cáncer de mama debido a factores como cambios hormonales, mayor exposición a carcinógenos a lo largo de los años y antecedentes familiares.
La mastografía en mujeres mayores juega un papel fundamental en la identificación de tumores pequeños, incluso aquellos que no son palpables. El cáncer de mama en etapas tempranas a menudo no presenta síntomas evidentes, lo que convierte a la mastografía en un procedimiento indispensable para detectar cualquier anomalía que pueda existir.
Beneficios de la mastografía en la detección temprana del cáncer de mama
El principal beneficio de la mastografía en mujeres mayores es la detección temprana de tumores mamarios. Cuando se detecta un tumor en una fase temprana, las opciones de tratamiento son mucho más amplias, con menos riesgos y con una mayor tasa de éxito. Las mujeres mayores que se realizan mamografías de forma regular tienen una tasa de supervivencia más alta y experimentan tratamientos menos invasivos en comparación con aquellas que no se someten a este examen.
Además de identificar tumores, la mastografía también permite a los médicos observar otras anomalías en el tejido mamario, como calcificaciones o cambios en la estructura de los senos. Estos cambios pueden ser indicativos de que el cáncer está comenzando a desarrollarse, lo que permite tomar medidas preventivas antes de que el problema sea más grave.
Es importante resaltar que la mastografía en mujeres mayores no solo ayuda a detectar cáncer, sino que también puede detectar otras condiciones benignas, como quistes o fibroadenomas, que aunque no son peligrosos, requieren un monitoreo adecuado.
¿Con qué frecuencia deben realizarse las mujeres mayores una mastografía?
Las recomendaciones sobre la frecuencia con la que las mujeres mayores deben realizarse una mastografía pueden variar dependiendo de la historia médica individual de cada paciente. En general, las mujeres mayores de 50 años deberían realizarse una mamografía cada dos años, según las pautas de muchas organizaciones de salud. Sin embargo, las mujeres que tienen antecedentes familiares de cáncer de mama o que presentan otros factores de riesgo pueden necesitar hacerse una mastografía anual.
Es fundamental que las mujeres de 50 años o más mantengan una comunicación abierta con su médico sobre la frecuencia y el momento adecuado para realizarse las mamografías. La decisión sobre cuándo comenzar con las mamografías y con qué frecuencia realizarlas dependerá de factores como los antecedentes familiares de cáncer, el estado de salud general y otros riesgos personales que puedan existir.
Consideraciones importantes sobre la mastografía en mujeres mayores
Aunque la mastografía es una herramienta altamente eficaz para la detección temprana del cáncer de mama, existen ciertos factores que deben ser considerados, especialmente en mujeres mayores. A medida que las mujeres envejecen, el tejido mamario se vuelve más denso, lo que puede hacer que la mastografía sea menos efectiva en la identificación de tumores. Sin embargo, esto no significa que la prueba deba omitirse, sino que, en algunos casos, los médicos pueden recomendar otros estudios complementarios, como ecografías mamarias, para obtener una imagen más clara.
Otro aspecto importante es que las mujeres mayores pueden experimentar molestias o incomodidad durante el examen. Sin embargo, las mamografías suelen ser rápidas, y las molestias son temporales. A pesar de esto, es fundamental que las mujeres se sientan cómodas y en confianza con el procedimiento, y que se tomen el tiempo necesario para hablar con su médico sobre cualquier inquietud o recomendación adicional.
Otras recomendaciones para mujeres mayores
Además de realizarse mamografías de forma regular, existen otras recomendaciones que las mujeres mayores deben seguir para cuidar su salud mamaria. Entre estas recomendaciones se incluyen:
- Autoexploración mamaria: Aunque la mastografía es esencial, la autoexploración mamaria sigue siendo una herramienta útil para detectar cualquier cambio en los senos. Las mujeres deben ser conscientes de la forma, tamaño y textura de sus senos, y deben acudir al médico si notan cualquier anomalía, como bultos, dolor o secreción.
- Estilo de vida saludable: Mantener un estilo de vida saludable es fundamental para reducir el riesgo de desarrollar cáncer de mama. Esto incluye una dieta equilibrada, ejercicio regular y evitar el consumo excesivo de alcohol y tabaco.
- Control médico regular: Además de las mamografías, las mujeres mayores deben someterse a chequeos médicos regulares. Estos chequeos son clave para detectar problemas de salud en sus primeras etapas y para obtener orientación personalizada sobre cómo reducir los riesgos asociados al cáncer de mama.
La mastografía en mujeres mayores es una herramienta indispensable para la detección temprana del cáncer de mama. Este examen ayuda a identificar anomalías en el tejido mamario que, de no ser detectadas, podrían avanzar a etapas más graves, comprometiendo la salud de la paciente. Es importante que las mujeres mayores comprendan la importancia de realizarse mamografías regularmente, especialmente a partir de los 50 años, y que consulten con su médico sobre el momento adecuado para hacerlo. Las mamografías, combinadas con otras prácticas de prevención, como la autoexploración mamaria y un estilo de vida saludable, son fundamentales para mejorar la salud mamaria y aumentar las probabilidades de detectar el cáncer en sus primeras fases.
-
¿Cómo afecta el tejido denso a los resultados de una mastografía?
SRC:SelfWritten
 El tejido mamario denso es un factor que puede influir de manera significativa en la eficacia de una mastografía, una herramienta clave para la detección temprana del cáncer de mama. La densidad mamaria, que se refiere a la proporción de tejido glandular y fibroso en comparación con la grasa en las mamas, es un tema que genera preocupación tanto en la comunidad médica como en las pacientes. Este artículo explora cómo el tejido mamario denso puede afectar los resultados de una mastografía, qué implicaciones tiene para la salud y qué estudios complementarios pueden ser necesarios en estos casos.
El tejido mamario denso es un factor que puede influir de manera significativa en la eficacia de una mastografía, una herramienta clave para la detección temprana del cáncer de mama. La densidad mamaria, que se refiere a la proporción de tejido glandular y fibroso en comparación con la grasa en las mamas, es un tema que genera preocupación tanto en la comunidad médica como en las pacientes. Este artículo explora cómo el tejido mamario denso puede afectar los resultados de una mastografía, qué implicaciones tiene para la salud y qué estudios complementarios pueden ser necesarios en estos casos.¿Qué es el tejido mamario denso?
El tejido mamario denso se caracteriza por una mayor cantidad de tejido fibroso y glandular en comparación con el tejido adiposo. A menudo, las mujeres no son conscientes de su densidad mamaria hasta que se les informa después de realizarse una mastografía. La densidad mamaria se clasifica en cuatro categorías, que van desde predominantemente grasa hasta extremadamente densa. Según la clasificación del sistema BI-RADS, las categorías de densidad mamaria se dividen de la siguiente manera:
- A: Mamas casi completamente grasas.
- B: Áreas dispersas de tejido fibroglandular.
- C: Tejido fibroglandular heterogéneamente denso.
- D: Tejido extremadamente denso.
Las mujeres con tejido mamario denso (C y D) pueden tener más dificultades para obtener resultados claros en una mastografía debido a la dificultad que representa diferenciar entre el tejido denso y posibles anomalías, como tumores.
Impacto del tejido mamario denso en los resultados de la mastografía
Uno de los principales desafíos de realizar una mastografía en mujeres con tejido mamario denso es que las áreas densas aparecen de color blanco en la imagen, de la misma manera que lo hacen los tumores. Esto puede generar una “superposición” en la que las posibles masas cancerosas quedan ocultas por el tejido denso, reduciendo la capacidad de detección de la mastografía. En contraste, en mamas con mayor cantidad de grasa, los tumores son más fáciles de visualizar, ya que el tejido graso se ve oscuro en la imagen, permitiendo un mayor contraste.
La eficacia de la mastografía puede disminuir considerablemente en mujeres con alta densidad mamaria. De hecho, se estima que las mastografías tienen una tasa de detección más baja en estas mujeres en comparación con aquellas que tienen mamas predominantemente grasosas. Esto aumenta el riesgo de que un cáncer de mama pase desapercibido en las primeras etapas, lo que puede afectar el pronóstico.
Riesgo de cáncer de mama en mujeres con tejido denso
La densidad mamaria no solo complica la interpretación de los resultados de la mastografía, sino que también está asociada con un mayor riesgo de desarrollar cáncer de mama. Estudios han demostrado que las mujeres con tejido mamario extremadamente denso tienen hasta cuatro o cinco veces más probabilidades de desarrollar cáncer en comparación con aquellas con mamas de menor densidad. Aunque la densidad mamaria por sí sola no es un factor de riesgo determinante, en combinación con otros factores como la edad, antecedentes familiares y genética, puede contribuir a una mayor probabilidad de desarrollar la enfermedad.
Estudios complementarios para mujeres con tejido mamario denso
Dada la limitación que presenta la mastografía en la detección de cáncer en mujeres con alta densidad mamaria, es recomendable considerar estudios complementarios para mejorar la precisión en el diagnóstico. Algunos de los métodos que pueden utilizarse incluyen:
1. Ecografía mamaria
La ecografía mamaria es una herramienta útil para complementar los resultados de la mastografía en mujeres con tejido denso. A diferencia de la mastografía, la ecografía utiliza ondas sonoras para generar imágenes del interior de las mamas, lo que permite visualizar estructuras internas sin interferencias causadas por la densidad del tejido. Es particularmente eficaz para detectar masas sólidas y quistes que pueden no ser visibles en una mastografía.
2. Resonancia magnética (RM) mamaria
La resonancia magnética mamaria es otro estudio complementario que puede ser utilizado en mujeres con densidad mamaria elevada, especialmente si presentan factores de riesgo adicionales para el cáncer de mama. La RM utiliza campos magnéticos y ondas de radio para crear imágenes detalladas de los tejidos blandos, lo que permite una mejor visualización de las áreas que podrían estar ocultas en una mastografía tradicional. Aunque este estudio no se utiliza rutinariamente en mujeres con densidad mamaria, puede ser útil en casos específicos de alto riesgo.
3. Tomosíntesis
La tomosíntesis, también conocida como mastografía en 3D, es una evolución de la mastografía convencional que permite obtener imágenes tridimensionales de las mamas. Esto mejora la capacidad de detectar anomalías, ya que la superposición de tejidos es menos probable. La tomosíntesis puede ser especialmente útil en mujeres con tejido denso, ya que permite una evaluación más detallada de las diferentes capas del tejido mamario.
¿Cuándo se deben realizar estudios adicionales?
No todas las mujeres con tejido mamario denso requieren estudios complementarios. La decisión de utilizar ecografías, resonancias magnéticas o tomosíntesis debe basarse en una evaluación médica integral que considere tanto la densidad mamaria como otros factores de riesgo. En mujeres con riesgo promedio de cáncer de mama, es posible que no sea necesario realizar pruebas adicionales de manera rutinaria. Sin embargo, aquellas con factores de riesgo elevados o antecedentes familiares de cáncer de mama pueden beneficiarse de estudios complementarios regulares para mejorar la detección temprana.
Comunicación y decisiones informadas
Es crucial que las mujeres con tejido mamario denso reciban información clara y precisa sobre cómo esta condición puede afectar los resultados de la mastografía. Las pacientes deben estar al tanto de su densidad mamaria y discutir con su médico las mejores estrategias de detección para su situación particular. Además, las legislaciones en algunos países ya exigen que los resultados de la mastografía incluyan información sobre la densidad mamaria, lo que facilita una mayor toma de decisiones informada por parte de las pacientes.
Análisis
El tejido mamario denso presenta desafíos significativos en la detección del cáncer de mama a través de la mastografía. La mayor cantidad de tejido fibroglandular no solo dificulta la visualización clara de posibles tumores, sino que también está asociada con un mayor riesgo de desarrollar la enfermedad. Las mujeres con alta densidad mamaria deben ser conscientes de estas limitaciones y considerar, en consulta con su médico, la posibilidad de estudios complementarios como la ecografía, resonancia magnética o tomosíntesis para mejorar la precisión del diagnóstico. En última instancia, la toma de decisiones informada, basada en el conocimiento de la densidad mamaria y los riesgos asociados, es fundamental para optimizar la detección temprana del cáncer de mama y mejorar los resultados de salud a largo plazo.
-
Mastografía en mujeres jóvenes: ¿Es necesaria?
SRC:SelfWritten
 La mastografía es una herramienta diagnóstica crucial en la detección temprana del cáncer de mama, una de las principales causas de mortalidad en mujeres a nivel mundial. Sin embargo, la recomendación de realizar una mastografía en mujeres jóvenes sigue siendo un tema debatido en la comunidad médica. Este artículo aborda los casos en los que este estudio podría ser necesario en mujeres menores de 40 años, los riesgos asociados y los beneficios potenciales.
La mastografía es una herramienta diagnóstica crucial en la detección temprana del cáncer de mama, una de las principales causas de mortalidad en mujeres a nivel mundial. Sin embargo, la recomendación de realizar una mastografía en mujeres jóvenes sigue siendo un tema debatido en la comunidad médica. Este artículo aborda los casos en los que este estudio podría ser necesario en mujeres menores de 40 años, los riesgos asociados y los beneficios potenciales.
¿Por qué es menos común realizar mastografías en mujeres jóvenes?
En términos generales, la mamografía en mujeres menores de 40 años no se recomienda como un estudio rutinario para la detección del cáncer de mama. Esto se debe a diversas razones:
- Densidad del tejido mamario: En mujeres jóvenes, el tejido mamario suele ser más denso, lo que dificulta la interpretación de las imágenes obtenidas en una mastografía. Esto puede llevar a falsos positivos o negativos, generando diagnósticos imprecisos.
- Baja incidencia de cáncer de mama en jóvenes: El cáncer de mama es más frecuente en mujeres mayores de 40 años. Según la Organización Mundial de la Salud (OMS), solo un pequeño porcentaje de los casos ocurre en mujeres más jóvenes, lo que reduce la necesidad de exámenes preventivos en esta población.
- Riesgos asociados a la radiación: Aunque la cantidad de radiación utilizada en una mastografía es baja, la exposición acumulativa en mujeres jóvenes podría tener efectos negativos a largo plazo si no existe una indicación médica clara.
Casos en los que la mastografía en mujeres jóvenes es recomendable
A pesar de no ser un estudio rutinario, existen situaciones específicas en las que la mastografía en mujeres jóvenes puede ser necesaria:
- Historial familiar de cáncer de mama: Las mujeres con antecedentes familiares de cáncer de mama, especialmente en familiares de primer grado, tienen un mayor riesgo de desarrollar la enfermedad. En estos casos, los médicos pueden recomendar iniciar los estudios antes de los 40 años.
- Portadoras de mutaciones genéticas: Aquellas mujeres con mutaciones en los genes BRCA1 o BRCA2 tienen un riesgo significativamente elevado de cáncer de mama. En estos casos, se recomienda un monitoreo más frecuente, que puede incluir mastografías, resonancias magnéticas u otros estudios complementarios.
- Presencia de síntomas sospechosos: Si una mujer joven presenta bultos, dolor persistente, secreción anormal o cambios en la forma del seno, una mastografía puede ser indicada para evaluar el origen de estos síntomas.
- Exposición a radiación en la infancia: Mujeres que han recibido tratamientos de radioterapia en el área del pecho durante la niñez o adolescencia, como parte del tratamiento de otras enfermedades, tienen un riesgo mayor de desarrollar cáncer de mama y podrían necesitar chequeos tempranos.
Beneficios de realizar una mastografía en mujeres jóvenes
Aunque no es un examen rutinario, la mastografía puede ofrecer beneficios en ciertos escenarios específicos:
- Detección temprana en casos de alto riesgo: En mujeres jóvenes con factores de riesgo significativos, la mastografía puede ayudar a identificar el cáncer de mama en sus etapas iniciales, cuando las opciones de tratamiento son más efectivas.
- Monitoreo de condiciones mamarias benignas: Este estudio puede ser útil para vigilar cambios en quistes, fibroadenomas u otras condiciones benignas que podrían requerir seguimiento a largo plazo.
- Tranquilidad emocional: Para algunas mujeres jóvenes con antecedentes familiares o síntomas preocupantes, realizarse una mastografía puede proporcionar tranquilidad al descartar condiciones graves.
Riesgos y limitaciones de la mastografía en mujeres jóvenes
A pesar de sus beneficios potenciales, también es importante considerar las limitaciones y riesgos asociados a la mamografía en mujeres menores de 40 años:
- Falsos positivos: En mujeres jóvenes, la alta densidad del tejido mamario puede aumentar la probabilidad de obtener resultados que indiquen anomalías que en realidad no están relacionadas con cáncer. Esto puede generar ansiedad y procedimientos innecesarios, como biopsias.
- Falsos negativos: Por la misma razón, algunas lesiones cancerígenas pueden pasar desapercibidas en una mastografía, lo que podría retrasar el diagnóstico en casos críticos.
- Exposición a radiación: Aunque el nivel de radiación en una mastografía es bajo, la exposición acumulativa a lo largo del tiempo podría tener efectos adversos, especialmente si se inicia este examen a edades tempranas sin una justificación médica clara.
- Costo y accesibilidad: En muchos países, el acceso a mastografías puede ser limitado o costoso, lo que resalta la importancia de priorizar su uso en poblaciones de mayor riesgo.
Alternativas a la mastografía en mujeres jóvenes
En casos donde la mastografía no sea adecuada o suficiente, existen otras opciones de diagnóstico que pueden ser más efectivas para mujeres jóvenes:
- Ultrasonido mamario: Este estudio es ideal para evaluar cambios en el tejido mamario denso y es especialmente útil en mujeres menores de 40 años. Además, no utiliza radiación, lo que lo convierte en una opción segura.
- Resonancia magnética (RM): La RM es una herramienta avanzada para la detección de cáncer en mujeres con alto riesgo genético. Ofrece imágenes detalladas del tejido mamario y puede complementar otros estudios.
- Examen clínico y autoexploración: Aunque no sustituyen a los estudios de imagen, el examen realizado por un médico y la autoexploración regular son fundamentales para detectar cambios sospechosos.
Reflexión final
La recomendación de realizar una mastografía en mujeres jóvenes depende de factores individuales, como el historial familiar, la presencia de síntomas y el riesgo genético. Aunque no se recomienda de forma rutinaria para todas las mujeres menores de 40 años, este estudio puede ser crucial en casos específicos para detectar el cáncer de mama en etapas tempranas.
Es fundamental que las mujeres jóvenes consulten con su médico para evaluar su riesgo y determinar el mejor enfoque para monitorear su salud mamaria. La combinación de herramientas como el ultrasonido, la resonancia magnética y los chequeos clínicos puede ofrecer un diagnóstico más completo y adaptado a las necesidades individuales. En última instancia, el cuidado preventivo y la detección temprana son claves para preservar la salud y mejorar los resultados en el tratamiento de esta enfermedad.
-
Historia del electrocardiograma: Desde su invención hasta hoy
SRC:SelfWritten
El electrocardiograma (EKG) es una herramienta esencial en la medicina moderna, que permite monitorizar y diagnosticar diversos trastornos cardíacos. Su invención y evolución han marcado un hito en el diagnóstico cardíaco, brindando a los médicos una visión clara del funcionamiento del corazón sin necesidad de intervenciones invasivas. En este artículo, exploraremos la historia del electrocardiograma, desde sus primeras etapas hasta los avances más recientes que han transformado su uso en la medicina actual.Los primeros pasos en la historia del electrocardiograma
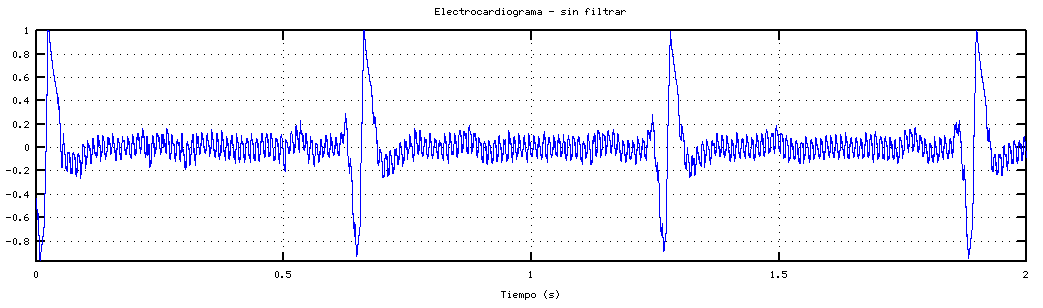 La historia del electrocardiograma comienza en el siglo XIX, con los primeros intentos por comprender la electricidad en el cuerpo humano. El físico alemán Luigi Galvani fue uno de los pioneros en este campo, ya que descubrió, en 1780, que los músculos de una rana se contraían cuando se les aplicaba una corriente eléctrica. Este hallazgo llevó al desarrollo de la teoría de la bioelectricidad, que más tarde jugaría un papel clave en el desarrollo del EKG.
La historia del electrocardiograma comienza en el siglo XIX, con los primeros intentos por comprender la electricidad en el cuerpo humano. El físico alemán Luigi Galvani fue uno de los pioneros en este campo, ya que descubrió, en 1780, que los músculos de una rana se contraían cuando se les aplicaba una corriente eléctrica. Este hallazgo llevó al desarrollo de la teoría de la bioelectricidad, que más tarde jugaría un papel clave en el desarrollo del EKG.Sin embargo, no fue hasta el siglo XX cuando la historia del electrocardiograma comenzó a tomar forma en el contexto médico. En 1903, el médico holandés Willem Einthoven, considerado el padre del electrocardiograma, realizó un avance crucial al desarrollar el primer electrocardiógrafo. Este aparato, que utilizaba un sistema de hilos metálicos y un galvanómetro, fue capaz de registrar la actividad eléctrica del corazón por primera vez de manera sistemática y precisa. El invento de Einthoven permitió visualizar las ondas eléctricas producidas por la actividad cardíaca, lo que marcó el inicio de un nuevo capítulo en el diagnóstico médico.
La invención del EKG: Un hito en la medicina
La invención del EKG fue un hito importante no solo en la historia del electrocardiograma, sino en la medicina en general. Antes de este descubrimiento, los médicos se basaban en métodos más invasivos y menos precisos para evaluar la función del corazón. El electrocardiograma permitió, por primera vez, obtener una representación gráfica de la actividad eléctrica del corazón, facilitando el diagnóstico de trastornos cardíacos como arritmias, infartos de miocardio y otras enfermedades del sistema cardiovascular.
El aparato creado por Willem Einthoven fue un modelo rudimentario comparado con los equipos modernos, pero su capacidad para registrar y analizar la actividad eléctrica del corazón fue revolucionaria. Einthoven, quien recibió el Premio Nobel de Fisiología y Medicina en 1924 por su invención, también ideó el sistema de tres derivaciones (D1, D2 y D3) que todavía se usa en los electrocardiogramas actuales. Este sistema permitió identificar los diferentes ángulos de la actividad eléctrica en el corazón y facilitó la interpretación de los resultados.
Avances en diagnóstico cardíaco: La historia del electrocardiograma en el siglo XX
A lo largo del siglo XX, la historia del electrocardiograma se vio acompañada de constantes avances tecnológicos que mejoraron tanto la precisión como la accesibilidad de la prueba. En la década de 1930, se introdujeron mejoras significativas en la calidad de los registros, gracias a la incorporación de equipos eléctricos más sofisticados y al desarrollo de nuevas técnicas de interpretación. Durante esta época, el electrocardiograma comenzó a ser utilizado rutinariamente en hospitales y clínicas para evaluar a pacientes con problemas cardíacos.
En los años 40 y 50, se produjeron avances en la miniaturización de los dispositivos, lo que permitió que los electrocardiógrafos fueran más portátiles y accesibles para una mayor cantidad de médicos. Además, la incorporación de registros en papel facilitó la conservación y el análisis de los resultados. El avance más destacado en este período fue el desarrollo del sistema de 12 derivaciones, que permite obtener una visión más detallada y completa de la actividad eléctrica del corazón. Este sistema se convirtió en el estándar en la práctica clínica y sigue siendo utilizado en la mayoría de los electrocardiogramas actuales.
La revolución digital: El electrocardiograma en la medicina moderna
A partir de la década de 1980, la historia del electrocardiograma dio un giro importante con la llegada de la tecnología digital. La conversión de los electrocardiógrafos analógicos a dispositivos digitales permitió la mejora en la precisión y calidad de los registros, así como la capacidad de almacenarlos y analizarlos de forma más eficiente. Los avances en el software de interpretación también jugaron un papel crucial, ya que permitieron a los médicos obtener diagnósticos más rápidos y precisos.
Los electrocardiogramas digitales también facilitaron el análisis a distancia, lo que permitió a los especialistas en cardiología revisar los resultados de pacientes en ubicaciones remotas. Esta innovación contribuyó a mejorar la atención en áreas rurales y a aumentar la disponibilidad de servicios de diagnóstico cardíaco en regiones con recursos limitados.
En el siglo XXI, los electrocardiogramas han seguido evolucionando con la incorporación de dispositivos portátiles y aplicaciones móviles. Hoy en día, existen electrocardiógrafos que pueden conectarse a teléfonos inteligentes, lo que permite a los pacientes monitorizar su salud cardíaca de forma continua y a los médicos recibir alertas en tiempo real sobre posibles irregularidades. Estos avances en diagnóstico cardíaco han transformado la forma en que se gestionan y previenen las enfermedades del corazón, permitiendo un enfoque más personalizado y proactivo en la atención de la salud.
Impacto del electrocardiograma en la medicina moderna
El impacto del electrocardiograma en la medicina moderna ha sido profundo y duradero. Esta herramienta ha permitido a los médicos detectar y tratar una amplia variedad de trastornos cardíacos de forma temprana, lo que ha resultado en una mejora significativa en la salud cardiovascular de los pacientes. La historia del electrocardiograma es testimonio de la capacidad de la tecnología para transformar la medicina y mejorar la calidad de vida de las personas.
Además de su utilidad en el diagnóstico, el electrocardiograma ha jugado un papel clave en el seguimiento de enfermedades cardíacas y en la prevención de complicaciones graves. Gracias a la detección temprana de condiciones como la hipertensión, las arritmias y el infarto de miocardio, el EKG ha sido fundamental para reducir las tasas de mortalidad y morbilidad asociadas con enfermedades del corazón.
El electrocardiograma también ha tenido un impacto importante en la medicina preventiva. Hoy en día, muchas personas se someten a exámenes regulares para evaluar su salud cardíaca, especialmente aquellas que tienen factores de riesgo como antecedentes familiares de enfermedades cardíacas, diabetes o hipertensión. Este enfoque preventivo ha permitido la identificación temprana de trastornos cardíacos, lo que ha facilitado la intervención médica antes de que los síntomas graves se manifiesten.
Reflexión final
La historia del electrocardiograma es una historia de avances científicos y tecnológicos que han revolucionado el diagnóstico y tratamiento de enfermedades cardíacas. Desde los primeros experimentos de Luigi Galvani hasta los electrocardiógrafos digitales de hoy en día, el EKG ha transformado la medicina, permitiendo a los médicos diagnosticar y tratar trastornos del corazón de manera más eficiente y precisa. La invención del EKG marcó un hito en la historia de la medicina, y su evolución sigue siendo una parte crucial de la atención médica moderna. Con los avances tecnológicos actuales y futuros, el electrocardiograma continuará siendo una herramienta fundamental en la lucha contra las enfermedades del corazón y en la mejora de la salud cardiovascular global.
-
Electrocardiograma portátil: ¿Cómo funcionan los dispositivos modernos?
SRC:SelfWritten
El electrocardiograma portátil ha revolucionado la forma en que los profesionales de la salud y los pacientes monitorean la actividad eléctrica del corazón. A diferencia de los dispositivos tradicionales que se utilizan en un entorno clínico, los dispositivos de EKG portátiles permiten un monitoreo cardíaco continuo y en tiempo real, en cualquier lugar y momento. Este avance en la tecnología médica ha mejorado significativamente el seguimiento de afecciones cardiovasculares y ha facilitado el diagnóstico precoz de enfermedades cardíacas. En este artículo, exploraremos cómo funcionan estos dispositivos portátiles de electrocardiograma, sus beneficios para el monitoreo cardíaco en casa y ejemplos destacados como los relojes inteligentes con función de EKG.
En este artículo, exploraremos cómo funcionan estos dispositivos portátiles de electrocardiograma, sus beneficios para el monitoreo cardíaco en casa y ejemplos destacados como los relojes inteligentes con función de EKG.
¿Qué es un electrocardiograma portátil?
El electrocardiograma portátil es un dispositivo compacto que permite a los usuarios realizar un EKG en cualquier lugar sin la necesidad de acudir a un consultorio o hospital. Estos dispositivos registran la actividad eléctrica del corazón de manera similar a los electrocardiogramas tradicionales, pero en una forma más accesible y conveniente.
El funcionamiento básico de un electrocardiograma portátil se basa en la colocación de electrodos en el cuerpo, que captan las señales eléctricas generadas por el corazón. Estas señales son luego analizadas por el dispositivo y se muestran en forma de un gráfico, conocido como trazado de EKG. Los dispositivos modernos están diseñados para ser fáciles de usar, con pantallas claras y la capacidad de almacenar datos o enviarlos a médicos para su evaluación remota.
Beneficios del electrocardiograma portátil
Monitoreo continuo y en tiempo real
Uno de los principales beneficios de los electrocardiogramas portátiles es la capacidad de realizar un monitoreo continuo y en tiempo real del corazón. Esto es especialmente valioso para personas con enfermedades cardíacas preexistentes, como arritmias, insuficiencia cardíaca o hipertensión. El monitoreo constante permite detectar irregularidades en el ritmo cardíaco de manera temprana y tomar decisiones de tratamiento oportunas.
Además, el electrocardiograma portátil facilita el seguimiento a largo plazo de pacientes que necesitan controlar su salud cardíaca sin tener que desplazarse constantemente a consultas médicas. Esto no solo ahorra tiempo y recursos, sino que también proporciona un enfoque más personalizado para el manejo de enfermedades.
Monitoreo en el hogar
El monitoreo cardíaco en casa es otro de los beneficios clave de los dispositivos portátiles de electrocardiograma. Los pacientes ya no necesitan visitar un centro médico para someterse a un EKG tradicional. Con estos dispositivos, pueden realizarse un electrocardiograma en su propia casa en cualquier momento, lo que les brinda una mayor comodidad y autonomía.
El monitoreo en el hogar también reduce el riesgo de exposición a infecciones, especialmente en tiempos de pandemia o para aquellos con movilidad limitada. Además, los datos generados por el dispositivo pueden ser enviados de forma segura a los médicos, lo que permite la revisión y análisis remoto de los resultados, mejorando así la atención médica.
Prevención y diagnóstico temprano
Los electrocardiogramas portátiles no solo son útiles para pacientes con antecedentes de enfermedades cardíacas, sino también para aquellos que buscan prevenir posibles problemas cardíacos. Muchas personas pueden no ser conscientes de afecciones como la fibrilación auricular, que puede pasar desapercibida hasta que se presenten complicaciones graves, como un derrame cerebral.
Al utilizar un dispositivo de EKG portátil de manera regular, las personas pueden detectar irregularidades en su ritmo cardíaco que podrían indicar problemas de salud antes de que se conviertan en una amenaza seria. Esto permite a los médicos tomar medidas preventivas y ajustar los tratamientos antes de que los síntomas empeoren.
Dispositivos portátiles de electrocardiograma: Ejemplos destacados
Relojes inteligentes con función de EKG
Un ejemplo prominente de los dispositivos de EKG portátiles es el reloj inteligente con función de electrocardiograma. Modelos como el Apple Watch Series 4 y versiones posteriores incorporan la capacidad de realizar un electrocardiograma directamente desde la muñeca. Estos dispositivos cuentan con sensores en la parte posterior del reloj que detectan señales eléctricas del corazón a través de los dedos de la mano del usuario.
Los resultados se muestran en la pantalla del reloj y pueden almacenarse en la aplicación de salud del usuario. Además, la función permite a los usuarios enviar los datos a su médico de forma sencilla, lo que permite una evaluación remota y un diagnóstico más rápido. La facilidad de uso y la accesibilidad de estos dispositivos los han convertido en una herramienta valiosa para aquellos interesados en monitorear su salud cardíaca de forma continua.
Electrocardiógrafos portátiles de mano
Existen también electrocardiógrafos portátiles de mano, dispositivos más pequeños y ligeros que se pueden llevar fácilmente en un bolso o en el bolsillo. Estos aparatos, como el KardiaMobile, permiten realizar un electrocardiograma con solo colocar los dedos sobre los electrodos del dispositivo. El KardiaMobile es especialmente popular debido a su tamaño compacto y su capacidad para enviar resultados a los médicos de manera rápida y eficiente.
Este tipo de dispositivo es ideal para personas que necesitan monitorear su salud cardíaca con regularidad pero no desean usar un reloj inteligente. También es una excelente opción para aquellos con condiciones de salud específicas que requieren revisiones frecuentes de su actividad cardíaca.
Cómo funcionan los dispositivos portátiles de electrocardiograma
El principio de funcionamiento de los electrocardiogramas portátiles es muy similar al de los dispositivos tradicionales utilizados en hospitales, pero con la ventaja de ser más compactos y accesibles. A continuación, se detalla el proceso básico:
- Colocación de electrodos: Los dispositivos portátiles, como los relojes inteligentes y los electrocardiógrafos de mano, cuentan con electrodos integrados o sensores diseñados para captar la actividad eléctrica del corazón. En el caso de los relojes inteligentes, el sensor está ubicado en la parte posterior del reloj y se activa cuando el usuario coloca sus dedos sobre la pantalla o utiliza el reloj en la muñeca.
- Captura de señales eléctricas: Los electrodos detectan las señales eléctricas generadas por la despolarización y repolarización de las células cardíacas. Estas señales se transmiten a través de los circuitos del dispositivo para su procesamiento.
- Análisis y visualización de datos: Los dispositivos procesan las señales eléctricas y las convierten en un trazado de EKG, que se visualiza en la pantalla del dispositivo. En algunos modelos, los resultados se pueden almacenar, enviar a un médico o incluso analizar con inteligencia artificial para detectar posibles irregularidades en el ritmo cardíaco.
- Monitoreo continuo: Algunos dispositivos permiten a los usuarios realizar un seguimiento de su actividad cardíaca a lo largo del tiempo, almacenando los datos de varios días o semanas para su posterior análisis.
Monitoreo cardíaco accesible y conveniente
Los electrocardiogramas portátiles han hecho que el monitoreo cardíaco sea más accesible y conveniente que nunca. Estos dispositivos permiten a los pacientes controlar su salud cardíaca en la comodidad de su hogar, reduciendo la necesidad de visitas frecuentes al médico y proporcionando un enfoque más proactivo para el cuidado cardiovascular. La tecnología ha avanzado para hacer que estos dispositivos sean cada vez más precisos, pequeños y fáciles de usar, lo que facilita su adopción por personas de todas las edades.
El electrocardiograma portátil no solo está transformando la manera en que monitoreamos nuestra salud, sino que también está empoderando a los pacientes para tomar decisiones informadas sobre su bienestar. A medida que la tecnología sigue avanzando, se espera que estos dispositivos sigan mejorando, brindando más funcionalidades y capacidades para la detección temprana y el tratamiento de enfermedades cardíacas.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

