-
Mantenimiento de ventiladores mecánicos: claves para alargar su vida útil
Los ventiladores mecánicos son equipos indispensables en la atención médica crítica. Gracias a ellos, miles de pacientes con insuficiencia respiratoria pueden recibir el soporte necesario para mantener una oxigenación adecuada. Pero como ocurre con todo dispositivo médico de alta complejidad, su funcionamiento continuo y preciso depende en gran medida del mantenimiento preventivo y correctivo que se les realice. Preservar su vida útil no solo evita interrupciones en la atención, sino que garantiza un funcionamiento seguro para los pacientes y una mejor eficiencia para los centros de salud.
Realizar un mantenimiento adecuado a los ventiladores mecánicos permite reducir costos a largo plazo, evitar fallas inesperadas y asegurar que el equipo cumpla con su función sin generar riesgos. Conocer las claves para su cuidado se ha vuelto una responsabilidad compartida entre técnicos biomédicos, personal clínico y directivos hospitalarios.
Importancia del mantenimiento preventivo
El mantenimiento preventivo consiste en realizar revisiones periódicas y programadas que buscan detectar desgastes o fallos antes de que se conviertan en problemas mayores. En el caso de los ventiladores mecánicos, estas revisiones ayudan a conservar la precisión de los sensores, la integridad de los sistemas de presión y la funcionalidad de los modos de ventilación.
Un equipo en mal estado puede generar alarmas falsas, errores de lectura o incluso fallar durante una intervención crítica. Por eso, mantener el ventilador en óptimas condiciones no solo prolonga su vida útil, sino que también es una cuestión de seguridad para el paciente. En muchas instituciones, el mantenimiento preventivo está regulado por protocolos internos y normativas oficiales que establecen los tiempos de inspección, calibración y limpieza.
Limpieza y desinfección adecuada
Uno de los aspectos fundamentales del cuidado de los ventiladores mecánicos es la limpieza. Dado que estos equipos están en contacto constante con las vías respiratorias del paciente, es indispensable evitar la acumulación de partículas, secreciones o bacterias en los circuitos, sensores y superficies externas.
La limpieza debe realizarse siguiendo las instrucciones del fabricante y utilizando soluciones aprobadas para equipos médicos. Es común que los ventiladores cuenten con piezas desmontables que pueden ser lavadas o esterilizadas, como los filtros, válvulas o tubos del circuito respiratorio.
La desinfección también es clave entre paciente y paciente, especialmente en contextos como terapia intensiva o unidades neonatales, donde el riesgo de infecciones cruzadas es elevado. Mantener un protocolo riguroso de limpieza ayuda a prevenir complicaciones y contribuye al buen funcionamiento del equipo.
Revisión de componentes críticos
A lo largo del tiempo, algunas partes del ventilador se desgastan más que otras. Entre los componentes que deben revisarse con mayor frecuencia se encuentran:
- Filtros antibacterianos y de partículas: deben cambiarse regularmente para evitar obstrucciones y garantizar la pureza del aire suministrado.
- Baterías: si el equipo cuenta con autonomía eléctrica, es importante probar la duración de la batería y sustituirla antes de que su capacidad disminuya.
- Sensores de presión y flujo: deben ser calibrados con precisión, ya que su desgaste puede afectar la entrega de parámetros correctos.
- Alarmas sonoras y visuales: se deben verificar su funcionamiento para asegurar que alerten adecuadamente al personal clínico en caso de emergencia.
- Pantallas y teclados: su correcto funcionamiento garantiza una operación intuitiva y sin errores por parte del usuario.
El reemplazo oportuno de estas piezas es una de las mejores formas de evitar fallas durante el uso clínico del ventilador.
Actualizaciones de software y firmware
Muchos ventiladores mecánicos modernos cuentan con software integrado que controla sus funciones principales. Este software puede requerir actualizaciones periódicas para mejorar el rendimiento del equipo, corregir errores o incluir nuevas funciones. Las actualizaciones de firmware también son necesarias cuando se detectan vulnerabilidades o se desea ampliar la compatibilidad del equipo con otros sistemas.
Es importante que estas actualizaciones sean realizadas por técnicos autorizados, siguiendo las recomendaciones del fabricante. Además, deben estar documentadas en el historial del equipo para mantener un control preciso de todos los cambios realizados.
Capacitación del personal en el cuidado del equipo
 El mantenimiento de los ventiladores mecánicos no solo recae en el personal técnico. El equipo clínico que los utiliza a diario también tiene un papel fundamental. Desde encender correctamente el equipo hasta verificar los ajustes antes de iniciar la ventilación, cada acción cuenta para conservar el estado óptimo del ventilador.
El mantenimiento de los ventiladores mecánicos no solo recae en el personal técnico. El equipo clínico que los utiliza a diario también tiene un papel fundamental. Desde encender correctamente el equipo hasta verificar los ajustes antes de iniciar la ventilación, cada acción cuenta para conservar el estado óptimo del ventilador.Capacitar al personal médico en el uso correcto del equipo, la detección de fallas comunes y el reporte inmediato de problemas puede evitar daños mayores. Además, se debe fomentar el respeto por los protocolos de limpieza, almacenamiento y transporte, ya que un uso descuidado puede acortar la vida útil del ventilador.
Los fabricantes y distribuidores suelen ofrecer manuales de usuario, sesiones de formación y soporte técnico que facilitan esta capacitación, contribuyendo a un entorno de uso más seguro y eficiente.
Registro y trazabilidad del mantenimiento
Llevar un historial detallado de todas las intervenciones realizadas en cada ventilador mecánico es una práctica recomendada que permite conocer su estado real y programar las próximas acciones. En este registro se deben incluir:
- Fechas de mantenimiento preventivo y correctivo
- Resultados de pruebas de funcionamiento
- Cambios de piezas o accesorios
- Actualizaciones de software
- Reportes de fallas y reparaciones
- Responsable de la intervención técnica
Esta trazabilidad no solo es útil para tomar decisiones sobre la continuidad del equipo, sino que también puede ser requerida durante auditorías de calidad o revisiones normativas.
Condiciones de almacenamiento y traslado
Cuando un ventilador no está en uso, debe almacenarse en un lugar adecuado. El equipo debe mantenerse alejado de la humedad, el polvo y los cambios bruscos de temperatura, ya que estos factores pueden deteriorar sus componentes electrónicos o mecánicos. Además, se recomienda cubrir los equipos con fundas protectoras y asegurarse de que estén desconectados de fuentes de energía si no se utilizarán en el corto plazo.
En caso de necesitar trasladar el equipo dentro del hospital o a otra institución, debe realizarse con las medidas adecuadas para evitar golpes, vibraciones excesivas o desconexión accidental de cables. Algunos ventiladores mecánicos portátiles están diseñados para resistir el movimiento, pero siempre se deben seguir las indicaciones del fabricante para conservar su integridad.
Ventajas de un mantenimiento planificado
Cuando el mantenimiento de ventiladores mecánicos se gestiona de forma organizada, los beneficios son visibles tanto en el aspecto clínico como operativo. Entre las principales ventajas se encuentran:
- Mayor disponibilidad del equipo para su uso
- Reducción de costos por fallas imprevistas
- Mejora en la seguridad del paciente
- Prolongación de la vida útil del ventilador
- Mayor eficiencia del personal clínico y técnico
Los centros de salud que invierten en el cuidado preventivo de sus dispositivos médicos logran una atención más confiable y con menores interrupciones. En el caso de los ventiladores mecánicos, esta inversión se traduce en una capacidad de respuesta más efectiva ante situaciones críticas.
Implementar una estrategia sólida de mantenimiento, con el respaldo de un equipo técnico calificado y el compromiso del personal clínico, es la mejor forma de asegurar que estos equipos vitales sigan funcionando cuando más se les necesita.
-
Paro cardíaco en el deporte: la importancia de contar con un DEA cerca
 La práctica deportiva, ya sea profesional o recreativa, está asociada con múltiples beneficios para la salud física y mental. Sin embargo, también implica ciertos riesgos que no deben subestimarse, especialmente cuando se trata del sistema cardiovascular. El paro cardíaco en el deporte es una emergencia médica que puede presentarse de forma inesperada, incluso en personas jóvenes y aparentemente sanas. Por esta razón, la presencia de un desfibrilador externo automático (DEA) en instalaciones deportivas es cada vez más reconocida como una medida esencial para salvar vidas.
La práctica deportiva, ya sea profesional o recreativa, está asociada con múltiples beneficios para la salud física y mental. Sin embargo, también implica ciertos riesgos que no deben subestimarse, especialmente cuando se trata del sistema cardiovascular. El paro cardíaco en el deporte es una emergencia médica que puede presentarse de forma inesperada, incluso en personas jóvenes y aparentemente sanas. Por esta razón, la presencia de un desfibrilador externo automático (DEA) en instalaciones deportivas es cada vez más reconocida como una medida esencial para salvar vidas.El corazón puede fallar sin previo aviso durante un entrenamiento o competencia. La diferencia entre un desenlace fatal y una recuperación exitosa muchas veces depende del tiempo de respuesta y de la disponibilidad del equipo adecuado. Un DEA cercano, acompañado por personas capacitadas, se convierte en una herramienta decisiva ante un paro cardíaco súbito en entornos deportivos.
¿Qué es un paro cardíaco y cómo puede afectar a deportistas?
El paro cardíaco es una interrupción abrupta del ritmo eléctrico del corazón que impide que este bombee sangre al resto del cuerpo. A diferencia de un infarto, que generalmente está relacionado con el bloqueo de una arteria, el paro cardíaco suele tener origen en una arritmia severa. En cuestión de segundos, la persona pierde la conciencia y deja de respirar. Si no recibe atención inmediata, las consecuencias pueden ser fatales.
En el contexto del deporte, este evento puede desencadenarse por múltiples factores: esfuerzo físico extremo, deshidratación, desequilibrios electrolíticos, afecciones cardíacas no diagnosticadas o incluso golpes directos en el pecho. Aunque muchos atletas se someten a exámenes médicos regulares, hay condiciones que pueden no detectarse fácilmente y que representan un riesgo latente.
Estadísticas que revelan la urgencia
Los datos internacionales muestran que el paro cardíaco es una de las principales causas de muerte súbita en atletas jóvenes. Estudios europeos y norteamericanos revelan que, aunque la incidencia es baja, el impacto es devastador si no se actúa con rapidez. En la mayoría de los casos documentados, el desenlace fue trágico por la falta de un DEA en el lugar o por no haber personal capacitado para usarlo.
Estas cifras han generado una mayor conciencia en clubes, ligas deportivas y centros de entrenamiento sobre la importancia de la prevención y la respuesta inmediata. Invertir en equipos de emergencia no es solo una medida de seguridad, sino un acto de responsabilidad humana y social.
El rol del DEA en la cadena de supervivencia
Un desfibrilador externo automático es un dispositivo portátil que analiza el ritmo cardíaco de una persona y, si detecta una arritmia tratable, administra una descarga eléctrica para restaurar el latido normal. Lo más relevante es que no se necesita ser médico para utilizarlo. Su diseño permite que cualquier persona, siguiendo las instrucciones visuales y auditivas del equipo, pueda intervenir eficazmente durante un paro cardíaco.
El DEA es parte fundamental de la llamada “cadena de supervivencia”, que incluye:
- Reconocimiento rápido de la emergencia y llamada a los servicios de emergencia.
- Inicio inmediato de maniobras de reanimación cardiopulmonar (RCP).
- Uso de un desfibrilador externo automático.
- Atención avanzada por parte del personal médico.
Cuando estas acciones se realizan de forma oportuna, las probabilidades de salvar una vida aumentan significativamente. En entornos deportivos, donde los minutos cuentan más que nunca, la presencia del DEA es crucial.
Instalaciones deportivas: espacios que deben estar preparados
Gimnasios, canchas de fútbol, pistas de atletismo, centros de alto rendimiento, clubes deportivos y hasta parques recreativos son lugares donde debería haber, como norma, al menos un desfibrilador accesible y visible. Sin importar el nivel de competencia o el tipo de actividad, el paro cardíaco puede afectar tanto a atletas profesionales como a personas que hacen ejercicio por bienestar.
Además, no solo los deportistas están en riesgo. Entrenadores, árbitros, asistentes, familiares o público presente también pueden enfrentar una emergencia de este tipo. Contar con un DEA no solo protege a los jugadores, sino a toda la comunidad que participa en la actividad.
Entrenamiento y conciencia: pilares de una respuesta eficaz
De nada sirve tener un desfibrilador si nadie sabe cómo actuar en el momento crítico. Por ello, junto con la instalación del equipo, es fundamental implementar programas de formación en primeros auxilios, especialmente en reanimación cardiopulmonar y uso del DEA.
Organizar talleres para entrenadores, personal de mantenimiento, coordinadores deportivos e incluso para los mismos atletas es una estrategia que puede marcar una gran diferencia. Estos cursos no requieren una inversión elevada y, sin embargo, ofrecen un retorno invaluable: la posibilidad de salvar una vida en el momento exacto en que todo puede cambiar.
Además, incorporar simulacros periódicos ayuda a reforzar el conocimiento y la confianza para actuar con decisión y rapidez ante un paro cardíaco. La preparación también reduce el pánico y mejora la coordinación entre los miembros del equipo de respuesta.
Casos reales que inspiran acción
A lo largo del tiempo, se han registrado múltiples casos de atletas que sufrieron un paro cardíaco durante un partido o entrenamiento y sobrevivieron gracias al uso oportuno de un DEA. Uno de los ejemplos más conocidos es el del futbolista danés Christian Eriksen, quien colapsó en pleno partido durante la Eurocopa. La intervención inmediata del equipo médico y el uso del desfibrilador le salvaron la vida.
Estos sucesos han motivado a muchas organizaciones deportivas a reforzar sus protocolos de emergencia y a adquirir desfibriladores como parte del equipamiento estándar. También han impulsado campañas educativas y legislaciones en distintos países que promueven la instalación obligatoria de DEAs en eventos masivos o instalaciones deportivas.
Acciones que pueden tomar clubes y entrenadores
Incorporar una cultura preventiva en el deporte implica tomar decisiones concretas. Algunas acciones recomendadas para entrenadores, coordinadores y directivos deportivos son:
- Evaluar las instalaciones y determinar los puntos ideales para colocar un DEA.
- Invertir en desfibriladores modernos con instrucciones claras y mantenimiento sencillo.
- Capacitar al personal de forma continua en RCP y uso del equipo.
- Incluir el protocolo de emergencia en la planeación de torneos y entrenamientos.
- Realizar campañas internas de concienciación sobre el paro cardíaco.
Pequeños pasos como estos pueden marcar una gran diferencia. Tener un desfibrilador no es solo una medida técnica, es una muestra de compromiso con la vida y el bienestar de todos los que hacen del deporte una pasión.
El paro cardíaco en el deporte no discrimina edad, experiencia ni condición física. Puede suceder en el momento más inesperado, cuando todo parecía estar bajo control. Tener un DEA cerca y estar preparados para actuar no solo representa una herramienta médica, sino una verdadera oportunidad para proteger a quienes se esfuerzan, compiten y disfrutan del deporte con pasión. Porque cuando el corazón se detiene, lo más importante es que alguien esté listo para ayudarlo a latir de nuevo.
-
Tecnología en desfibriladores: innovación al servicio de la vida
Los avances tecnológicos han transformado la manera en que enfrentamos emergencias médicas, y los desfibriladores son un claro ejemplo de ello. En las últimas décadas, estos dispositivos han evolucionado significativamente, no solo en términos de precisión y eficacia, sino también en su diseño intuitivo, conectividad y adaptabilidad para diferentes entornos. Hoy, los desfibriladores son mucho más que una herramienta de primeros auxilios: representan una fusión entre la ciencia médica y la innovación tecnológica con un solo objetivo en mente: salvar vidas.
El desarrollo de nuevas funciones y características ha permitido que estos equipos estén al alcance de más personas y que puedan ser utilizados incluso por quienes no tienen formación médica. Esta accesibilidad ha sido clave para reducir los tiempos de respuesta y mejorar las tasas de supervivencia en casos de paro cardíaco súbito.
De los primeros modelos a los desfibriladores actuales
Los primeros desfibriladores eran equipos voluminosos, complejos de operar y restringidos al uso hospitalario. Requerían un conocimiento médico avanzado y se utilizaban únicamente en ambientes clínicos bajo supervisión profesional. Con el tiempo, la necesidad de una intervención rápida fuera de hospitales impulsó el desarrollo de versiones más ligeras, portátiles y automáticas.
Actualmente, los desfibriladores automáticos externos (DEA) son equipos compactos, fáciles de transportar y diseñados para uso en espacios públicos, empresas, escuelas y hogares. Su tecnología permite realizar un análisis automático del ritmo cardíaco del paciente y administrar una descarga solo si es necesario, eliminando el riesgo de error humano.
Innovaciones clave que transforman su funcionamiento
Una de las grandes revoluciones en la tecnología de los desfibriladores es la incorporación de sensores avanzados y algoritmos inteligentes. Estos permiten analizar en segundos el estado del corazón de la persona afectada y decidir si debe aplicarse una descarga eléctrica. Esta evaluación se hace de forma segura, y el dispositivo no aplicará corriente si detecta que el corazón no presenta una arritmia que lo justifique.
Otra innovación importante es la incorporación de instrucciones guiadas por voz y, en muchos modelos, pantallas interactivas que orientan al usuario durante todo el proceso. Esto permite que cualquier persona, incluso sin formación médica, pueda actuar con confianza ante una emergencia.
Además, algunos desfibriladores incluyen conectividad Wi-Fi o Bluetooth, lo que permite enviar información del evento en tiempo real a servicios de emergencia o plataformas de gestión remota. Esto facilita el seguimiento clínico posterior y permite mantener actualizados los registros de uso y mantenimiento del equipo.
Desfibriladores inteligentes: conectividad y monitoreo remoto
En el entorno actual, la tecnología de los desfibriladores se ha alineado con la tendencia de dispositivos inteligentes. Muchos modelos ya cuentan con funciones de conectividad que permiten a los encargados de mantenimiento recibir alertas automáticas sobre el estado del equipo, baterías, parches o posibles fallas.
 Estos desfibriladores inteligentes pueden integrarse a plataformas de control centralizado en hospitales, corporativos o centros educativos, lo que asegura que siempre estén listos para ser utilizados. Algunas soluciones incluso permiten monitorear la ubicación del equipo mediante GPS, una función útil en grandes instalaciones o en contextos de movilidad como unidades móviles o eventos al aire libre.
Estos desfibriladores inteligentes pueden integrarse a plataformas de control centralizado en hospitales, corporativos o centros educativos, lo que asegura que siempre estén listos para ser utilizados. Algunas soluciones incluso permiten monitorear la ubicación del equipo mediante GPS, una función útil en grandes instalaciones o en contextos de movilidad como unidades móviles o eventos al aire libre.Gracias a estas funciones, es posible garantizar un funcionamiento óptimo del equipo y responder con agilidad ante cualquier incidente técnico, lo cual es fundamental en un dispositivo que podría ser la única oportunidad de supervivencia para una persona.
Diseño ergonómico y adaptado a diferentes entornos
La evolución tecnológica no solo ha transformado el interior de los desfibriladores, también ha redefinido su diseño exterior. Los dispositivos modernos son ligeros, compactos y resistentes a factores ambientales como el polvo, la humedad o los golpes. Muchos cuentan con certificaciones IP que aseguran su uso en exteriores o ambientes exigentes.
Existen modelos diseñados específicamente para entornos deportivos, escolares, industriales o aeronáuticos. Cada uno ofrece características adaptadas al tipo de usuario y al contexto en el que serán utilizados. Por ejemplo, los desfibriladores para zonas escolares pueden incluir electrodos pediátricos, mientras que los utilizados en fábricas tienen carcasas más resistentes y alarmas visuales para facilitar su localización.
Este diseño centrado en el usuario permite que los desfibriladores se integren fácilmente a cualquier entorno, sin complicaciones logísticas ni técnicas.
Capacitación asistida por tecnología
La tecnología también ha llegado a los programas de formación para el uso de desfibriladores. Actualmente, existen dispositivos con modo de entrenamiento integrado, que simulan situaciones reales sin aplicar descargas eléctricas, permitiendo que los usuarios practiquen con el mismo equipo que usarían en una emergencia real.
Además, las aplicaciones móviles, plataformas de e-learning y simuladores virtuales permiten aprender a utilizar desfibriladores desde cualquier lugar. Esto ha impulsado una mayor difusión de conocimientos sobre reanimación cardiopulmonar (RCP) y uso del DEA, empoderando a más personas para actuar con seguridad y eficacia.
Algunos fabricantes también ofrecen módulos de capacitación gamificada, con evaluaciones interactivas que aumentan la retención de conocimientos y fomentan el aprendizaje continuo. Esta sinergia entre tecnología educativa y prevención médica fortalece la cadena de supervivencia en comunidades, empresas y centros de estudio.
Sostenibilidad y ciclos de vida más prolongados
El desarrollo de nuevas tecnologías en desfibriladores también ha permitido crear dispositivos más eficientes desde el punto de vista energético. Las baterías actuales tienen mayor duración, lo que reduce los costos de reemplazo y genera menos residuos.
Además, algunos modelos están fabricados con materiales reciclables y cuentan con programas de reciclaje al final de su vida útil. Esto responde a una creciente conciencia ambiental en el sector médico, que busca equilibrar la innovación con la sostenibilidad.
El software de muchos dispositivos también se puede actualizar, lo que extiende su vida útil sin necesidad de sustituir todo el equipo. Este enfoque no solo reduce costos, sino que también mantiene a las organizaciones alineadas con los estándares más recientes en seguridad y eficacia clínica.
Impacto social de la innovación en desfibriladores
La incorporación de tecnología avanzada en los desfibriladores ha tenido un impacto real y medible en la salud pública. En ciudades donde se han implementado programas de acceso público al DEA con dispositivos de última generación, las tasas de supervivencia por paro cardíaco extrahospitalario han aumentado de forma significativa.
Esta tecnología no solo salva vidas, también transforma comunidades. Permite que ciudadanos comunes se conviertan en primeros respondientes, reduce la carga sobre los servicios de emergencia y crea una cultura de acción y responsabilidad compartida.
La innovación en estos dispositivos no busca sustituir al personal médico, sino brindar una herramienta eficiente en los primeros minutos críticos, antes de que lleguen los profesionales. Es un puente entre la emergencia y la atención médica especializada, un recurso inmediato que puede marcar un antes y un después en una situación límite.
-
Ventiladores mecánicos y su rol en el tratamiento de enfermedades respiratorias
Las enfermedades respiratorias representan una de las principales causas de atención médica en todo el mundo. Desde infecciones agudas como la neumonía, hasta condiciones crónicas como la enfermedad pulmonar obstructiva crónica (EPOC), los trastornos que afectan la función pulmonar pueden comprometer la oxigenación del organismo y poner en riesgo la vida del paciente. En estos escenarios, los ventiladores mecánicos desempeñan un papel crucial al proporcionar soporte respiratorio en momentos críticos.
 Estos dispositivos han evolucionado con el tiempo para adaptarse a distintas patologías y necesidades clínicas, convirtiéndose en herramientas indispensables en unidades de cuidados intensivos, servicios de urgencias, áreas quirúrgicas y, cada vez más, en entornos domiciliarios. Su capacidad para mantener una ventilación adecuada cuando los pulmones no pueden hacerlo por sí mismos es la razón por la cual su uso se ha generalizado en el tratamiento de enfermedades pulmonares graves.
Estos dispositivos han evolucionado con el tiempo para adaptarse a distintas patologías y necesidades clínicas, convirtiéndose en herramientas indispensables en unidades de cuidados intensivos, servicios de urgencias, áreas quirúrgicas y, cada vez más, en entornos domiciliarios. Su capacidad para mantener una ventilación adecuada cuando los pulmones no pueden hacerlo por sí mismos es la razón por la cual su uso se ha generalizado en el tratamiento de enfermedades pulmonares graves.¿Qué son los ventiladores mecánicos?
Los ventiladores mecánicos son equipos diseñados para asistir o reemplazar la respiración de un paciente que presenta dificultad para respirar de manera espontánea. Lo hacen al impulsar aire (mezclado o no con oxígeno) hacia los pulmones con presiones y volúmenes controlados, permitiendo así el intercambio gaseoso que el cuerpo necesita para sobrevivir.
Este soporte puede ser invasivo, mediante intubación traqueal, o no invasivo, utilizando mascarillas faciales o nasales. Dependiendo de la enfermedad, el estado clínico del paciente y el entorno de atención, se elige el tipo de ventilación más adecuado.
Enfermedades respiratorias que requieren ventilación mecánica
Numerosas condiciones pueden derivar en insuficiencia respiratoria y requerir el uso de ventiladores mecánicos. A continuación, se describen algunas de las más frecuentes:
1. Neumonía grave
La neumonía es una infección pulmonar que puede provocar inflamación y acumulación de líquido en los alveolos. En casos severos, el paciente no puede oxigenarse adecuadamente, y la ventilación mecánica se convierte en una medida de soporte mientras se trata la causa infecciosa.2. EPOC en fase aguda
La enfermedad pulmonar obstructiva crónica produce una obstrucción progresiva del flujo aéreo. Durante sus exacerbaciones, el paciente puede presentar hipercapnia (acumulación de CO₂) y fatiga muscular respiratoria. En estos casos, la ventilación no invasiva es una estrategia efectiva para aliviar el trabajo respiratorio y mejorar la oxigenación.3. Asma severo refractario
Aunque la mayoría de los ataques asmáticos responden al tratamiento con broncodilatadores, algunos casos avanzan a una obstrucción tan severa que se necesita ventilación asistida para mantener la vida del paciente. La intervención oportuna con un ventilador puede prevenir el paro respiratorio.4. Síndrome de dificultad respiratoria aguda (SDRA)
El SDRA es una condición caracterizada por una inflamación pulmonar severa y una alteración importante en la oxigenación. Es frecuente en pacientes críticos, especialmente en aquellos con sepsis, trauma o enfermedades virales. Los ventiladores mecánicos, configurados con estrategias de protección pulmonar, son esenciales para manejar esta condición.5. Apnea del sueño severa
En pacientes con apnea del sueño de origen central o con comorbilidades graves, se emplean dispositivos de presión positiva continua (CPAP) o de dos niveles (BiPAP) para mantener la vía aérea abierta durante el descanso. Si la apnea compromete la oxigenación de forma significativa, se pueden usar ventiladores portátiles incluso en el hogar.Modos de ventilación adaptados a cada paciente
Uno de los grandes avances en la tecnología de ventiladores mecánicos es su capacidad para ofrecer diferentes modos de ventilación, ajustados a las características y necesidades de cada paciente. Algunos de los más utilizados en el tratamiento de enfermedades respiratorias son:
- Ventilación controlada por volumen (VCV): entrega una cantidad fija de aire en cada ciclo respiratorio. Es útil cuando se requiere asegurar un volumen mínimo de ventilación, como en pacientes sedados o con poca capacidad pulmonar.
- Ventilación controlada por presión (PCV): mantiene una presión constante durante la inspiración, siendo útil para evitar daño en pulmones frágiles o poco expansibles.
- Ventilación espontánea asistida (PSV): se emplea cuando el paciente inicia respiraciones por sí mismo, pero necesita soporte para completarlas. Es común durante el proceso de destete del ventilador.
- Ventilación no invasiva (VNI): utiliza mascarillas para asistir al paciente sin intubación. Es ampliamente utilizada en enfermedades como EPOC, apnea del sueño y edema pulmonar.
La selección del modo adecuado se basa en múltiples factores clínicos: tipo de enfermedad, esfuerzo respiratorio del paciente, gases arteriales y evolución en el tiempo.
Beneficios del uso de ventiladores mecánicos en pacientes con enfermedades respiratorias
El uso de ventilación mecánica en pacientes con enfermedades respiratorias no solo salva vidas, sino que ofrece múltiples beneficios cuando se implementa de forma adecuada:
- Reduce el trabajo respiratorio: aliviando la fatiga muscular en pacientes con respiración ineficaz o agotamiento.
- Mejora el intercambio de gases: optimizando los niveles de oxígeno y reduciendo el dióxido de carbono en sangre.
- Permite tratar la causa subyacente: al estabilizar al paciente, se puede administrar tratamiento antibiótico, broncodilatadores o antiinflamatorios con mayor eficacia.
- Previene complicaciones: al mantener una oxigenación adecuada, se reducen los daños en órganos vitales como el cerebro, el corazón o los riñones.
Además, los ventiladores modernos cuentan con alarmas y monitoreo en tiempo real, lo que permite una respuesta rápida ante cualquier cambio en la condición del paciente.
Ventilación prolongada y cuidados en el uso de ventiladores
Cuando un paciente con una enfermedad respiratoria necesita ventilación por un período extendido, es fundamental implementar cuidados especiales. Esto incluye:
- Prevención de infecciones: especialmente la neumonía asociada al ventilador, mediante protocolos de higiene, aspiración traqueal y manejo estéril del circuito respiratorio.
- Monitoreo constante: de parámetros respiratorios, gases arteriales y signos vitales para ajustar el tratamiento en función de la evolución clínica.
- Nutrición adecuada: ya que muchos pacientes intubados no pueden alimentarse por vía oral.
- Estrategia de destete progresivo: para retirar el ventilador de forma segura, cuando el paciente recupera su función respiratoria.
El uso prolongado de ventiladores requiere un equipo multidisciplinario capacitado, que incluya médicos intensivistas, enfermeros, fisioterapeutas respiratorios y técnicos biomédicos.
Nuevas tecnologías para el tratamiento respiratorio
Los avances en los ventiladores mecánicos han permitido incorporar funciones inteligentes que benefician directamente a pacientes con enfermedades pulmonares. Algunas innovaciones incluyen:
- Sensores de esfuerzo respiratorio: que sincronizan la asistencia del ventilador con la respiración espontánea del paciente.
- Interfaces más cómodas: como mascarillas con menor presión facial y ventiladores silenciosos para el hogar.
- Telesupervisión: mediante conectividad remota, los médicos pueden monitorear el estado ventilatorio del paciente desde otro sitio.
- Modos automáticos de adaptación: que ajustan los parámetros del ventilador según la evolución clínica en tiempo real.
Estas herramientas hacen que la ventilación sea más eficiente, cómoda y segura, tanto en hospitales como en entornos de atención domiciliaria.
El uso de ventiladores mecánicos ha transformado la forma en que se tratan las enfermedades respiratorias más graves. Gracias a la tecnología y al conocimiento médico, hoy es posible ofrecer un soporte respiratorio adaptado a cada paciente, mejorar su pronóstico y brindar una atención más humana y efectiva.
-
Cómo un desfibrilador puede salvar vidas ante un paro cardíaco
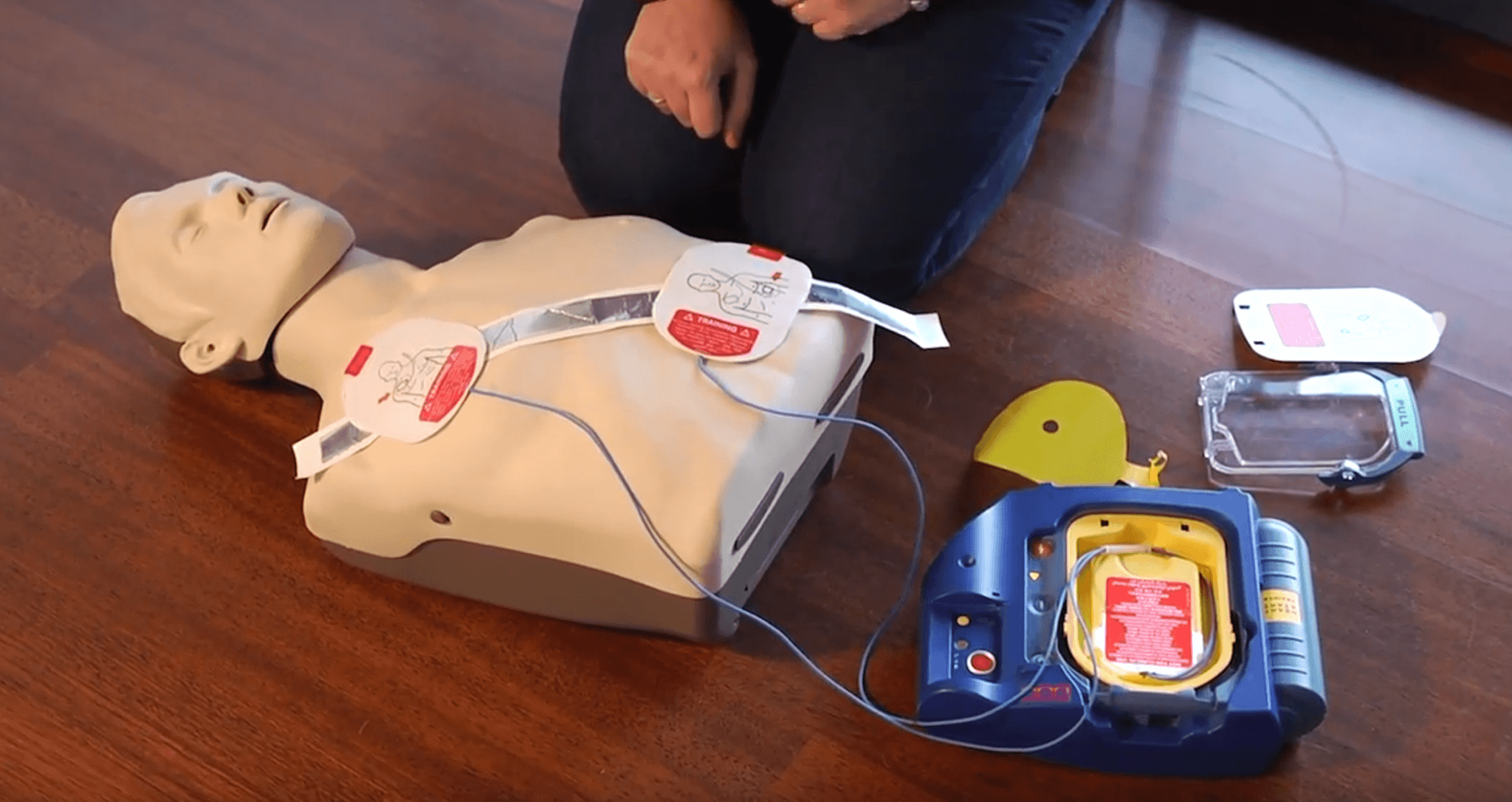 El paro cardíaco es una emergencia médica grave que puede suceder en cualquier momento y lugar, afectando tanto a personas mayores como a jóvenes aparentemente saludables. Se trata de una interrupción súbita en la actividad eléctrica del corazón que impide que este bombee sangre de forma efectiva. En cuestión de segundos, la víctima pierde el conocimiento, deja de respirar normalmente y su vida queda en peligro inmediato. Sin una intervención rápida, el desenlace suele ser fatal.
El paro cardíaco es una emergencia médica grave que puede suceder en cualquier momento y lugar, afectando tanto a personas mayores como a jóvenes aparentemente saludables. Se trata de una interrupción súbita en la actividad eléctrica del corazón que impide que este bombee sangre de forma efectiva. En cuestión de segundos, la víctima pierde el conocimiento, deja de respirar normalmente y su vida queda en peligro inmediato. Sin una intervención rápida, el desenlace suele ser fatal.En este tipo de situaciones, el uso de un desfibrilador externo automático (DEA) puede marcar la diferencia entre la vida y la muerte. Este dispositivo, diseñado para ser utilizado incluso por personas sin formación médica, administra una descarga eléctrica controlada que puede restablecer el ritmo normal del corazón. Entender cómo funciona un desfibrilador y cuándo utilizarlo es fundamental para actuar con rapidez ante un paro cardíaco.
El paro cardíaco y su impacto en la salud pública
Cada año, miles de personas en el mundo sufren un paro cardíaco fuera del hospital. A menudo, estos eventos ocurren en el hogar, en lugares de trabajo o en espacios públicos. La mayoría de las víctimas no presentan síntomas previos y colapsan de manera repentina. En esos momentos, cada segundo cuenta.
La tasa de supervivencia ante un paro cardíaco disminuye entre un 7% y un 10% por cada minuto que pasa sin recibir atención adecuada. Después de 10 minutos sin reanimación ni desfibrilación, la probabilidad de que la persona sobreviva se reduce drásticamente. Por eso, contar con un desfibrilador cerca y saber cómo usarlo puede salvar una vida.
¿Qué es un desfibrilador y cómo funciona?
Un desfibrilador externo automático es un dispositivo portátil que analiza el ritmo del corazón y, si detecta una arritmia potencialmente mortal como la fibrilación ventricular, administra una descarga eléctrica para intentar restablecer un ritmo cardíaco eficaz. Este proceso se conoce como desfibrilación.
El DEA está diseñado para ser fácil de usar. Una vez encendido, guía al usuario con instrucciones visuales y auditivas claras. Indica cómo colocar los electrodos sobre el pecho de la persona y cuándo aplicar la descarga, si es necesaria. Si el corazón no presenta un ritmo desfibrilable, el dispositivo no administrará ninguna descarga, lo que lo convierte en una herramienta segura.
Cuándo y cómo usar un desfibrilador ante un paro cardíaco
El uso del desfibrilador debe formar parte de una respuesta rápida y estructurada ante un paro cardíaco. Estos son los pasos básicos que se deben seguir:
- Verificar el estado de la persona. Si no responde y no respira normalmente, se presume que está en paro cardíaco.
- Llamar a los servicios de emergencia. En México, el número es 911.
- Comenzar la reanimación cardiopulmonar (RCP). Realiza compresiones torácicas firmes y continuas en el centro del pecho.
- Pedir un desfibrilador o ubicar el más cercano. Si hay otras personas cerca, pide que lo traigan mientras continúas con la RCP.
- Encender el DEA y seguir sus instrucciones. El dispositivo indicará si se debe aplicar una descarga.
- Continuar la RCP después de la descarga. No se debe interrumpir la reanimación hasta que la persona muestre signos de recuperación o lleguen los servicios médicos.
La combinación de RCP inmediata y uso temprano del desfibrilador puede duplicar o incluso triplicar las probabilidades de supervivencia.
¿Dónde se pueden encontrar desfibriladores?
En muchos países, se ha promovido la instalación de desfibriladores en lugares públicos de alto tránsito, como aeropuertos, estaciones de metro, estadios, centros comerciales, escuelas y oficinas. También existen programas que incentivan la presencia de un DEA en condominios residenciales o gimnasios.
La visibilidad de estos dispositivos es clave: suelen estar señalizados con íconos verdes e indicaciones claras. Algunas aplicaciones móviles y mapas digitales muestran la ubicación de los desfibriladores más cercanos en caso de emergencia.
Capacitación y accesibilidad: factores esenciales para salvar vidas
Aunque los desfibriladores están diseñados para ser utilizados por cualquier persona, contar con capacitación básica en primeros auxilios, RCP y uso del DEA aumenta la seguridad y la eficacia al momento de intervenir. Existen cursos breves, ofrecidos por instituciones de salud y organizaciones de rescate, donde se enseñan estas habilidades de forma práctica.
Además, fomentar la cultura de la prevención es responsabilidad de todos. Escuelas, empresas y comunidades pueden organizar jornadas de formación y simulacros para estar preparados ante una situación real. El simple hecho de saber cómo actuar puede convertir a un ciudadano común en un héroe silencioso.
Mitos y realidades sobre el uso del desfibrilador
Alrededor del uso de desfibriladores existen diversos mitos que pueden generar temor o inseguridad. Algunos de los más comunes incluyen:
- “Si lo uso mal, puedo hacerle daño a la persona.” Falso. El DEA evalúa si el ritmo cardíaco es desfibrilable antes de aplicar la descarga. Si no lo es, no emite corriente.
- “Solo los médicos pueden usarlo.” No es cierto. Está diseñado para ser usado por cualquier persona, incluso sin formación médica.
- “Puede fallar o explotar si lo uso mal.” No hay evidencia que respalde este temor. Son equipos seguros, con mecanismos de protección avanzados.
Superar estos mitos y fomentar la confianza en el uso del desfibrilador es parte fundamental de la educación en salud pública.
El desfibrilador como aliado en la lucha contra la muerte súbita
El paro cardíaco súbito es una de las principales causas de muerte en el mundo. A menudo ocurre sin aviso, en personas sin diagnóstico previo, lo que subraya la importancia de estar preparados. El desfibrilador representa una herramienta esencial para responder con eficacia a este tipo de emergencia.
Al integrar estos dispositivos en los entornos cotidianos y capacitar a la población en su uso, se fortalece la capacidad de respuesta ante eventos críticos. Muchas vidas pueden salvarse con una acción rápida, un corazón dispuesto a ayudar y un desfibrilador a la mano.
La prevención, la educación y la tecnología se unen en un propósito común: brindar una segunda oportunidad de vida a quien más lo necesita en el momento más inesperado.
En el caso de que usted amado este artículo informativo junto con usted desea ser dado más información sobre paro cardiáco paro cardiáco le imploro que detenga por nuestra página.
-
Capacitación en el uso de desfibriladores: una inversión en seguridad
En la actualidad, la seguridad en espacios públicos, empresas y comunidades se ha convertido en una prioridad que va más allá de simples protocolos o sistemas de vigilancia. La capacitación en el uso de desfibriladores surge como una herramienta indispensable para aumentar la tasa de supervivencia ante emergencias cardíacas. Contar con desfibriladores accesibles es un gran paso, pero preparar a las personas para utilizarlos correctamente es lo que realmente transforma estos dispositivos en salvavidas efectivos.
Este artículo aborda la importancia de la formación en desfibriladores, los beneficios que aporta a las organizaciones y la sociedad, así como las mejores prácticas para una capacitación eficaz.
Por qué es esencial capacitarse en el uso de desfibriladores
Los desfibriladores, especialmente los automáticos externos, están diseñados para ser intuitivos, permitiendo que cualquier persona pueda emplearlos en una emergencia. Sin embargo, el conocimiento y la práctica previos marcan una gran diferencia en la eficacia de la respuesta.
La capacitación en el uso de desfibriladores brinda confianza a los usuarios, disminuye el miedo y elimina dudas sobre cómo actuar ante un paro cardíaco. Además, permite complementar el uso del dispositivo con maniobras de reanimación cardiopulmonar (RCP), aumentando aún más las probabilidades de salvar una vida.
Capacitarse no solo es aprender a presionar un botón, sino entender cuándo, cómo y por qué usar el desfibrilador, así como conocer el contexto médico básico del paro cardíaco súbito.
Beneficios de la formación en desfibriladores para empresas y comunidades
Invertir en capacitación en desfibriladores trae múltiples ventajas que impactan tanto en el bienestar de las personas como en la imagen de las organizaciones.
1. Reducción de riesgos y emergencias mal manejadas
Personal entrenado responde con mayor rapidez y seguridad, lo que evita errores que podrían empeorar la situación del paciente.2. Cumplimiento de normativas y estándares
En varios países, la legislación exige que ciertos sectores capaciten a su personal en primeros auxilios y uso de desfibriladores, lo que garantiza el cumplimiento legal y evita sanciones.3. Promoción de una cultura de prevención
La capacitación fomenta la conciencia sobre la importancia de la salud y la seguridad, incentivando hábitos responsables y un entorno colaborativo.4. Mayor confianza y tranquilidad
Los empleados y miembros de la comunidad se sienten más seguros sabiendo que existen personas preparadas para actuar en caso de emergencia.Componentes clave de una capacitación efectiva en desfibriladores
Para que la formación cumpla su propósito, es necesario que incluya varios aspectos esenciales:
Conocimiento teórico
Se debe explicar qué es un paro cardíaco, cómo ocurre, cuáles son sus signos y por qué es vital actuar rápidamente.Manejo práctico del desfibrilador
Los participantes deben familiarizarse con el equipo, aprender a encenderlo, colocar los electrodos correctamente y administrar la descarga.Reanimación cardiopulmonar (RCP)
La capacitación debe integrar técnicas de RCP para mantener la circulación sanguínea hasta que llegue la ayuda profesional.Simulacros y escenarios reales
Practicar situaciones simuladas permite que los alumnos desarrollen confianza y habilidades motoras necesarias para un uso adecuado bajo presión.Aspectos legales y de seguridad
Es importante informar sobre las implicaciones legales y la protección que brinda la legislación a quienes actúan de buena fe en emergencias.Duración y frecuencia recomendada para la capacitación
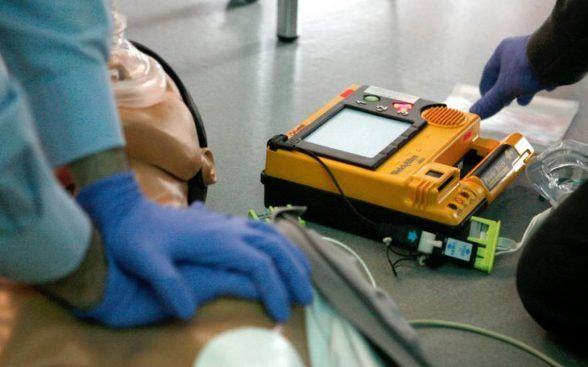 Una sesión básica de capacitación en el uso de desfibriladores suele durar entre cuatro y seis horas, dependiendo del nivel de detalle y práctica. Es fundamental que las empresas y organizaciones programen actualizaciones periódicas para mantener frescos los conocimientos y adaptarse a posibles cambios en tecnología o protocolos.
Una sesión básica de capacitación en el uso de desfibriladores suele durar entre cuatro y seis horas, dependiendo del nivel de detalle y práctica. Es fundamental que las empresas y organizaciones programen actualizaciones periódicas para mantener frescos los conocimientos y adaptarse a posibles cambios en tecnología o protocolos.Se recomienda que la formación se repita al menos una vez al año, complementada con simulacros mensuales o trimestrales para reforzar la confianza y detectar áreas de mejora.
Quiénes deberían recibir formación en desfibriladores
Idealmente, toda persona que tenga acceso a un desfibrilador debe estar capacitada para usarlo. Sin embargo, la capacitación prioritaria debería dirigirse a:
- Personal de primeros auxilios o seguridad
- Supervisores y líderes de equipo
- Empleados en áreas de alto riesgo
- Personal de salud ocupacional
- Miembros de brigadas internas de emergencia
- Cualquier empleado dispuesto a aprender y ayudar
Fomentar que un mayor número de personas reciba esta formación amplía la red de respuesta y aumenta las probabilidades de una intervención exitosa.
Modalidades de capacitación disponibles
Existen diversas opciones para capacitarse en el uso de desfibriladores, adaptándose a las necesidades y recursos de cada organización:
Cursos presenciales
Ofrecen entrenamiento práctico directo, donde se pueden usar desfibriladores de entrenamiento y realizar simulacros bajo supervisión profesional.Formación en línea
Combinan contenidos teóricos y videos explicativos, ideales para introducir conceptos básicos y para personas con horarios complicados.Sesiones híbridas
Unen lo mejor de ambos mundos: aprendizaje teórico virtual y práctica presencial con instructores certificados.Independientemente del método elegido, lo fundamental es asegurar que el participante adquiera las competencias necesarias para actuar con rapidez y seguridad.
Obstáculos comunes y cómo superarlos
Algunos factores que dificultan la capacitación efectiva en desfibriladores son:
- Miedo a intervenir: Muchas personas temen causar daño o no saber qué hacer. La formación con práctica real y explicación clara reduce esta inseguridad.
- Falta de tiempo: La capacitación puede verse como una tarea extra. Planificar cursos breves y flexibles ayuda a integrar el aprendizaje en la rutina.
- Desconocimiento de la importancia: Sin conciencia del impacto que puede tener la formación, la motivación es baja. Sensibilizar con datos y testimonios aumenta el interés.
Superar estos obstáculos es clave para crear una cultura de seguridad que priorice la preparación ante emergencias.
Historias de éxito que demuestran el valor de la capacitación
Numerosos relatos alrededor del mundo muestran cómo la capacitación en desfibriladores permitió que empleados o personas comunes salvaran vidas. Estos testimonios no solo inspiran, sino que también evidencian que con el conocimiento adecuado, cualquier persona puede convertirse en un héroe en situaciones críticas.
Las historias refuerzan el mensaje de que la capacitación es una inversión valiosa y accesible para todos los sectores.
La capacitación en el uso de desfibriladores representa una de las inversiones más importantes en materia de seguridad personal y colectiva. Preparar a las personas para actuar con rapidez y eficacia ante un paro cardíaco contribuye a crear entornos más seguros y responsables. Cuando se trata de salvar vidas, el conocimiento es poder, y la formación es la clave para transformar desfibriladores en verdaderos instrumentos de esperanza.
-
¿Qué información brinda el ultrasonido obstétrico morfológico?
El ultrasonido obstétrico morfológico es una evaluación detallada que se realiza durante el segundo trimestre del embarazo, generalmente entre las semanas 18 y 22 de gestación. Este estudio permite analizar de forma exhaustiva la anatomía del feto, así como el entorno intrauterino, con el objetivo de identificar oportunamente cualquier alteración estructural que pueda comprometer el desarrollo del bebé. Se trata de uno de los estudios más importantes dentro del control prenatal.
Evaluación anatómica fetal en el ultrasonido obstétrico
 Durante el ultrasonido obstétrico morfológico, se revisan minuciosamente los principales órganos y sistemas del feto. Esto incluye el sistema nervioso central, evaluando el tamaño y forma del cráneo, los ventrículos cerebrales, el cerebelo y la cisterna magna. También se analizan el rostro, en busca de alteraciones como labio y paladar hendido.
Durante el ultrasonido obstétrico morfológico, se revisan minuciosamente los principales órganos y sistemas del feto. Esto incluye el sistema nervioso central, evaluando el tamaño y forma del cráneo, los ventrículos cerebrales, el cerebelo y la cisterna magna. También se analizan el rostro, en busca de alteraciones como labio y paladar hendido.El estudio permite observar el corazón fetal en detalle, valorando las cuatro cámaras cardíacas, los grandes vasos y la conexión de las cavidades. Esta revisión es esencial para descartar malformaciones cardíacas congénitas, que son una de las principales causas de morbimortalidad neonatal.
Otros sistemas que se examinan incluyen el aparato digestivo, para verificar la posición y aspecto del estómago, intestinos y vejiga; el sistema urinario, con la evaluación de los riñones y uréteres; y el sistema musculoesquelético, con la revisión de columna vertebral, extremidades y dedos.
Valoración de la placenta, cordón umbilical y líquido amniótico
Además del feto, el ultrasonido obstétrico morfológico analiza las condiciones del entorno uterino. Se evalúa la ubicación y características de la placenta, lo que permite identificar inserciones anormales o signos de placenta previa. También se estudia el cordón umbilical, verificando la presencia de sus tres vasos principales (dos arterias y una vena) y su inserción.
El volumen de líquido amniótico también es un parámetro clave en este estudio, ya que su disminución (oligoamnios) o exceso (polihidramnios) pueden indicar alteraciones en el bienestar fetal o en la función placentaria. Estos hallazgos requieren un seguimiento clínico estrecho.
Estimación del crecimiento fetal y edad gestacional
Durante el estudio morfológico, se realizan mediciones del feto como el diámetro biparietal, la circunferencia cefálica, la circunferencia abdominal y la longitud del fémur. Estos parámetros permiten estimar el peso fetal y comparar su crecimiento con los rangos esperados para la edad gestacional.
También se confirma o ajusta la edad del embarazo, especialmente en casos donde no se cuenta con un ultrasonido temprano o hay discordancia con la fecha de la última menstruación. Esto contribuye a planificar el resto del seguimiento prenatal y el momento probable del parto.
El ultrasonido obstétrico morfológico ofrece información valiosa para detectar de forma temprana posibles anomalías y garantizar un seguimiento adecuado del embarazo. Acude a tus controles médicos y realiza tus estudios de laboratorio a tiempo. Paga en línea y recibe beneficios exclusivos. Tu salud y la de tu bebé merecen el mejor cuidado.
-
¿Qué médicos pueden solicitar un ultrasonido mamario?
El ultrasonido mamario es un estudio por imagen fundamental para evaluar el tejido mamario y detectar diversas alteraciones, como nódulos, quistes y posibles lesiones malignas. Este procedimiento es no invasivo y se utiliza ampliamente como herramienta diagnóstica en distintos escenarios clínicos. Saber qué especialistas pueden solicitar este estudio ayuda a orientar a las pacientes para un diagnóstico oportuno y adecuado seguimiento.
Médicos generales y de atención primaria
Los médicos generales y de atención primaria son frecuentemente los primeros en evaluar síntomas relacionados con las mamas, como dolor, masas palpables o cambios en la piel. Ante la sospecha clínica, estos profesionales pueden solicitar un ultrasonido mamario para complementar el examen físico y derivar al paciente al especialista adecuado según los hallazgos.
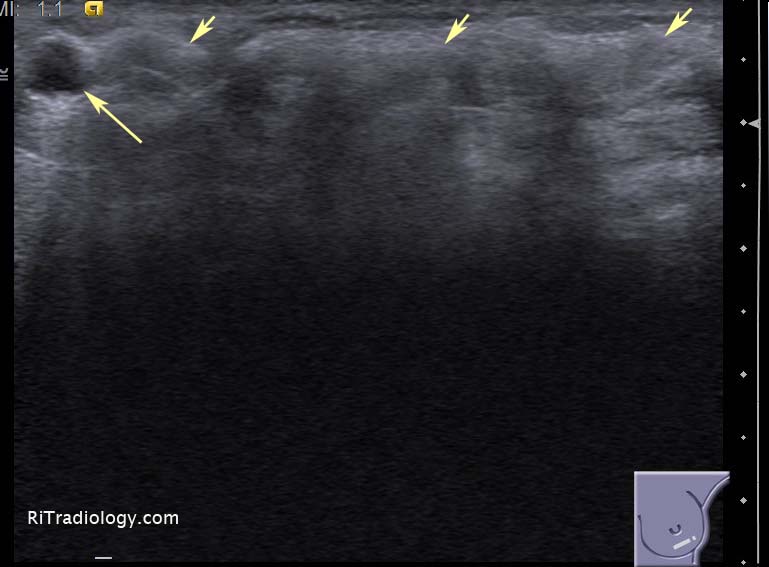 Su papel es clave en la detección temprana y en la orientación inicial para estudios de imagen que permitan confirmar o descartar patologías mamarias.
Su papel es clave en la detección temprana y en la orientación inicial para estudios de imagen que permitan confirmar o descartar patologías mamarias.Ginecólogos y especialistas en salud femenina
Los ginecólogos están altamente capacitados para evaluar la salud mamaria como parte integral del cuidado de la mujer. Pueden solicitar ultrasonidos mamarios en revisiones periódicas o ante la presencia de síntomas específicos como masas, secreciones o dolor mamario.
Además, los ginecólogos realizan seguimiento en pacientes con antecedentes familiares de cáncer de mama, ayudando a determinar la frecuencia y tipo de estudios de imagen requeridos, incluyendo el ultrasonido mamario.
Oncólogos y especialistas en cáncer de mama
Los oncólogos desempeñan un papel crucial en el diagnóstico, tratamiento y seguimiento de pacientes con cáncer de mama. Solicitan ultrasonidos mamarios para evaluar la extensión de la enfermedad, monitorear la respuesta a tratamientos y detectar recurrencias.
En combinación con otros estudios, el ultrasonido ayuda a estos especialistas a tomar decisiones clínicas informadas y a planificar intervenciones terapéuticas adecuadas.
Radiólogos y especialistas en diagnóstico por imagen
Los radiólogos son los encargados de realizar e interpretar los ultrasonidos mamarios. Aunque generalmente reciben las solicitudes de otros médicos, en algunos casos pueden recomendar la realización del estudio durante la evaluación clínica o a través de programas de tamizaje.
Su experiencia es fundamental para garantizar la calidad del estudio, identificar hallazgos relevantes y emitir informes detallados que guían el manejo médico.
Otros especialistas que pueden solicitar ultrasonido mamario
En ciertas situaciones, otros especialistas como cirujanos generales, mastólogos o internistas pueden solicitar un ultrasonido mamario, especialmente cuando sus pacientes presentan síntomas o antecedentes que ameritan evaluación mamaria.
La coordinación entre diferentes disciplinas médicas es esencial para un diagnóstico integral y un tratamiento oportuno.
El ultrasonido mamario es una herramienta valiosa para el cuidado de la salud femenina, y su solicitud debe ser realizada por profesionales capacitados que aseguren un manejo adecuado. Se recomienda acudir a revisiones médicas regulares y realizar pruebas de laboratorio complementarias que permitan un diagnóstico preciso. Cuida tu salud y programa tus estudios con especialistas confiables.
-
¿Qué hacer después de un ultrasonido mamario con hallazgos?
El ultrasonido mamario es un estudio diagnóstico clave para evaluar el tejido mamario y detectar posibles alteraciones. Cuando el resultado de este estudio muestra hallazgos, es fundamental entender qué pasos seguir para garantizar un manejo adecuado y oportuno. La orientación médica posterior al ultrasonido mamario con hallazgos es esencial para cuidar la salud y prevenir complicaciones.
Interpretación inicial de los hallazgos en ultrasonido mamario
Los hallazgos en un ultrasonido mamario pueden variar desde lesiones benignas, como quistes simples, hasta nódulos con características sospechosas que requieren evaluación adicional. La clasificación BI-RADS es una herramienta que ayuda a categorizar estos hallazgos y orientar el manejo clínico.
 Es importante que la paciente reciba una explicación clara y detallada del informe para comprender el significado de los hallazgos y las recomendaciones médicas correspondientes.
Es importante que la paciente reciba una explicación clara y detallada del informe para comprender el significado de los hallazgos y las recomendaciones médicas correspondientes.Consultar con el médico especialista
Después de obtener un ultrasonido mamario con hallazgos, el primer paso es acudir al médico especialista, como un ginecólogo, mastólogo u oncólogo, según el caso. El especialista evaluará el informe y correlacionará los resultados con la historia clínica y el examen físico.
Este análisis integral permitirá definir si los hallazgos requieren seguimiento, estudios complementarios o intervenciones como biopsias.
Realizar estudios complementarios si es necesario
Dependiendo de la naturaleza de los hallazgos, el médico puede solicitar estudios adicionales para una evaluación más precisa. Estos pueden incluir mastografía, resonancia magnética mamaria o biopsias guiadas por imagen.
Los estudios complementarios son fundamentales para confirmar la benignidad o malignidad de una lesión y para planificar el tratamiento adecuado.
Seguimiento y vigilancia periódica
En casos donde los hallazgos sean probablemente benignos, como en BI-RADS 3, el seguimiento con ultrasonidos periódicos es la recomendación habitual. Este monitoreo permite detectar cualquier cambio en tamaño o características de la lesión, asegurando una vigilancia efectiva sin procedimientos invasivos innecesarios.
La paciente debe mantener un control estricto y acudir a los estudios programados para garantizar la estabilidad o resolución de los hallazgos.
Procedimientos intervencionistas y tratamiento
Si el ultrasonido mamario revela hallazgos sospechosos o malignos, puede ser necesaria una biopsia para obtener un diagnóstico definitivo. El tratamiento dependerá del resultado histopatológico e incluirá opciones quirúrgicas, farmacológicas o combinadas según el caso.
El manejo oportuno y multidisciplinario es esencial para mejorar el pronóstico y la calidad de vida de la paciente.
Cuidar la salud mamaria requiere una actitud proactiva y seguimiento constante. Realizar pruebas de laboratorio y estudios especializados contribuye a un diagnóstico temprano y manejo efectivo. Cuida tu salud y programa tus estudios con profesionales capacitados para un seguimiento seguro y confiable.
-
¿Cómo debo prepararme para un ultrasonido hepatobiliar?
 El ultrasonido hepatobiliar es una herramienta diagnóstica fundamental en la evaluación del hígado, la vesícula biliar y las vías biliares. A través de ondas sonoras, este estudio proporciona imágenes detalladas que permiten detectar patologías como hígado graso, cálculos en la vesícula, inflamación de las vías biliares, quistes hepáticos y otros trastornos hepáticos o biliares. Para que los resultados sean precisos, es indispensable seguir ciertas recomendaciones previas al procedimiento.
El ultrasonido hepatobiliar es una herramienta diagnóstica fundamental en la evaluación del hígado, la vesícula biliar y las vías biliares. A través de ondas sonoras, este estudio proporciona imágenes detalladas que permiten detectar patologías como hígado graso, cálculos en la vesícula, inflamación de las vías biliares, quistes hepáticos y otros trastornos hepáticos o biliares. Para que los resultados sean precisos, es indispensable seguir ciertas recomendaciones previas al procedimiento.Importancia de la preparación previa al estudio
Una correcta preparación es clave para obtener imágenes nítidas durante el ultrasonido hepatobiliar. El ayuno es fundamental, ya que la presencia de alimentos o gases en el tracto gastrointestinal puede interferir con la visualización de los órganos. Además, la vesícula biliar debe estar distendida para poder ser evaluada adecuadamente, lo cual solo se logra cuando ha estado vacía de estímulos alimenticios por varias horas.
El médico tratante o el personal del laboratorio generalmente proporciona las indicaciones específicas antes del estudio. Seguirlas al pie de la letra es esencial para garantizar la efectividad del diagnóstico.
¿Qué medidas debo tomar antes del ultrasonido hepatobiliar?
Para prepararse adecuadamente para un ultrasonido del sistema hepatobiliar, es recomendable seguir las siguientes indicaciones generales:
- Ayuno de al menos 6 a 8 horas antes del estudio. Durante ese tiempo, no se debe ingerir alimentos sólidos, líquidos, café ni chicles, ya que pueden estimular la contracción de la vesícula biliar.
- Evitar bebidas carbonatadas y lácteos el día anterior al estudio para disminuir la producción de gases intestinales.
- No fumar durante las horas previas, ya que el tabaco puede aumentar la cantidad de aire en el estómago.
- En algunos casos, el médico puede indicar el uso de medicamentos antiflatulentos o laxantes suaves el día anterior si el paciente presenta distensión abdominal o estreñimiento.
Es importante informar al especialista si se está tomando algún medicamento, ya que en ocasiones se requieren ajustes en la medicación antes del estudio.
Durante el procedimiento: qué esperar
El día del examen, el paciente debe acudir con ropa cómoda y de preferencia dos piezas. Se le pedirá que se recueste en una camilla y que exponga el abdomen. El técnico aplicará un gel transparente sobre la piel para mejorar la transmisión de las ondas sonoras y facilitar la obtención de imágenes. El transductor se moverá sobre el abdomen para visualizar los órganos.
El ultrasonido hepatobiliar no causa dolor y generalmente dura entre 15 y 30 minutos. No requiere recuperación posterior y el paciente puede retomar sus actividades normales al terminar el estudio.
El cuidado del hígado y del sistema biliar es esencial para una buena digestión y metabolismo general. Si has experimentado molestias abdominales, alteraciones hepáticas en exámenes previos o tienes antecedentes familiares de enfermedades hepáticas, no postergues tu evaluación. Acude a tu médico y realiza un ultrasonido hepatobiliar acompañado de estudios de laboratorio. ¡Prioriza tu salud!
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.