-
¿Existen alternativas a la mastografía para la detección del cáncer de mama?
 La mastografía es el método de referencia para la detección temprana del cáncer de mama debido a su alta efectividad para identificar anomalías en el tejido mamario. Sin embargo, existen otras pruebas complementarias que pueden ser utilizadas en casos específicos o cuando la mastografía no es recomendable. Estas alternativas pueden desempeñar un papel importante en la evaluación del riesgo de cáncer de mama y en la confirmación de hallazgos sospechosos.
La mastografía es el método de referencia para la detección temprana del cáncer de mama debido a su alta efectividad para identificar anomalías en el tejido mamario. Sin embargo, existen otras pruebas complementarias que pueden ser utilizadas en casos específicos o cuando la mastografía no es recomendable. Estas alternativas pueden desempeñar un papel importante en la evaluación del riesgo de cáncer de mama y en la confirmación de hallazgos sospechosos.Ultrasonido mamario como complemento de la mastografía
El ultrasonido mamario es una prueba de imagen que utiliza ondas sonoras para generar imágenes del tejido mamario. Se recomienda principalmente en mujeres con mamas densas, donde la mastografía puede tener limitaciones en la visualización de pequeños tumores. Además, es una herramienta útil para diferenciar quistes de masas sólidas y guiar biopsias en caso de encontrar anormalidades.
Resonancia magnética en casos de alto riesgo
La resonancia magnética mamaria es un estudio altamente sensible que se utiliza en mujeres con un alto riesgo de desarrollar cáncer de mama, como aquellas con antecedentes familiares significativos o mutaciones genéticas como BRCA1 y BRCA2. Este método permite detectar lesiones en estadios tempranos con gran precisión, aunque su uso no está indicado de manera rutinaria debido a su costo y a la posibilidad de generar falsos positivos.
Tomosíntesis: una versión avanzada de la mastografía
La tomosíntesis, también conocida como mastografía 3D, es una tecnología avanzada que permite obtener imágenes tridimensionales del tejido mamario. A diferencia de la mastografía convencional, esta prueba mejora la detección de lesiones en mujeres con mamas densas y reduce la necesidad de estudios adicionales debido a su mayor precisión.
Biopsia mamaria para el diagnóstico definitivo
Cuando una prueba de imagen sugiere la presencia de una lesión sospechosa, es necesario realizar una biopsia mamaria para obtener una muestra de tejido y determinar si existe presencia de células cancerosas. Este procedimiento puede realizarse mediante aspiración con aguja fina, biopsia con aguja gruesa o biopsia quirúrgica, dependiendo del tamaño y ubicación de la anomalía.
Autoexploración y exploración clínica de las mamas
Si bien la autoexploración mamaria no reemplaza a la mastografía ni a otros estudios de imagen, es una herramienta importante para la detección de cambios en los senos. Las mujeres deben estar atentas a signos como bultos, cambios en la piel, secreciones anormales o alteraciones en la forma del pezón y consultar a un médico si detectan cualquier anormalidad.
El cuidado de la salud mamaria es fundamental para la detección oportuna del cáncer de mama. Acudir a revisiones médicas periódicas y realizarse los estudios recomendados puede marcar la diferencia en el pronóstico de esta enfermedad. Consulta con un especialista y agenda tu mastografía en un centro especializado.
-
Diferencias entre Ultrasonido Mamario y Resonancia Magnética
SRC:SelfWritten
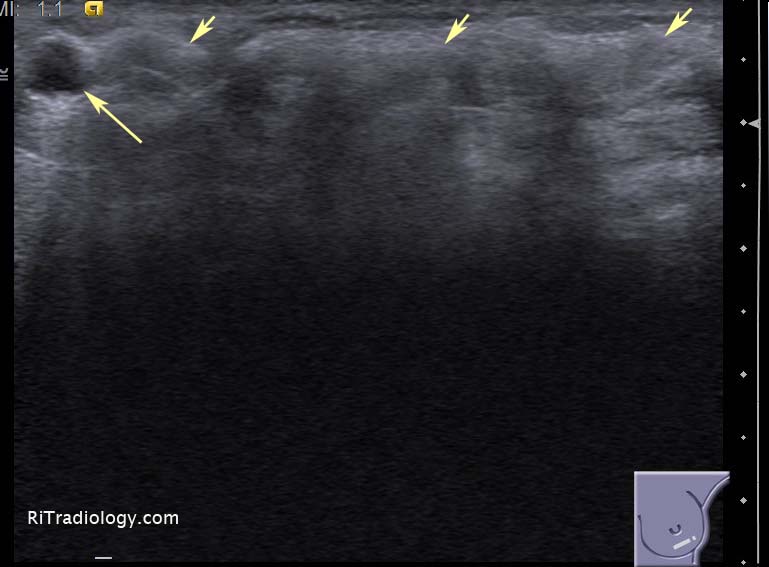 El ultrasonido mamario y la resonancia magnética (RM) de mama son dos métodos de diagnóstico ampliamente utilizados en la detección y evaluación de afecciones mamarias, como tumores, quistes y otros problemas de salud en las mamas. Aunque ambas técnicas proporcionan imágenes detalladas de los tejidos mamarios, existen diferencias clave en cuanto a su funcionamiento, indicaciones, costos, disponibilidad y la manera en que se complementan en casos complejos. A continuación, exploraremos estos aspectos para comprender mejor cuándo y por qué se utiliza cada uno de estos estudios.
El ultrasonido mamario y la resonancia magnética (RM) de mama son dos métodos de diagnóstico ampliamente utilizados en la detección y evaluación de afecciones mamarias, como tumores, quistes y otros problemas de salud en las mamas. Aunque ambas técnicas proporcionan imágenes detalladas de los tejidos mamarios, existen diferencias clave en cuanto a su funcionamiento, indicaciones, costos, disponibilidad y la manera en que se complementan en casos complejos. A continuación, exploraremos estos aspectos para comprender mejor cuándo y por qué se utiliza cada uno de estos estudios.¿Qué es el Ultrasonido Mamario?
El ultrasonido mamario, también conocido como ecografía mamaria, es un procedimiento que utiliza ondas sonoras de alta frecuencia para crear imágenes de los tejidos internos de las mamas. Estas ondas sonoras rebotan en los tejidos mamarios y son captadas por un transductor que genera imágenes en tiempo real. El ultrasonido mamario es especialmente útil para examinar áreas de las mamas que son difíciles de visualizar con una mamografía, como los quistes o las masas de tejido más densas.
El ultrasonido es generalmente no invasivo, indoloro y rápido, y no requiere la exposición a radiación, lo que lo hace adecuado para mujeres jóvenes, embarazadas o aquellas con mamas densas.
¿Qué es la Resonancia Magnética de Mama?
La resonancia magnética de mama (RM) es una técnica de diagnóstico por imágenes que utiliza imanes y ondas de radio para crear imágenes detalladas del interior del cuerpo. A diferencia del ultrasonido, la RM no utiliza radiación ionizante. Durante el procedimiento, la paciente se acuesta dentro de un tubo cerrado mientras un campo magnético y ondas de radio producen imágenes detalladas de los tejidos mamarios.
La resonancia magnética de mama es especialmente eficaz para detectar cánceres de mama en sus primeras etapas, así como para evaluar la extensión de la enfermedad en mujeres con un alto riesgo genético o aquellas que tienen mamas densas. Aunque más costosa y compleja que el ultrasonido, la RM ofrece imágenes de alta resolución que permiten una evaluación exhaustiva.
Indicaciones para Cada Técnica
Ultrasonido Mamario
El ultrasonido mamario se utiliza principalmente como un complemento a la mamografía o como una herramienta de diagnóstico primaria en ciertas situaciones. Está indicado en los siguientes casos:
- Evaluación de quistes mamarios: El ultrasonido es eficaz para distinguir entre quistes llenos de líquido y masas sólidas, lo que puede ayudar a determinar si una masa es benigna o sospechosa.
- Mujeres con mamas densas: Las mamografías pueden ser menos efectivas en mujeres con mamas densas, ya que el tejido mamario denso puede enmascarar anomalías. En estos casos, el ultrasonido es útil para identificar problemas que no se detectan fácilmente con radiografía.
- Seguimiento de anomalías previamente detectadas: En mujeres que ya han tenido una mamografía que muestra un área de preocupación, el ultrasonido puede ayudar a obtener más información sobre la naturaleza de esa anomalía.
Resonancia Magnética de Mama
La resonancia magnética de mama está indicada principalmente en situaciones donde el ultrasonido y la mamografía no ofrecen información suficiente, o cuando se necesita una evaluación más detallada. Las principales indicaciones son:
- Evaluación de cáncer de mama: La RM es particularmente útil en la evaluación de mujeres con un alto riesgo genético de cáncer de mama, como aquellas con antecedentes familiares significativos o mutaciones en los genes BRCA1 y BRCA2.
- Mujeres con mamas densas: Al igual que el ultrasonido, la resonancia magnética es una herramienta importante para detectar cáncer en mujeres con mamas densas. Sin embargo, la RM ofrece imágenes de mayor resolución y puede detectar tumores más pequeños.
- Evaluación de la extensión de la enfermedad: En mujeres diagnosticadas con cáncer de mama, la resonancia magnética ayuda a determinar la extensión del cáncer y si se ha diseminado a otras áreas de la mama o los ganglios linfáticos.
Costos y Disponibilidad
Una de las diferencias más notables entre el ultrasonido mamario y la resonancia magnética es el costo y la disponibilidad de ambos procedimientos.
Ultrasonido Mamario
El ultrasonido mamario es un examen relativamente económico y accesible. Dado que no requiere tecnología avanzada como la resonancia magnética, los costos asociados con el ultrasonido son generalmente menores. Además, se encuentra disponible en la mayoría de los centros de diagnóstico y clínicas de salud, lo que lo convierte en una opción rápida y fácil para las pacientes. Es posible que, en algunas regiones, los costos del ultrasonido sean cubiertos por los seguros de salud, especialmente si se trata de un examen complementario tras una mamografía.
Resonancia Magnética de Mama
La resonancia magnética de mama, por otro lado, es significativamente más cara que el ultrasonido. Este procedimiento requiere equipos especializados, personal capacitado y, en algunos casos, el uso de medios de contraste intravenosos. Además, la resonancia magnética no está disponible en todos los centros de salud, ya que se trata de un equipo costoso y de alta especialización. Debido a su mayor costo y complejidad, la resonancia magnética de mama suele ser recomendada en casos específicos y no se utiliza rutinariamente para todas las mujeres.
¿Cómo se Complementan en Casos Complejos?
En algunos casos, el ultrasonido mamario y la resonancia magnética de mama se utilizan de manera complementaria para obtener una evaluación más completa y precisa. Esto es especialmente útil en mujeres con mamas densas o en aquellas que tienen un alto riesgo de cáncer de mama.
Por ejemplo, si una mamografía no muestra anomalías claras debido a la densidad del tejido mamario, el ultrasonido puede proporcionar más información y ayudar a diferenciar entre una masa sólida o un quiste. En situaciones en las que el ultrasonido también genera dudas o no ofrece suficiente resolución, la resonancia magnética puede ser útil para obtener imágenes más detalladas y detectar tumores más pequeños.
Además, en mujeres que ya han sido diagnosticadas con cáncer de mama, el ultrasonido y la resonancia magnética pueden combinarse para evaluar el tamaño y la extensión del tumor, lo que es crucial para planificar el tratamiento adecuado. La resonancia magnética, por ejemplo, es más eficaz para evaluar la extensión de la enfermedad en el tejido mamario y los ganglios linfáticos, mientras que el ultrasonido puede ser útil para guiar biopsias o aspiraciones de quistes.
Análisis Final
El ultrasonido mamario y la resonancia magnética de mama son dos herramientas valiosas en el diagnóstico y evaluación de enfermedades mamarias, cada una con sus propias ventajas y limitaciones. Mientras que el ultrasonido es un procedimiento económico, accesible y útil para examinar quistes y masas en mujeres con mamas densas, la resonancia magnética ofrece imágenes de alta resolución y es particularmente útil para evaluar el cáncer de mama en mujeres de alto riesgo o con mamas densas. Aunque ambos procedimientos se pueden utilizar de manera independiente, en casos complejos, su combinación ofrece una evaluación más completa y precisa, lo que puede ser fundamental en la detección temprana y el tratamiento efectivo del cáncer de mama y otras afecciones mamarias.
-
¿Cuántas vidas salva la mastografía al año?
La mastografía es una herramienta fundamental en la detección temprana del cáncer de mama y ha demostrado ser eficaz en la reducción de la mortalidad asociada a esta enfermedad. Numerosos estudios han evidenciado que la realización periódica de este estudio permite identificar lesiones en etapas iniciales, cuando el tratamiento es más efectivo y las probabilidades de recuperación son significativamente mayores. La implementación de programas de detección temprana ha salvado miles de vidas a nivel mundial.
Impacto de la mastografía en la reducción de la mortalidad por cáncer de mama
 Diversas investigaciones han determinado que la mastografía reduce la mortalidad por cáncer de mama entre un 20% y un 40% en mujeres de 50 a 69 años. En países con programas organizados de detección temprana, se ha observado una disminución considerable en la tasa de muertes por esta enfermedad. Se estima que cada año, miles de mujeres sobreviven gracias a la detección oportuna mediante este estudio de imagen.
Diversas investigaciones han determinado que la mastografía reduce la mortalidad por cáncer de mama entre un 20% y un 40% en mujeres de 50 a 69 años. En países con programas organizados de detección temprana, se ha observado una disminución considerable en la tasa de muertes por esta enfermedad. Se estima que cada año, miles de mujeres sobreviven gracias a la detección oportuna mediante este estudio de imagen.Beneficios de la detección temprana mediante mastografía
El diagnóstico precoz del cáncer de mama a través de la mastografía permite abordar la enfermedad en sus primeras fases, cuando el tratamiento es menos agresivo y más efectivo. Entre los principales beneficios se encuentran:
- Mayor posibilidad de realizar cirugías conservadoras en lugar de mastectomías radicales.
- Reducción de la necesidad de tratamientos intensivos como la quimioterapia.
- Mayor tasa de supervivencia a cinco años en mujeres diagnosticadas en etapas iniciales.
- Disminución del impacto emocional y físico asociado con el cáncer avanzado.
Factores que influyen en la eficacia de la mastografía
La efectividad de la mastografía depende de diversos factores, entre ellos:
- Edad de la paciente: La mastografía es más efectiva en mujeres mayores de 40 años, especialmente entre los 50 y 69 años.
- Calidad del equipo y tecnología utilizada: La mamografía digital ofrece imágenes más precisas y permite detectar lesiones con mayor claridad.
- Frecuencia del estudio: Seguir las recomendaciones médicas sobre la periodicidad del examen aumenta la probabilidad de detectar cambios en el tejido mamario a tiempo.
- Capacitación del personal médico: La interpretación de los resultados por especialistas con experiencia en radiología mamaria es crucial para minimizar falsos positivos o negativos.
Importancia de la mastografía como estrategia de prevención
Las campañas de concientización sobre el cáncer de mama han enfatizado la importancia de la mastografía en la prevención y detección temprana. La adherencia a los programas de detección permite salvar miles de vidas al año, reduciendo el impacto de esta enfermedad en la población femenina.
La salud mamaria debe ser una prioridad en la vida de toda mujer. Acudir a chequeos médicos periódicos y realizarse una mastografía según las indicaciones del especialista son medidas esenciales para la detección oportuna del cáncer de mama. Agenda tu estudio en un centro especializado y consulta con tu médico cualquier duda sobre tu bienestar.
-
¿Es necesario estar en ayunas para un examen general de orina?
SRC:SelfWritten
 El examen general de orina (EGO) es una de las pruebas diagnósticas más comunes y útiles en medicina. Este análisis permite evaluar el estado de la salud del sistema urinario y detectar diversas enfermedades de manera temprana. Uno de los aspectos que genera dudas entre los pacientes es si es necesario estar en ayunas para realizarse este examen.
El examen general de orina (EGO) es una de las pruebas diagnósticas más comunes y útiles en medicina. Este análisis permite evaluar el estado de la salud del sistema urinario y detectar diversas enfermedades de manera temprana. Uno de los aspectos que genera dudas entre los pacientes es si es necesario estar en ayunas para realizarse este examen.Recomendaciones generales para el examen general de orina
A diferencia de otros análisis de laboratorio, como los exámenes de sangre o de glucosa, el examen general de orina no requiere que el paciente esté en ayunas. En este análisis, el objetivo es examinar diversos componentes de la orina, como el color, la cantidad, la presencia de proteínas, glucosa, células, bacterias y otros elementos que puedan indicar alguna alteración en la salud del tracto urinario o en la función renal.
Sin embargo, aunque no se requiere ayuno, es importante seguir ciertas recomendaciones para asegurar que la muestra de orina sea lo más representativa y libre de contaminantes posible.
Preparación antes del examen general de orina
Aunque no es necesario ayunar, sí es crucial que el paciente realice una adecuada recolección de la muestra de orina. Para obtener resultados precisos, la muestra debe ser recolectada en condiciones higiénicas. Es recomendable que la persona se limpie la zona genital antes de la recolección, evitando productos con fragancias o irritantes que puedan alterar los resultados.
Además, es preferible que la muestra de orina sea tomada en la mañana, ya que la orina en este momento del día está más concentrada, lo que facilita la detección de cualquier anomalía.
¿Qué se evalúa en un examen general de orina?
El examen general de orina evalúa varios parámetros de la orina. Entre los aspectos físicos, se observa el color y la transparencia, ya que cambios en estos pueden indicar problemas en el sistema urinario. El análisis químico de la orina busca la presencia de glucosa, proteínas, sangre, leucocitos y otras sustancias que no deberían estar presentes en cantidades elevadas.
Finalmente, el análisis microscópico permite identificar células, cristales o microorganismos como bacterias, que pueden señalar infecciones o problemas renales.
Casos en los que es relevante estar en ayunas
Aunque el examen general de orina no requiere estar en ayunas, algunas situaciones pueden requerir otras pruebas complementarias que sí lo exijan. Por ejemplo, en caso de realizarse un análisis de sangre junto con el EGO, es posible que se solicite ayuno para obtener resultados más exactos, especialmente si se va a medir el nivel de glucosa o colesterol.
Importancia de realizarse un examen general de orina
El examen general de orina es una herramienta diagnóstica clave para la detección temprana de enfermedades del tracto urinario, los riñones y otros trastornos metabólicos. Realizarse este examen de manera periódica permite a los médicos identificar alteraciones en la salud que pueden ser tratadas de forma eficaz si se detectan a tiempo.
Recuerda que mantener un control regular de tu salud es esencial para prevenir enfermedades. No dudes en acudir a un laboratorio clínico para realizarte un examen general de orina y otros estudios que te ayuden a cuidar tu bienestar.
-
El Rol del Ultrasonido Mamario en la Salud Preventiva
SRC:SelfWritten
El ultrasonido mamario es una herramienta diagnóstica no invasiva que juega un papel clave en la prevención y detección temprana de enfermedades mamarias. Esta técnica utiliza ondas sonoras para generar imágenes detalladas de los tejidos internos de la mama, permitiendo identificar anomalías que podrían ser indicativas de condiciones como el cáncer de mama o enfermedades benignas. Además de su uso en el diagnóstico de lesiones mamarias, el ultrasonido mamario también es crucial en la evaluación preventiva de la salud mamaria, ya que permite monitorear cambios en el tejido mamario a lo largo del tiempo. A continuación, exploraremos la importancia de este examen, las recomendaciones sobre su frecuencia, y cómo puede ayudar a mantener una buena salud mamaria.Importancia del Ultrasonido Mamario en la Prevención
 El ultrasonido mamario es un método de imagen fundamental en la prevención, ya que permite detectar anomalías en las mamas que podrían no ser palpables durante un examen físico. En muchas ocasiones, el cáncer de mama puede desarrollarse sin que la persona note ningún síntoma visible o físico. Por lo tanto, la detección temprana mediante ultrasonido permite identificar cambios en el tejido mamario, incluso en etapas iniciales cuando el tratamiento es más efectivo.
El ultrasonido mamario es un método de imagen fundamental en la prevención, ya que permite detectar anomalías en las mamas que podrían no ser palpables durante un examen físico. En muchas ocasiones, el cáncer de mama puede desarrollarse sin que la persona note ningún síntoma visible o físico. Por lo tanto, la detección temprana mediante ultrasonido permite identificar cambios en el tejido mamario, incluso en etapas iniciales cuando el tratamiento es más efectivo.Este tipo de ultrasonido es especialmente útil en mujeres con tejido mamario denso, que puede dificultar la detección de masas o tumores mediante mamografías tradicionales. A través del ultrasonido, los radiólogos pueden visualizar las estructuras internas de las mamas con mayor claridad, lo que mejora la precisión del diagnóstico y reduce el riesgo de falsos negativos. Además, el ultrasonido mamario no involucra radiación, lo que lo convierte en una opción segura para mujeres jóvenes o para aquellas que requieren exámenes regulares de seguimiento.
Recomendaciones de Frecuencia en el Uso del Ultrasonido Mamario
Las recomendaciones sobre la frecuencia del ultrasonido mamario dependen de varios factores, como la edad de la paciente, antecedentes familiares de cáncer de mama, y otros factores de riesgo. Aunque el ultrasonido mamario no reemplaza a la mamografía, es un complemento valioso para las mujeres que tienen un riesgo elevado de desarrollar cáncer de mama.
Mujeres Jóvenes y Aquellas con Tejido Mamario Denso
El ultrasonido mamario es especialmente recomendable para mujeres menores de 40 años que tienen tejido mamario denso, ya que en estos casos, la mamografía puede no ser suficiente para detectar todas las anomalías. La densidad mamaria alta puede dificultar la visualización de masas en la mamografía, pero el ultrasonido puede ofrecer una imagen más clara y detallada de los tejidos. En estas mujeres, se recomienda realizar el ultrasonido mamario una vez al año, aunque algunos especialistas pueden recomendar una frecuencia mayor dependiendo de la evaluación clínica.
Mujeres Mayores de 40 Años
A partir de los 40 años, las mujeres deben someterse a mamografías de forma rutinaria, generalmente una vez al año, para detectar signos tempranos de cáncer de mama. Sin embargo, para aquellas con factores de riesgo adicionales, como antecedentes familiares de cáncer o cambios en los senos, se puede recomendar un ultrasonido mamario complementario. En estas mujeres, el ultrasonido se utiliza para evaluar con más precisión cualquier área sospechosa detectada en la mamografía.
Mujeres con Antecedentes de Cáncer de Mama
Las mujeres que han tenido cáncer de mama en el pasado deben someterse a un seguimiento regular con ultrasonido mamario. El ultrasonido puede ayudar a monitorear posibles recurrencias o nuevos desarrollos de cáncer en la mama contralateral. Para estas pacientes, las recomendaciones varían, pero suelen ser más frecuentes, a menudo cada seis meses o según lo determine el oncólogo.
La Importancia de Monitorear Cambios en el Tejido Mamario
Uno de los aspectos más cruciales de la prevención en salud mamaria es el monitoreo constante de cualquier cambio en el tejido mamario. Los cambios pueden ocurrir debido a factores hormonales, como el embarazo, la lactancia o la menopausia, o pueden ser indicativos de condiciones patológicas. Es fundamental que las mujeres estén atentas a cualquier signo inusual, como bultos, dolor o cambios en la forma de la mama, y se sometan a ultrasonidos mamarios regulares para descartar problemas de salud.
Identificación de Anomalías Tempranas
El ultrasonido mamario permite la visualización de tumores, quistes, fibroadenomas y otras anomalías que podrían pasar desapercibidas durante un examen físico. Aunque los quistes mamarios son comunes y generalmente benignos, el ultrasonido puede diferenciar entre quistes simples y complejos, estos últimos que requieren más investigación. Las masas sólidas detectadas en el ultrasonido deben ser evaluadas a fondo para determinar si son benignas o si requieren una biopsia para confirmar su naturaleza.
En el caso del cáncer de mama, el ultrasonido puede identificar áreas con características sospechosas, como bordes irregulares, lo que indica la posibilidad de que el tumor sea maligno. La identificación temprana de estas características permite que se tomen medidas preventivas de inmediato, lo que aumenta las probabilidades de éxito en el tratamiento.
Evaluación de Cambios en el Tejido Mamario a lo Largo del Tiempo
Uno de los beneficios clave del ultrasonido mamario es su capacidad para realizar un seguimiento de los cambios en el tejido mamario con el tiempo. Esto es especialmente útil para las mujeres que presentan antecedentes de condiciones benignas, como fibroadenomas o mastopatía, ya que permite monitorear la estabilidad de estas lesiones. Si una masa benigna comienza a mostrar signos de crecimiento o cambios en su apariencia, el ultrasonido mamario puede ser útil para evaluar estos cambios y determinar si es necesario realizar otros estudios o un tratamiento adicional.
Ultrasonido Mamario y Otros Exámenes de Salud Mamaria
Aunque el ultrasonido mamario es un excelente complemento para la mamografía, no reemplaza otros exámenes de salud mamaria importantes. Las mamografías siguen siendo la herramienta de referencia para la detección del cáncer de mama en mujeres mayores de 40 años, ya que pueden detectar tumores más pequeños y menos accesibles mediante el ultrasonido. Sin embargo, la combinación de ambos métodos aumenta significativamente la precisión del diagnóstico y reduce la probabilidad de pasar por alto una anomalía importante.
Es fundamental que las mujeres se sometan a un examen clínico de las mamas realizado por un médico, así como a mamografías periódicas según su edad y factores de riesgo. En algunos casos, se recomienda el ultrasonido mamario como parte del protocolo de evaluación para obtener imágenes adicionales y confirmar los hallazgos.
Análisis Final
El ultrasonido mamario se ha consolidado como una herramienta diagnóstica fundamental para la prevención de enfermedades mamarias. Su capacidad para detectar y monitorear cambios en el tejido mamario lo convierte en una opción esencial para la salud preventiva, especialmente en mujeres con tejido mamario denso o con antecedentes de cáncer de mama. El seguimiento regular mediante ultrasonido ayuda a identificar anomalías en etapas tempranas, lo que facilita una intervención oportuna y aumenta las posibilidades de éxito en el tratamiento. La combinación de ultrasonido con otros métodos de diagnóstico, como la mamografía y el examen clínico, proporciona una estrategia integral para la prevención y detección temprana de enfermedades mamarias. Con la recomendación adecuada de frecuencia según el perfil de cada paciente, el ultrasonido mamario juega un papel crucial en el cuidado de la salud mamaria a lo largo de la vida de la mujer.
-
El Rol del Electrocardiograma en la Cardiología
SRC:SelfWritten
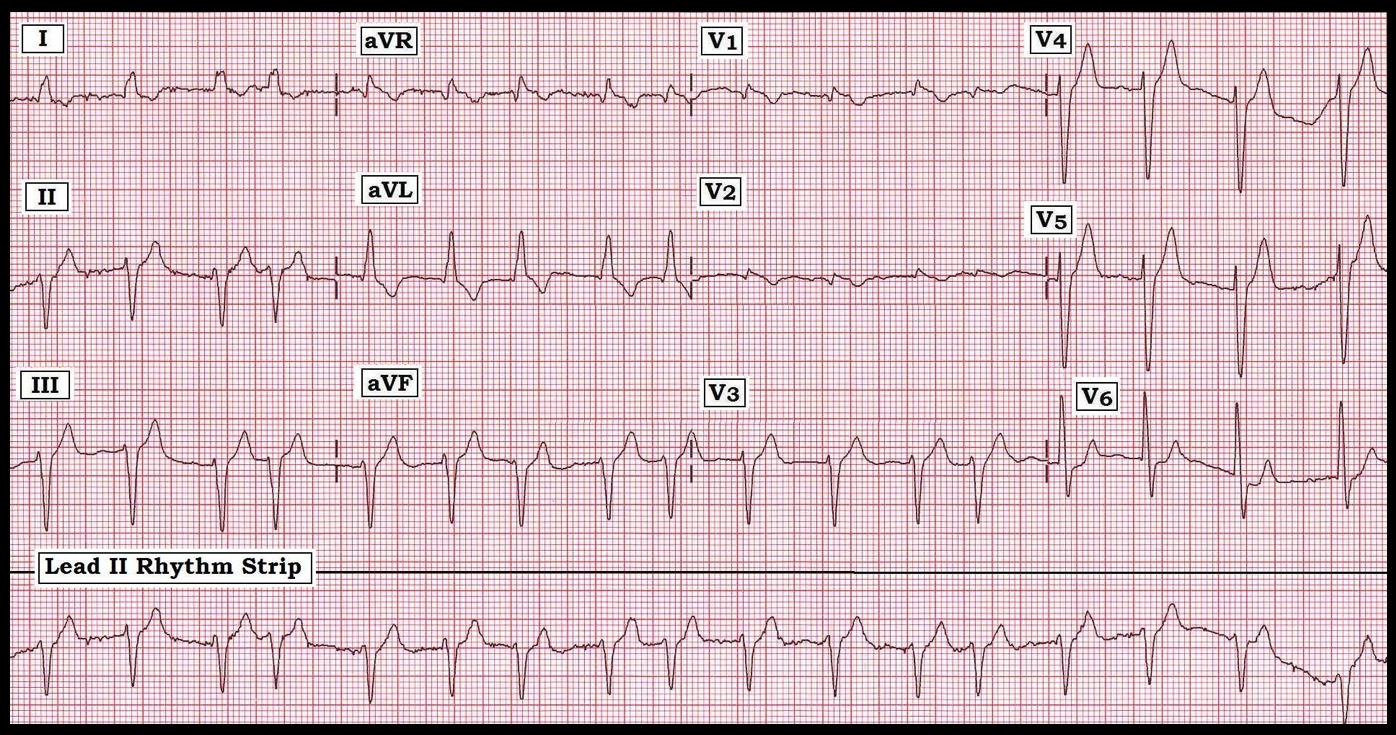 El electrocardiograma es una herramienta esencial en la cardiología, permitiendo la evaluación de la actividad eléctrica del corazón y ofreciendo información clave sobre la salud cardiovascular. Este examen, de carácter no invasivo, se utiliza en una amplia variedad de contextos clínicos, desde la detección de arritmias hasta el monitoreo de pacientes con enfermedades crónicas. Su capacidad para proporcionar datos en tiempo real lo convierte en un elemento indispensable en el diagnóstico y manejo de patologías cardiacas.
El electrocardiograma es una herramienta esencial en la cardiología, permitiendo la evaluación de la actividad eléctrica del corazón y ofreciendo información clave sobre la salud cardiovascular. Este examen, de carácter no invasivo, se utiliza en una amplia variedad de contextos clínicos, desde la detección de arritmias hasta el monitoreo de pacientes con enfermedades crónicas. Su capacidad para proporcionar datos en tiempo real lo convierte en un elemento indispensable en el diagnóstico y manejo de patologías cardiacas.Introducción al Estudio Electrocardiográfico
El registro electrocardiográfico se basa en la captación de las corrientes eléctricas generadas durante cada ciclo cardiaco. Mediante la colocación de electrodos en posiciones estratégicas, se obtiene un trazado que refleja de forma precisa los eventos eléctricos del miocardio. Este estudio permite visualizar ondas y segmentos—como la onda P, el complejo QRS y la onda T—cuya interpretación es fundamental para comprender la función y la integridad del sistema de conducción cardiaco.
Importancia en la Evaluación Cardiológica
El electrocardiograma tiene un papel crucial en la valoración del estado cardiaco. Gracias a este examen, los profesionales pueden identificar de forma temprana anomalías que podrían pasar desapercibidas en una evaluación clínica convencional. La detección de alteraciones en la repolarización o la presencia de intervalos prolongados, por ejemplo, puede ser indicativa de isquemia o de un riesgo aumentado de arritmias. Además, la evaluación del trazado electrocardiográfico es vital en el seguimiento de pacientes que han sufrido infartos o que presentan patologías estructurales, permitiendo ajustar las estrategias terapéuticas en función de la evolución del paciente.
Procedimiento y Técnica del Registro ECG
La realización de un electrocardiograma se efectúa en un entorno controlado, donde se prepara al paciente mediante la limpieza de la piel para asegurar una adecuada adherencia de los electrodos. La disposición habitual en 12 derivaciones ofrece una perspectiva completa del comportamiento eléctrico del corazón, capturando señales en distintos planos. Durante el examen, el sistema digital registra las variaciones de potencial eléctrico en tiempo real, generando un trazado que es analizado posteriormente por el especialista.
La precisión del procedimiento depende de varios factores, como la correcta colocación de los electrodos, la calidad del equipo y el ambiente en el que se realiza el estudio. Estos elementos aseguran que el registro electrocardiográfico sea lo más fiel posible a la actividad natural del corazón, facilitando la identificación de cualquier alteración.
Interpretación y Análisis del Trazado
La correcta interpretación del electrocardiograma requiere un conocimiento profundo de la fisiología cardiaca y experiencia en el análisis de patrones eléctricos. Cada componente del trazado—la onda P, el complejo QRS y la onda T—ofrece información específica sobre las distintas fases del ciclo cardiaco. Por ejemplo, la morfología y duración del complejo QRS son fundamentales para detectar problemas en la conducción intraventricular, mientras que las variaciones en la onda T pueden indicar desequilibrios electrolíticos o isquemia.
El análisis minucioso de intervalos y segmentos, como el intervalo PR y el segmento ST, permite identificar bloqueos de conducción, arritmias y otros trastornos cardiacos. Además, la comparación de registros secuenciales posibilita evaluar la evolución del paciente a lo largo del tiempo y determinar la respuesta a tratamientos médicos, convirtiéndose en una herramienta clave para el seguimiento clínico.
Aplicaciones en la Práctica Clínica
El electrocardiograma se utiliza en múltiples escenarios dentro de la práctica clínica. En situaciones de emergencia, su aplicación es fundamental para el diagnóstico rápido de eventos agudos como el infarto de miocardio, permitiendo la activación inmediata de protocolos de intervención. Asimismo, en el control ambulatorio, este estudio es empleado para monitorear la estabilidad del ritmo cardiaco en pacientes con antecedentes de arritmias o disfunciones del sistema de conducción.
Además, el ECG es una prueba rutinaria en evaluaciones preoperatorias y en el seguimiento de terapias farmacológicas, ya que facilita la detección de cambios que podrían afectar la seguridad y eficacia de los tratamientos. Su uso extendido en programas de medicina preventiva permite identificar de manera temprana factores de riesgo, lo cual es esencial para implementar estrategias que reduzcan la incidencia de complicaciones cardiovasculares.
Avances Tecnológicos y Tendencias Futuras
El campo de la electrocardiografía ha experimentado notables avances tecnológicos en las últimas décadas. La digitalización del registro y el desarrollo de sistemas automatizados han mejorado significativamente la precisión y rapidez en la interpretación del electrocardiograma. Herramientas basadas en inteligencia artificial están emergiendo como apoyo en el análisis de trazados, detectando anomalías sutiles que pueden pasar desapercibidas a simple vista y ofreciendo una segunda opinión al especialista.
El desarrollo de dispositivos portátiles y la integración de tecnologías de telemedicina han ampliado el acceso a este examen, facilitando el monitoreo remoto de pacientes y permitiendo la recopilación de datos en entornos no convencionales. Estas innovaciones están transformando la práctica cardiológica, optimizando la atención y personalizando el seguimiento de los pacientes en función de sus necesidades individuales.
Impacto en el Manejo del Paciente
El electrocardiograma no solo es una herramienta diagnóstica, sino también un elemento central en el manejo integral del paciente cardiaco. La información obtenida a través del ECG permite a los profesionales diseñar estrategias terapéuticas basadas en datos objetivos y evaluar la efectividad de las intervenciones en tiempo real. La detección temprana de alteraciones en el trazado electrocardiográfico posibilita la implementación de medidas preventivas que pueden reducir significativamente el riesgo de eventos adversos.
La formación continua en la interpretación del electrocardiograma y la actualización en nuevas tecnologías son aspectos esenciales para garantizar que este examen siga siendo una herramienta confiable en el ámbito de la cardiología. La integración de sistemas avanzados y la colaboración multidisciplinaria entre especialistas refuerzan la capacidad de respuesta del equipo médico, mejorando el pronóstico y la calidad de vida de los pacientes.
El rol del electrocardiograma en la cardiología es indiscutible, ya que permite la detección temprana de alteraciones, el seguimiento de procesos crónicos y la toma de decisiones informadas en situaciones de urgencia. Su aplicación en diversas áreas del diagnóstico y tratamiento refuerza su importancia como herramienta esencial para la evaluación de la función cardiaca y el manejo efectivo de las enfermedades del corazón.
-
Costo de un Ultrasonido Hepatobiliar: Guía de Precios en 2025
SRC:SelfWritten
El ultrasonido hepatobiliar es una herramienta clave en el diagnóstico de diversas enfermedades que afectan al hígado, la vesícula biliar y los conductos biliares. Este procedimiento es ampliamente utilizado debido a su naturaleza no invasiva, accesibilidad y precisión. Sin embargo, el costo de esta prueba puede variar considerablemente dependiendo de factores como el lugar donde se realiza, la tecnología utilizada y el nivel de urgencia requerido. En este artículo, exploraremos los costos promedio, los elementos que influyen en el precio y las opciones económicas disponibles para quienes buscan realizarse un ultrasonido hepatobiliar en 2025.
Costos promedio de un ultrasonido hepatobiliar en 2025
El precio de un ultrasonido hepatobiliar puede oscilar ampliamente dependiendo del tipo de institución donde se realice. A continuación, se detallan los costos promedio según diferentes tipos de clínicas y laboratorios:
- Clínicas privadas
En centros médicos privados, los precios suelen ser más elevados debido a la calidad del servicio, la tecnología avanzada y la comodidad que ofrecen. En promedio, el costo de un ultrasonido hepatobiliar en una clínica privada varía entre $1,200 y $2,500 MXN. - Laboratorios especializados
Los laboratorios que se dedican exclusivamente a estudios diagnósticos suelen ofrecer precios competitivos, con costos que van desde $800 hasta $1,800 MXN. Estos centros se caracterizan por su enfoque en calidad y rapidez de entrega de resultados. - Hospitales públicos con servicios privados
Algunos hospitales públicos ofrecen servicios privados para quienes buscan realizarse estudios con mayor rapidez. En estos casos, el costo promedio puede estar entre $600 y $1,500 MXN. - Sistemas de salud pública
En instituciones como el IMSS, ISSSTE o los centros de salud estatales, el ultrasonido hepatobiliar puede ser gratuito o tener un costo simbólico, dependiendo del tipo de cobertura que tenga el paciente.
Factores que influyen en el costo del ultrasonido hepatobiliar
El precio de esta prueba puede variar debido a múltiples factores, los cuales detallamos a continuación:
Ubicación geográfica
En áreas urbanas como la Ciudad de México, Monterrey o Guadalajara, los costos tienden a ser más altos debido a la demanda y los costos operativos. Por el contrario, en regiones rurales o pequeñas ciudades, los precios suelen ser más accesibles.
Calidad del equipo
La tecnología utilizada en el ultrasonido es un factor determinante en el costo. Centros con equipos de última generación, que ofrecen imágenes de alta resolución y características avanzadas como el Doppler, tienden a cobrar tarifas más elevadas.
Nivel de urgencia
Cuando el ultrasonido se realiza como un procedimiento de urgencia, los costos pueden aumentar debido a la prioridad en la atención y la disponibilidad inmediata del equipo y del personal médico.
Experiencia del personal
Los centros que cuentan con especialistas altamente capacitados, como radiólogos certificados, pueden reflejar este nivel de experiencia en el precio del servicio.
Incluye interpretación de resultados
Algunos lugares ofrecen la interpretación de los resultados incluida en el costo del ultrasonido, mientras que otros pueden cobrar una tarifa adicional por este servicio.
Opciones económicas y gratuitas según el sistema de salud
Para quienes buscan alternativas más accesibles, el sistema de salud en México ofrece diversas opciones para realizarse un ultrasonido hepatobiliar:
- Instituciones públicas
En hospitales y clínicas del IMSS o ISSSTE, el ultrasonido hepatobiliar puede realizarse gratuitamente para los derechohabientes. Es importante contar con una referencia médica y estar al día con las contribuciones al sistema. - Centros de salud estatales
En estos centros, los costos suelen ser simbólicos, oscilando entre $50 y $200 MXN. Es una opción viable para pacientes sin acceso al IMSS o ISSSTE. - Programas sociales
Algunas organizaciones gubernamentales y ONGs ofrecen programas de salud gratuitos o de bajo costo, que incluyen estudios de imagen como el ultrasonido hepatobiliar. Estos programas suelen enfocarse en poblaciones vulnerables. - Facultades de medicina
Universidades con programas de medicina suelen contar con clínicas de enseñanza donde los estudiantes realizan procedimientos bajo la supervisión de médicos certificados. Los costos en estas instituciones son significativamente más bajos.
Análisis final
El costo de un ultrasonido hepatobiliar en 2025 depende de múltiples factores, desde la ubicación geográfica hasta el tipo de institución donde se realice. Si bien los centros privados ofrecen mayor comodidad y tecnología avanzada, los sistemas públicos y las opciones económicas permiten el acceso a este importante estudio a precios accesibles o sin costo.
Al tomar una decisión, es fundamental considerar la relación entre costo y beneficio, priorizando siempre la calidad del equipo y la experiencia del personal. Esto asegura no solo un diagnóstico preciso, sino también un mejor manejo de las condiciones que puedan afectar la salud del sistema hepatobiliar.
- Clínicas privadas
-
Preparación para una Tomografía: Todo lo que Necesitas Saber
SRC:SelfWritten
 La tomografía computarizada (TC) es una herramienta diagnóstica avanzada que permite obtener imágenes detalladas del cuerpo humano, proporcionando información clave para detectar diversas patologías. Aunque la tomografía es un procedimiento seguro y generalmente rápido, es fundamental que los pacientes se preparen adecuadamente para asegurar resultados precisos y minimizar cualquier inconveniente durante el examen. Este artículo proporcionará información esencial sobre la preparación para una tomografía computarizada, abordando aspectos como los alimentos y medicamentos a evitar, el uso de contraste y recomendaciones para pacientes con claustrofobia o ansiedad.
La tomografía computarizada (TC) es una herramienta diagnóstica avanzada que permite obtener imágenes detalladas del cuerpo humano, proporcionando información clave para detectar diversas patologías. Aunque la tomografía es un procedimiento seguro y generalmente rápido, es fundamental que los pacientes se preparen adecuadamente para asegurar resultados precisos y minimizar cualquier inconveniente durante el examen. Este artículo proporcionará información esencial sobre la preparación para una tomografía computarizada, abordando aspectos como los alimentos y medicamentos a evitar, el uso de contraste y recomendaciones para pacientes con claustrofobia o ansiedad.¿Qué alimentos o medicamentos evitar antes de una tomografía?
Alimentos y Bebidas
Una de las principales recomendaciones antes de someterse a una tomografía computarizada es seguir las instrucciones de ayuno que proporcionen los profesionales de la salud. Generalmente, se recomienda que los pacientes no coman ni beban nada al menos 4 a 6 horas antes del examen. Esto es particularmente importante si se va a utilizar contraste intravenoso, ya que el estómago vacío permite una mejor visualización de las áreas de interés y reduce el riesgo de efectos secundarios.
En caso de que se haya programado una tomografía abdominal o pélvica, es aún más relevante seguir las indicaciones de ayuno para evitar que los alimentos interfieran con las imágenes de los órganos internos. El consumo de líquidos claros, como agua o caldo, generalmente está permitido en este periodo de ayuno, pero siempre es crucial seguir las instrucciones específicas dadas por el médico o el personal del centro de diagnóstico.
Medicamentos a Evitar
En algunos casos, los pacientes deben ajustar la medicación antes de una tomografía computarizada. Si bien la mayoría de las personas puede continuar con su tratamiento habitual, algunas medicaciones deben suspenderse temporalmente, especialmente aquellas relacionadas con problemas renales o el control de la diabetes. Si se va a utilizar contraste intravenoso, ciertos medicamentos que afectan la función renal pueden aumentar el riesgo de complicaciones. Es importante informar al médico sobre cualquier medicamento que el paciente esté tomando, incluyendo suplementos y medicamentos de venta libre.
En caso de que se administre contraste oral, los pacientes deben discutir con su médico si se deben hacer ajustes en la medicación para evitar cualquier reacción adversa durante el procedimiento. El médico también puede recomendar la administración de medicamentos para reducir el riesgo de efectos secundarios, en especial si el paciente tiene antecedentes de alergias al contraste o problemas de salud preexistentes.
¿Cómo manejar el uso de contraste?
El contraste utilizado en las tomografías computarizadas es una sustancia que mejora la visibilidad de ciertos órganos y vasos sanguíneos en las imágenes. Hay dos tipos principales de contraste utilizados: el intravenoso y el oral. La preparación para cada tipo de contraste varía ligeramente, por lo que es esencial seguir las indicaciones del personal médico.
Contraste Intravenoso
El contraste intravenoso se administra directamente en una vena antes o durante el procedimiento. Ayuda a que los vasos sanguíneos y ciertos órganos se visualicen de manera más clara, lo que facilita el diagnóstico. Si el paciente es alérgico al yodo o ha tenido reacciones adversas a contrastes en el pasado, es importante informar al médico antes de la tomografía. En algunos casos, el personal médico puede optar por realizar una prueba previa para determinar si el paciente puede tolerar el contraste.
Además, es común que los pacientes experimenten una sensación temporal de calor, sabor metálico en la boca o una leve sensación de mareo después de la inyección del contraste. Estas sensaciones suelen desaparecer rápidamente y no representan un riesgo grave. Sin embargo, si el paciente experimenta síntomas más graves, como dificultad para respirar o hinchazón, debe informar al personal de inmediato.
Contraste Oral
En algunos exámenes, especialmente aquellos que se enfocan en el abdomen o el tracto gastrointestinal, se utiliza un contraste que el paciente debe ingerir antes del procedimiento. Este contraste ayuda a delinear los intestinos y otros órganos abdominales en las imágenes. El contraste oral generalmente se administra en forma de líquido o pastillas, y el paciente deberá beberlo en un periodo específico antes de la tomografía.
El sabor del contraste puede ser desagradable para algunas personas, pero es importante seguir las instrucciones del personal médico y asegurarse de ingerir la cantidad indicada para obtener resultados precisos. En algunos casos, los pacientes pueden experimentar leves molestias estomacales o náuseas debido al contraste oral, pero estos efectos son generalmente transitorios.
Recomendaciones para pacientes con claustrofobia o ansiedad
La tomografía computarizada es un procedimiento relativamente rápido, pero la sensación de estar dentro de una máquina cerrada puede generar ansiedad en algunos pacientes, especialmente aquellos con claustrofobia. Para minimizar el malestar y garantizar una experiencia tranquila, existen varias estrategias y recomendaciones.
Comunicación con el Personal Médico
Es crucial que los pacientes informen al personal médico si tienen antecedentes de claustrofobia o ansiedad. El personal puede ofrecer soluciones para hacer que el procedimiento sea más cómodo, como permitir que el paciente escuche música relajante o proporcionar un apoyo emocional adicional durante la exploración. En algunos casos, se pueden administrar sedantes suaves para ayudar a los pacientes a sentirse más relajados antes de la tomografía.
Uso de Técnicas de Relajación
Algunas personas encuentran útil practicar técnicas de relajación, como respiración profunda o visualización guiada, antes y durante la tomografía. Estas estrategias pueden ayudar a reducir el estrés y la ansiedad, lo que hace que la experiencia sea más tolerable. Asegurarse de mantener una comunicación constante con el personal médico también puede brindar una sensación de control durante el procedimiento.
Sedación
En casos donde la ansiedad o la claustrofobia son especialmente severas, el médico puede recomendar una sedación ligera. Esto implica la administración de un medicamento suave que ayuda a relajar al paciente durante el procedimiento. La sedación ligera permite que el paciente esté consciente pero tranquilo durante la tomografía, lo que facilita la realización de la prueba sin molestias significativas.
Consejos prácticos para una experiencia tranquila
Aparte de las recomendaciones anteriores, hay varios consejos prácticos que pueden ayudar a los pacientes a sentirse más cómodos antes, durante y después de la tomografía computarizada:
- Llegar temprano: Llegar con tiempo suficiente al centro de diagnóstico permite al paciente familiarizarse con el entorno y relajarse antes del examen.
- Ropa cómoda: Es recomendable usar ropa sin objetos metálicos, ya que el metal puede interferir con las imágenes. Optar por ropa cómoda y sin botones metálicos facilita el proceso.
- Consultar con el médico: No dudar en hacer preguntas sobre el procedimiento y expresar cualquier preocupación antes de la tomografía. Esto puede ayudar a reducir la incertidumbre y la ansiedad.
Análisis Final
La preparación adecuada para una tomografía computarizada es esencial para obtener resultados precisos y garantizar una experiencia sin complicaciones. Seguir las recomendaciones sobre ayuno, medicamentos y manejo del contraste, así como tomar en cuenta las necesidades de los pacientes con claustrofobia o ansiedad, es clave para facilitar el procedimiento. Con una adecuada preparación, los pacientes pueden abordar la tomografía computarizada con mayor confianza, minimizando el estrés y asegurando que el diagnóstico sea lo más preciso posible.
-
Colposcopia: Evaluación Ginecológica Integral
SRC:SelfWritten
 La colposcopia es un procedimiento fundamental en la práctica ginecológica, diseñado para examinar de manera detallada el cuello uterino, la vagina y la vulva. Este examen colposcópico es esencial para identificar lesiones precancerosas y otros cambios anómalos en la mucosa, lo cual permite una detección temprana de condiciones que podrían evolucionar hacia un cáncer cervical. La importancia de la colposcopia radica en su capacidad para complementar los hallazgos de exámenes citológicos, ofreciendo al clínico una herramienta visual y diagnóstica de gran precisión.
La colposcopia es un procedimiento fundamental en la práctica ginecológica, diseñado para examinar de manera detallada el cuello uterino, la vagina y la vulva. Este examen colposcópico es esencial para identificar lesiones precancerosas y otros cambios anómalos en la mucosa, lo cual permite una detección temprana de condiciones que podrían evolucionar hacia un cáncer cervical. La importancia de la colposcopia radica en su capacidad para complementar los hallazgos de exámenes citológicos, ofreciendo al clínico una herramienta visual y diagnóstica de gran precisión.Fundamentos y Objetivos del Examen Colposcópico
El examen colposcópico se fundamenta en la utilización de un colposcopio, un dispositivo óptico que amplifica la imagen del epitelio cervical, facilitando la identificación de alteraciones morfológicas. La evaluación colposcópica permite distinguir áreas de tejido sano de aquellas que presentan cambios sugestivos de displasia o neoplasia. Entre los objetivos principales del procedimiento se encuentran:
- Detección de lesiones anormales: La colposcopia ayuda a identificar áreas con patrones epiteliales alterados, tales como lesiones acetoblancas, que pueden corresponder a displasia cervical de bajo o alto grado.
- Orientación para biopsias: Cuando se identifican áreas sospechosas, el examen colposcópico guía la realización de biopsias dirigidas, asegurando la recolección de muestras representativas para un diagnóstico histopatológico preciso.
- Seguimiento de tratamientos: En pacientes con antecedentes de lesiones cervicales, la prueba colposcópica es utilizada para monitorear la evolución de la patología y evaluar la respuesta a intervenciones terapéuticas.
Estos fundamentos permiten que la colposcopia sea una herramienta diagnóstica indispensable en la evaluación de pacientes con resultados citológicos anormales o factores de riesgo para cáncer cervical.
Procedimiento y Técnica de Colposcopia
El procedimiento de colposcopia se realiza generalmente en el consultorio ginecológico y se caracteriza por ser seguro y mínimamente invasivo. La técnica comienza con la colocación de un espéculo para exponer el cuello uterino. A continuación, se aplica una solución de ácido acético al 3–5% sobre la superficie cervical; esta sustancia provoca la aparición de áreas blancas en el epitelio anormal, denominadas lesiones acetoblancas, que facilitan su identificación.
Posteriormente, se puede aplicar una solución de lugol, la cual tiñe de color marrón el epitelio sano, mientras que las áreas anómalas permanecen sin teñir o adquieren un tono pálido. La combinación de estas soluciones resalta las diferencias en la estructura celular, permitiendo al profesional identificar patrones de vascularización y cambios en la superficie del tejido.
Durante la evaluación colposcópica, se examinan características específicas como la morfología de las lesiones, la presencia de márgenes irregulares, la distribución de vasos sanguíneos anómalos y la respuesta del tejido a la aplicación de reactivos. En muchos casos, si se observan alteraciones significativas, se procede a la toma de biopsias, lo cual se realiza con instrumentos especializados que minimizan el trauma local.
Indicaciones Clínicas y Criterios de Selección
El examen colposcópico se indica en diversas situaciones clínicas, siendo uno de los procedimientos de elección ante resultados citológicos anormales detectados en el Papanicolaou. Entre las indicaciones clínicas se encuentran:
- Resultados anormales en citología cervical: La presencia de células atípicas o displásicas en el frotis cervical es una de las razones más comunes para realizar una evaluación colposcópica.
- Infección persistente por virus del papiloma humano (VPH): Pacientes con infección por VPH de alto riesgo requieren un seguimiento riguroso mediante exámenes colposcópicos para descartar la progresión a lesiones precancerosas.
- Sangrado postcoital o intermenstrual: Estos síntomas pueden ser indicativos de procesos inflamatorios o neoplásicos, lo que justifica la realización del procedimiento.
- Lesiones visibles en el examen clínico: La presencia de anomalías en la visualización directa del cuello uterino o en la exploración física puede derivar en la necesidad de una prueba colposcópica para confirmar hallazgos sospechosos.
La selección adecuada de los pacientes para este procedimiento se basa en un análisis clínico integral, considerando tanto los factores de riesgo individuales como los hallazgos previos en exámenes de rutina.
Interpretación y Evaluación de Resultados Colposcópicos
La interpretación de los hallazgos en la colposcopia requiere de una experiencia especializada, ya que la evaluación colposcópica se basa en la identificación de patrones específicos en el tejido cervical. Entre los hallazgos más relevantes se incluyen:
- Lesiones acetoblancas: La aparición de áreas blancas tras la aplicación de ácido acético es un indicador de alteraciones en la estructura celular. La extensión, densidad y bordes de estas áreas proporcionan información sobre la posible gravedad de la lesión.
- Patrones vasculares anómalos: La presencia de vasos en mosaico, puntados o en anillos puede ser un signo de neoplasia. La vascularización irregular sugiere un aumento en la actividad angiogénica, característica de lesiones de mayor grado.
- Cambios en el epitelio: Las alteraciones en la coloración y el patrón del tejido, observadas tras la aplicación de lugol, permiten diferenciar entre áreas de tejido sano y zonas que requieren mayor investigación.
El examen colposcópico, al identificar estas características, orienta la necesidad de realizar biopsias dirigidas. La toma de muestras permite la correlación de los hallazgos visuales con el análisis histopatológico, lo que constituye el estándar para el diagnóstico definitivo de lesiones cervicales.
Limitaciones y Consideraciones del Procedimiento
A pesar de sus ventajas, la colposcopia presenta algunas limitaciones. La calidad de la evaluación colposcópica depende en gran medida de la experiencia del profesional y de la calidad del equipo utilizado. Entre las consideraciones más importantes se encuentran:
- Dependencia del operador: La interpretación de las imágenes y la identificación de patrones anómalos pueden variar significativamente entre profesionales, lo que implica la necesidad de una capacitación especializada y una práctica continua.
- Posibilidad de falsos negativos: En algunos casos, lesiones pequeñas o de localización atípica pueden pasar desapercibidas, lo que podría retrasar el diagnóstico de condiciones precancerosas.
- Incomodidad para la paciente: Aunque el procedimiento es mínimamente invasivo, algunas pacientes pueden experimentar molestias o ansiedad durante la realización del examen.
- Limitaciones técnicas: Factores como la calidad de la iluminación, la resolución del colposcopio y la correcta aplicación de los reactivos pueden influir en la precisión del diagnóstico.
Estas limitaciones resaltan la importancia de complementar la colposcopia con otras pruebas diagnósticas y de mantener un estricto control de calidad en los centros de atención.
Avances Tecnológicos en el Campo Colposcópico
La evolución tecnológica ha permitido importantes mejoras en el ámbito de la colposcopia. En la actualidad, la incorporación de sistemas digitales y el uso de software especializado han optimizado el procedimiento, permitiendo una evaluación más precisa y objetiva. Algunas innovaciones relevantes incluyen:
- Colposcopia digital: La utilización de dispositivos digitales ha mejorado la resolución de las imágenes y facilitado la captura y almacenamiento de las mismas, lo que permite un seguimiento más detallado de los cambios en el tejido cervical a lo largo del tiempo.
- Inteligencia artificial y algoritmos de análisis: La integración de sistemas de inteligencia artificial en la interpretación colposcópica está emergiendo como una herramienta prometedora para detectar patrones sutiles que pueden ser difíciles de identificar a simple vista. Estos algoritmos pueden asistir al profesional en la toma de decisiones y en la clasificación de las lesiones.
- Mejora en la visualización de la vascularización: Nuevas técnicas de imagen permiten una mejor observación de los patrones vasculares, lo que contribuye a una evaluación más precisa de las lesiones sospechosas y a una orientación más adecuada para la toma de biopsias.
Estos avances tecnológicos no solo han elevado la calidad del examen colposcópico, sino que también han contribuido a la estandarización del procedimiento, reduciendo la variabilidad interobservador y mejorando la seguridad diagnóstica.
Importancia en el Seguimiento y Manejo de Lesiones Cervicales
La colposcopia juega un papel crucial en el manejo de pacientes con lesiones cervicales. Una vez identificada una anomalía, la evaluación colposcópica permite determinar la extensión y severidad del proceso patológico, orientando el tratamiento y el seguimiento adecuado. Entre las aplicaciones clínicas más importantes se encuentran:
- Monitoreo de lesiones de bajo grado: En casos donde se detectan alteraciones leves, el seguimiento mediante exámenes colposcópicos periódicos es fundamental para evaluar la evolución de la lesión y determinar si es necesario intervenir de manera más agresiva.
- Guía para intervenciones terapéuticas: La identificación precisa de las áreas afectadas permite que las biopsias y, en casos indicados, los procedimientos terapéuticos sean realizados de manera dirigida, minimizando el daño en el tejido sano y maximizando la efectividad del tratamiento.
- Evaluación post-tratamiento: Después de intervenciones terapéuticas, la colposcopia es utilizada para confirmar la resolución de la lesión y detectar posibles recidivas, lo que es fundamental para garantizar un manejo clínico óptimo a largo plazo.
La capacidad de la colposcopia para proporcionar información detallada sobre la morfología y la extensión de las lesiones hace que este examen sea una herramienta indispensable en el seguimiento de la salud cervical, permitiendo una intervención oportuna y precisa.
Relevancia en la Prevención del Cáncer Cervical
El uso de la colposcopia es esencial en los programas de prevención del cáncer cervical. Al integrarse con las pruebas citológicas y la detección del VPH, el examen colposcópico contribuye a la identificación temprana de lesiones precancerosas. La implementación de protocolos de cribado basados en la colposcopia ha demostrado ser efectiva para reducir la incidencia y mortalidad asociadas a esta patología. La detección temprana, combinada con intervenciones terapéuticas adecuadas, permite interrumpir la progresión hacia formas invasivas del cáncer cervical.
La labor de prevención se ve reforzada por la capacidad de la colposcopia para guiar de manera precisa la toma de biopsias, asegurando que las áreas sospechosas sean evaluadas mediante análisis histopatológico. Este enfoque integral en el cribado y diagnóstico fortalece las estrategias de salud pública destinadas a combatir una de las principales causas de morbilidad y mortalidad en el ámbito ginecológico.
Implicaciones Clínicas y Perspectivas Futuras
El impacto de la colposcopia en la práctica clínica es amplio y abarca desde el diagnóstico temprano hasta el manejo terapéutico de lesiones cervicales. La integración de la evaluación colposcópica en los protocolos de cribado ha permitido mejorar la precisión diagnóstica y optimizar los recursos del sistema de salud. Las perspectivas futuras apuntan hacia una mayor integración de herramientas digitales y sistemas de inteligencia artificial, que potenciarán la capacidad del examen colposcópico para detectar alteraciones sutiles y para estandarizar la interpretación de los hallazgos.
Además, la investigación en nuevas técnicas de imagen y en la optimización de los reactivos utilizados durante el procedimiento promete ampliar el espectro de aplicaciones de la colposcopia. Estos avances tecnológicos se proyectan a mejorar no solo la precisión diagnóstica, sino también la experiencia del paciente durante el examen, al reducir la incomodidad y al agilizar el proceso de evaluación.
La evolución del procedimiento colposcópico ha generado un impacto positivo en la prevención y el manejo del cáncer cervical, consolidándose como una herramienta diagnóstica indispensable en el ámbito ginecológico. La capacitación continua de los profesionales y la inversión en tecnología de punta son elementos claves para mantener y mejorar la calidad de la evaluación colposcópica en el futuro.
La consolidación de la colposcopia como herramienta diagnóstica integral ha permitido transformar el abordaje de las patologías cervicales, favoreciendo la detección temprana y la intervención oportuna. La coordinación entre especialistas, la implementación de protocolos estandarizados y la continua actualización en las técnicas de imagen aseguran que el examen colposcópico siga siendo una pieza clave en la prevención del cáncer cervical y en el manejo de alteraciones del epitelio ginecológico.
El uso sistemático y la integración de la colposcopia en la práctica clínica diaria representan un avance significativo en la atención médica, permitiendo una evaluación detallada y una toma de decisiones informada basada en datos objetivos. La relevancia de este procedimiento se extiende más allá del diagnóstico, ya que su aplicación en el seguimiento terapéutico y en la vigilancia de pacientes con factores de riesgo fortalece el enfoque preventivo de la medicina ginecológica.
En definitiva, la colposcopia se configura como una técnica diagnóstica de alta precisión, cuyo valor clínico se evidencia en la detección y manejo de lesiones cervicales. La combinación de tecnología avanzada, experiencia clínica y protocolos rigurosos garantiza que este examen colposcópico continúe desempeñando un papel central en la salud ginecológica, promoviendo una atención médica integral y de calidad para las pacientes.
-
¿Cómo influyen las infecciones recientes en el resultado de la prueba de VIH?
SRC:SelfWritten
Las infecciones recientes pueden influir significativamente en los resultados de la prueba de VIH, especialmente si se realizan poco después de una posible exposición al virus. Comprender cómo afectan las infecciones a los resultados es fundamental para obtener una interpretación precisa y evitar diagnósticos erróneos. A continuación, se detallan las razones por las que las infecciones recientes pueden alterar el resultado de una prueba de VIH.El período ventana y su relación con las infecciones
El término “período ventana” hace referencia al tiempo que transcurre entre la exposición al VIH y el momento en que el virus puede ser detectado por las pruebas disponibles. Durante este período, que generalmente varía de 2 a 12 semanas, el sistema inmunológico aún no ha producido suficientes anticuerpos contra el VIH, lo que puede dar lugar a un falso negativo en las pruebas. Las infecciones recientes, especialmente aquellas que afectan el sistema inmunológico, pueden extender o modificar este período de ventana.
Cuando una persona está luchando contra una infección reciente, ya sea viral o bacteriana, el sistema inmunológico está activado en un estado de alerta, lo que puede interferir con la producción de anticuerpos específicos para el VIH. Esto puede dificultar la capacidad del cuerpo para generar respuestas inmunológicas rápidas y precisas, lo que en algunos casos retrasa la detección del virus.
Infecciones virales y su impacto en la prueba de VIH
Las infecciones virales recientes, como la gripe o resfriados comunes, pueden desencadenar una respuesta inmunitaria en el cuerpo que afecta a las pruebas de VIH. Estas infecciones generan una mayor producción de anticuerpos, pero estos anticuerpos no están dirigidos al VIH. Esto puede interferir con las pruebas de anticuerpos, como la prueba ELISA, que detecta la presencia de estos anticuerpos específicos. En consecuencia, el sistema inmunológico podría no responder adecuadamente al VIH, afectando la exactitud del resultado.
El efecto de las infecciones bacterianas en los resultados
Las infecciones bacterianas recientes también pueden influir en los resultados de la prueba de VIH. Estas infecciones pueden causar una respuesta inmunitaria generalizada en el cuerpo, afectando la capacidad del sistema inmune para identificar y responder de manera efectiva al VIH. En algunos casos, las infecciones bacterianas pueden generar un aumento de la carga viral en el cuerpo, lo que podría alterar el resultado de las pruebas, especialmente si se realiza una prueba molecular o de carga viral.
La importancia de esperar el tiempo adecuado
Es fundamental esperar el tiempo recomendado después de una posible exposición al VIH para realizarse una prueba. Si se ha tenido una infección reciente o si se encuentra en el proceso de recuperación de una enfermedad, es recomendable esperar un período adicional para asegurarse de que el resultado de la prueba de VIH sea preciso. Los profesionales de la salud generalmente sugieren esperar al menos 3 meses después de una posible exposición para obtener resultados definitivos, ya que este es el tiempo suficiente para que el sistema inmunológico genere una respuesta adecuada al VIH.
La necesidad de realizarse pruebas de VIH regularmente
Aunque las infecciones recientes pueden afectar los resultados de una prueba de VIH, es fundamental hacerse la prueba si se cree haber estado expuesto al virus. La detección temprana del VIH es esencial para iniciar un tratamiento adecuado y prevenir la transmisión del virus. Si has tenido una infección reciente o crees haber estado en una situación de riesgo, es recomendable discutir con un profesional de la salud el mejor momento para realizarte la prueba de VIH.
Si no has realizado una prueba de VIH recientemente o si tienes inquietudes sobre tu salud, te invitamos a acudir a un laboratorio certificado para realizarte una prueba. Cuidar de tu salud es lo más importante, y la detección temprana puede marcar la diferencia en tu bienestar a largo plazo.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

