-
¿Cómo puedo prepararme para un ultrasonido mamario?
SRC:SelfWritten
El ultrasonido mamario es una técnica de imagen indispensable que contribuye significativamente al diagnóstico y seguimiento de diversas condiciones mamarias. Para obtener los mejores resultados posibles de este procedimiento, es crucial que las pacientes se preparen adecuadamente. Este artículo proporciona una guía detallada sobre cómo prepararse para un ultrasonido mamario, asegurando que el proceso sea tan eficaz y cómodo como sea posible.Conocimientos previos sobre el ultrasonido mamario
 Antes de su cita, es útil entender qué es un ultrasonido mamario. Este procedimiento utiliza ondas sonoras de alta frecuencia para crear imágenes del tejido mamario. Es especialmente útil para ver a través de tejidos densos y para identificar si una anomalía detectada en una mamografía es sólida o líquida, como un quiste.
Antes de su cita, es útil entender qué es un ultrasonido mamario. Este procedimiento utiliza ondas sonoras de alta frecuencia para crear imágenes del tejido mamario. Es especialmente útil para ver a través de tejidos densos y para identificar si una anomalía detectada en una mamografía es sólida o líquida, como un quiste.Instrucciones antes del procedimiento
Ropa adecuada: Use ropa cómoda y fácil de quitar, preferiblemente en dos piezas, ya que solo necesitará desvestirse de la cintura para arriba.
Evitar ciertos productos: El día del examen, es recomendable no aplicar cremas, polvos o perfumes en el área del pecho y axilas. Estos productos pueden contener partículas que podrían interferir con las imágenes producidas por el ultrasonido.
Programación durante el ciclo menstrual: Si es posible, programe su ultrasonido mamario una semana después de su período menstrual. Durante este tiempo, las mamas están generalmente menos sensibles, lo que puede hacer el examen más cómodo y las imágenes más claras.
Durante la cita
Comunicación con el técnico: Antes de comenzar el ultrasonido, el técnico le explicará el procedimiento y responderá cualquier pregunta que pueda tener. Es un buen momento para discutir cualquier preocupación o síntoma que haya experimentado.
Posicionamiento durante el ultrasonido: Durante el examen, se le pedirá que se acueste en una camilla y exponga la mama. El técnico aplicará un gel frío en su pecho, que ayuda a transmitir las ondas sonoras. A continuación, moverán el transductor sobre su piel para capturar las imágenes.
Después del procedimiento
Una vez finalizado el ultrasonido, puede vestirse y reanudar sus actividades normales inmediatamente. No hay efectos secundarios asociados con el ultrasonido mamario, lo que lo hace un procedimiento extremadamente seguro y eficiente.
Importancia de la detección temprana
La realización periódica de ultrasonidos mamarios es esencial para la detección temprana de cualquier condición anormal. Este tipo de pruebas son vitales para la salud mamaria, ya que permiten detectar problemas antes de que se vuelvan sintomáticos o más difíciles de tratar. Recomendamos a todas las mujeres que sigan las pautas de sus médicos sobre la frecuencia de las pruebas de imagen, incluyendo ultrasonidos, especialmente aquellas con factores de riesgo para enfermedades mamarias.
Cuidar de su salud debe ser siempre una prioridad. Consulte regularmente a su médico y considere realizar pruebas de diagnóstico como el ultrasonido mamario como parte de su planificación de salud preventiva. Mantener una vigilancia regular puede ser clave en la gestión efectiva de su bienestar general.
-
¿Por qué mi médico me recomendó una colposcopía?
SRC:SelfWritten
La colposcopía es un estudio ginecológico que permite examinar con detalle el cuello uterino, la vagina y la vulva utilizando un colposcopio, un instrumento óptico de aumento. Este procedimiento es fundamental en la detección temprana de alteraciones celulares y en el diagnóstico de lesiones precancerosas o infecciones ginecológicas.Cuando un médico recomienda este estudio, generalmente es porque ha identificado indicios de anomalías en otros exámenes ginecológicos o porque considera necesario un seguimiento más detallado del estado de salud de la paciente.
Indicaciones para realizar una colposcopía
Existen diversas razones por las cuales un médico puede indicar una colposcopía. Algunas de las más comunes incluyen:
- Resultados anormales en la citología cervical: Si en una prueba de Papanicolaou se detectan cambios celulares atípicos, es necesario realizar un análisis más preciso del tejido cervical para determinar su origen y gravedad.
- Presencia del virus del papiloma humano (VPH): Ciertas cepas de este virus pueden generar lesiones en el cuello uterino que requieren vigilancia y evaluación con mayor detalle.
- Sangrado vaginal inusual: Si se presentan episodios de sangrado fuera del ciclo menstrual, después de las relaciones sexuales o en la menopausia, el estudio permite identificar posibles causas.
- Síntomas de infecciones ginecológicas: La presencia de flujo anormal, dolor pélvico o irritación persistente puede indicar la necesidad de un examen más detallado del tejido vaginal y cervical.
- Seguimiento de lesiones previas: En mujeres con antecedentes de displasia cervical u otras anomalías, la colposcopía permite monitorear la evolución del tejido y determinar si es necesario un tratamiento adicional.
¿Cómo se realiza la colposcopía?
Este procedimiento es ambulatorio y suele durar entre 10 y 15 minutos. Se inicia con la colocación de un espéculo vaginal para visualizar el cuello uterino. Luego, el médico aplica una solución especial que ayuda a resaltar áreas con posibles alteraciones celulares. A través del colposcopio, se examina minuciosamente el tejido y, en caso de ser necesario, se toma una pequeña muestra para análisis en laboratorio.
 La colposcopía no genera dolor significativo, aunque algunas mujeres pueden experimentar una leve molestia o sensación de ardor cuando se aplica la solución química sobre el cuello uterino.
La colposcopía no genera dolor significativo, aunque algunas mujeres pueden experimentar una leve molestia o sensación de ardor cuando se aplica la solución química sobre el cuello uterino.
Cuidados después del procedimiento
Tras la colposcopía, la mayoría de las pacientes pueden retomar sus actividades diarias sin inconvenientes. En caso de haberse realizado una biopsia, es normal presentar un leve sangrado vaginal o cólicos leves por algunos días. Para una adecuada recuperación, se recomienda evitar el uso de tampones y las relaciones sexuales durante al menos 48 horas.
La colposcopía es una herramienta clave para la detección temprana de enfermedades ginecológicas y permite actuar oportunamente ante cualquier alteración en el cuello uterino. Acudir a controles ginecológicos regulares y seguir las indicaciones médicas es esencial para mantener una buena salud. Si tu médico te ha recomendado este estudio, agenda tu cita en un laboratorio especializado para recibir un diagnóstico preciso y confiable.
-
¿Qué indica un conteo elevado de glóbulos blancos en la biometría hemática?
SRC:SelfWritten
La biometría hemática es una de las pruebas más utilizadas en medicina clínica debido a su capacidad para ofrecer información detallada sobre el estado general del paciente. Un resultado frecuente que puede generar inquietud es la elevación del conteo de glóbulos blancos o leucocitos. Estas células, encargadas de la defensa inmunológica, normalmente incrementan su concentración como respuesta ante diversas condiciones patológicas.¿Cuál es la función de los glóbulos blancos en una biometría hemática?
Los glóbulos blancos, también llamados leucocitos, son las células encargadas de proteger al organismo contra infecciones y sustancias extrañas. Dentro del análisis de biometría hemática, se evalúa no solo la cantidad total de glóbulos blancos, sino también su distribución específica en neutrófilos, linfocitos, monocitos, eosinófilos y basófilos. Esta diferenciación es crucial para determinar la causa exacta de un aumento en su número.
Causas frecuentes del aumento de leucocitos en el hemograma
La leucocitosis, o aumento del conteo de glóbulos blancos, suele asociarse con diferentes condiciones médicas. Entre las causas más comunes se encuentran:
- Infecciones bacterianas: generalmente provocan un incremento en neutrófilos (neutrofilia).
- Infecciones virales: suelen aumentar la proporción de linfocitos (linfocitosis).
- Procesos inflamatorios crónicos: condiciones como artritis reumatoide o lupus pueden elevar los monocitos.
- Estrés físico o emocional agudo: puede causar elevaciones transitorias, especialmente en neutrófilos.
- Reacciones alérgicas y parásitos: usualmente se manifiestan con eosinofilia, es decir, aumento en los eosinófilos.
- Enfermedades hematológicas: como leucemias o linfomas, en las que el aumento de glóbulos blancos puede ser dramático y sostenido.
Signos y síntomas relacionados con leucocitos altos
Un aumento significativo de leucocitos en la biometría hemática puede cursar con ciertos signos clínicos. Entre ellos destacan:
- Fiebre prolongada o recurrente.
- Malestar general o debilidad constante.
- Ganglios linfáticos inflamados.
- Fatiga persistente.
- Pérdida de peso involuntaria.
- Sangrados frecuentes o aparición de hematomas espontáneos.
Si estos síntomas aparecen acompañados de una biometría hemática alterada, se debe buscar una evaluación médica inmediata para descartar trastornos graves.
Interpretación clínica de la leucocitosis en el análisis sanguíneo
La interpretación de un conteo alto de leucocitos no debe realizarse de manera aislada, ya que este hallazgo debe evaluarse junto con la historia clínica y los síntomas del paciente. Por ejemplo, una leve elevación puede ser fisiológica y deberse a situaciones de estrés agudo, mientras que valores extremadamente altos podrían sugerir una enfermedad hematológica como la leucemia.
Es fundamental que un profesional de la salud evalúe estos resultados en conjunto con el historial clínico del paciente y, si es necesario, solicite estudios complementarios para confirmar o descartar un diagnóstico específico.
¿Qué hacer ante una biometría hemática con leucocitos elevados?
Si en tu prueba aparecen valores elevados de glóbulos blancos, es importante:
- Consultar inmediatamente con un médico: él determinará la posible causa y establecerá los pasos siguientes.
- Repetir la prueba en un periodo breve: para confirmar si la elevación es transitoria o persistente.
- Realizar exámenes complementarios: que podrían incluir estudios microbiológicos, bioquímicos o incluso biopsias, dependiendo del contexto clínico.
Cuidar la salud implica atención constante y preventiva. Realizar periódicamente una biometría hemática permite detectar alteraciones oportunamente y tomar medidas adecuadas para prevenir complicaciones graves. La prevención y el diagnóstico temprano son la mejor estrategia para mantener el bienestar. No esperes a tener síntomas evidentes; programa una biometría hemática periódica y protege tu salud.

-
¿Por qué mi médico solicitó un ultrasonido mamario?
El ultrasonido mamario es una herramienta diagnóstica fundamental en la detección y evaluación de alteraciones en los senos. Su solicitud por parte del médico puede obedecer a diversas razones clínicas, dependiendo del contexto de salud de cada paciente.
Identificación de anomalías palpables
Uno de los motivos más comunes para indicar un ultrasonido mamario es la detección de una masa o nódulo durante la exploración física. Este estudio permite evaluar la naturaleza de la alteración, diferenciando entre quistes llenos de líquido, tumores benignos o posibles lesiones malignas.
Evaluación complementaria tras una mastografía
El ultrasonido mamario suele recomendarse cuando una mastografía revela zonas sospechosas o de difícil interpretación. En este contexto, el ultrasonido ofrece una imagen detallada de los tejidos mamarios, facilitando una valoración más precisa de las estructuras identificadas.
Seguimiento de cambios en el tejido mamario
Las mujeres con tejido mamario denso tienen mayor dificultad para obtener resultados claros en una mastografía. El ultrasonido mamario se convierte en una herramienta clave para examinar estas zonas y garantizar que no existan lesiones ocultas.
Valoración de síntomas mamarios
Cuando una paciente presenta dolor, secreción anormal por el pezón o inflamación en los senos, el ultrasonido mamario puede ser solicitado para identificar la causa subyacente de estos síntomas. Este estudio permite localizar abscesos, dilatación de conductos mamarios u otras afecciones inflamatorias.
Control de procedimientos médicos
En algunos casos, el ultrasonido mamario se emplea como guía para procedimientos médicos, como biopsias por aspiración o drenaje de quistes. Esta técnica proporciona precisión para dirigir la aguja hacia la zona de interés, minimizando riesgos y mejorando los resultados.
Evaluación preventiva en pacientes de riesgo
El ultrasonido mamario también se recomienda en mujeres con antecedentes familiares de cáncer de mama o portadoras de mutaciones genéticas que incrementan el riesgo de esta enfermedad. En estos casos, el estudio contribuye a detectar lesiones en etapas iniciales, mejorando las posibilidades de tratamiento exitoso.
Importancia del ultrasonido mamario en mujeres jóvenes
 En mujeres menores de 40 años, el ultrasonido mamario se considera una alternativa segura y efectiva a la mastografía debido a la densidad del tejido mamario en este grupo etario. Esto permite obtener imágenes más claras y evitar la exposición a radiación innecesaria.
En mujeres menores de 40 años, el ultrasonido mamario se considera una alternativa segura y efectiva a la mastografía debido a la densidad del tejido mamario en este grupo etario. Esto permite obtener imágenes más claras y evitar la exposición a radiación innecesaria.El ultrasonido mamario es una herramienta diagnóstica precisa, indolora y segura que permite identificar de forma temprana alteraciones en el tejido mamario. Ante cualquier duda o recomendación médica para realizar este estudio, es fundamental seguir las indicaciones del especialista. No pospongas tus revisiones médicas y acude a tu laboratorio de confianza para garantizar tu bienestar.
-
¿Qué es el ultrasonido hepatobiliar?
El ultrasonido hepatobiliar es un procedimiento de diagnóstico por imagen que permite evaluar el hígado, la vesícula biliar y las vías biliares. Es una herramienta fundamental en la detección de diversas patologías hepáticas y biliares, siendo ampliamente utilizado por su seguridad, eficacia y carencia de efectos adversos graves.
Características del ultrasonido hepatobiliar
 Este estudio se realiza mediante un transductor que emite ondas sonoras de alta frecuencia. Dichas ondas rebotan en los órganos internos y son transformadas en imágenes detalladas que el especialista puede analizar. El ultrasonido hepatobiliar es una técnica no invasiva, indolora y segura, ideal para personas de todas las edades.
Este estudio se realiza mediante un transductor que emite ondas sonoras de alta frecuencia. Dichas ondas rebotan en los órganos internos y son transformadas en imágenes detalladas que el especialista puede analizar. El ultrasonido hepatobiliar es una técnica no invasiva, indolora y segura, ideal para personas de todas las edades.El procedimiento suele realizarse en ayuno para optimizar la visualización de las estructuras abdominales y minimizar la interferencia de los gases intestinales. El paciente se recuesta sobre una camilla mientras el especialista desliza el transductor sobre el abdomen, aplicando previamente un gel conductor para facilitar el paso de las ondas sonoras.
Indicaciones para realizar un ultrasonido hepatobiliar
El ultrasonido hepatobiliar se indica en diversos contextos clínicos, especialmente cuando se presentan síntomas sugestivos de enfermedades hepáticas o biliares. Algunas de las indicaciones más comunes son:
- Dolor abdominal en el cuadrante superior derecho.
- Sospecha de cálculos en la vesícula biliar.
- Evaluación de inflamaciones hepáticas, como la hepatitis.
- Control de pacientes con cirrosis o enfermedades crónicas del hígado.
- Diagnóstico de tumores hepáticos o quistes biliares.
Este estudio también es fundamental en la evaluación del tamaño del hígado, la presencia de líquido abdominal (ascitis) y el estado de los conductos biliares.
Beneficios del ultrasonido hepatobiliar
El ultrasonido hepatobiliar destaca por sus múltiples ventajas en el diagnóstico de patologías abdominales:
- Seguridad: No expone al paciente a radiación ionizante.
- Rapidez: Permite obtener resultados en tiempo real, facilitando un diagnóstico inmediato.
- Versatilidad: Evalúa distintas estructuras del sistema hepatobiliar con gran precisión.
- Accesibilidad: Es un estudio ampliamente disponible en centros médicos y hospitales.
Enfermedades detectables mediante el ultrasonido hepatobiliar
Este procedimiento permite identificar una amplia variedad de patologías, entre las que destacan:
- Colelitiasis: Formación de cálculos en la vesícula biliar.
- Colecistitis: Inflamación de la vesícula, generalmente asociada a cálculos.
- Hepatomegalia: Aumento del tamaño del hígado, frecuente en enfermedades hepáticas.
- Esteatosis hepática: Acumulación excesiva de grasa en el hígado.
- Tumores hepáticos: Permite detectar masas sospechosas que requieren mayor evaluación.
Recomendaciones previas a un ultrasonido hepatobiliar
Para obtener resultados precisos, se recomienda que el paciente siga ciertas indicaciones antes del estudio:
- Mantener ayuno de al menos 6 a 8 horas.
- Evitar alimentos grasos o bebidas gaseosas previas al procedimiento.
- Informar al médico sobre medicamentos en uso o condiciones médicas relevantes.
Importancia del ultrasonido hepatobiliar en la prevención
El ultrasonido hepatobiliar es una herramienta clave en la detección temprana de enfermedades hepáticas y biliares. Al ser un estudio seguro y efectivo, resulta indispensable para el seguimiento de pacientes con factores de riesgo o antecedentes familiares de patologías relacionadas.
Cuidar la salud hepática es esencial para prevenir complicaciones graves. Acudir a valoraciones periódicas y realizarse pruebas de laboratorio contribuye a la detección temprana de alteraciones que pueden tratarse a tiempo.
-
Tomografía: Una herramienta esencial en el diagnóstico médico
SRC:SelfWritten
La tomografía es una de las técnicas más avanzadas utilizadas en la medicina para obtener imágenes detalladas del interior del cuerpo humano. A través de este método, los profesionales de la salud pueden visualizar órganos, tejidos y huesos con un alto grado de precisión, lo que permite un diagnóstico más acertado y un mejor seguimiento de diversas patologías. Este artículo profundiza en los aspectos más relevantes de la tomografía, sus aplicaciones y beneficios para los pacientes.¿Qué es la tomografía?
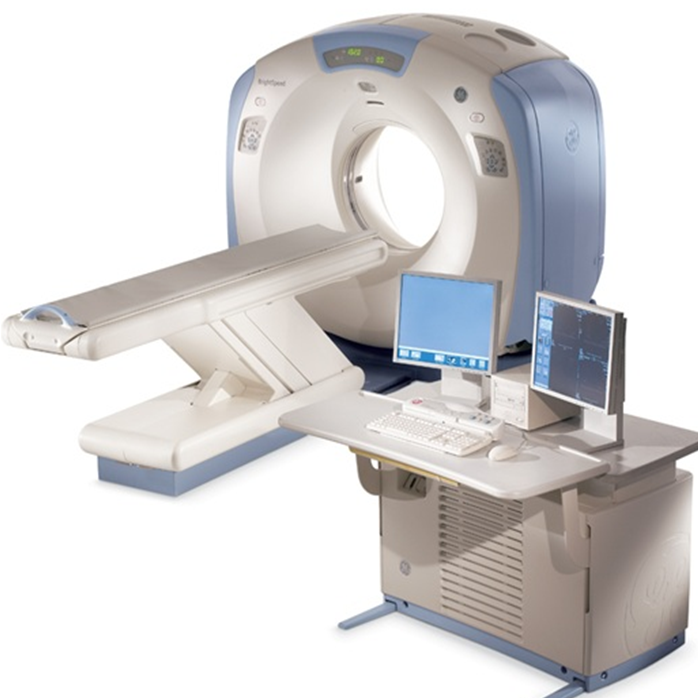 La tomografía es un procedimiento diagnóstico por imagen que utiliza radiografías y tecnología computarizada para crear imágenes transversales de los órganos y estructuras internas del cuerpo. A diferencia de las radiografías convencionales, la tomografía permite obtener imágenes detalladas en 3D, lo que facilita la identificación de afecciones como tumores, fracturas o infecciones. Este examen se realiza a través de una máquina que emite rayos X y utiliza un sistema computarizado para reconstruir las imágenes, generando cortes detallados de las zonas examinadas.
La tomografía es un procedimiento diagnóstico por imagen que utiliza radiografías y tecnología computarizada para crear imágenes transversales de los órganos y estructuras internas del cuerpo. A diferencia de las radiografías convencionales, la tomografía permite obtener imágenes detalladas en 3D, lo que facilita la identificación de afecciones como tumores, fracturas o infecciones. Este examen se realiza a través de una máquina que emite rayos X y utiliza un sistema computarizado para reconstruir las imágenes, generando cortes detallados de las zonas examinadas.Tipos de tomografía
Existen varios tipos de tomografía, siendo los más comunes la tomografía computarizada (TC) y la tomografía por emisión de positrones (PET). La tomografía computarizada es la más utilizada en la práctica clínica diaria debido a su capacidad para obtener imágenes rápidas y de alta resolución. Esta técnica es fundamental en la evaluación de enfermedades como el cáncer, traumatismos y enfermedades cardiovasculares.
Por otro lado, la tomografía por emisión de positrones (PET) es un tipo de examen que se emplea principalmente en oncología para detectar el cáncer y evaluar su extensión. La PET se combina frecuentemente con la tomografía computarizada (TAC), lo que proporciona una imagen más completa y precisa de los órganos y tejidos.
Aplicaciones clínicas de la tomografía
La tomografía tiene una amplia variedad de aplicaciones en la medicina, lo que la convierte en una herramienta indispensable para los médicos. En la neurología, por ejemplo, la tomografía computarizada es clave en el diagnóstico de trastornos cerebrales, como hemorragias, accidentes cerebrovasculares y tumores. Este método también es esencial para la evaluación de lesiones cerebrales traumáticas, ya que permite observar de manera clara cualquier daño en el tejido cerebral.
En el campo de la oncología, la tomografía es utilizada para detectar y monitorizar tumores en diferentes partes del cuerpo, como los pulmones, el abdomen, el hígado y los riñones. La precisión de la tomografía permite a los médicos planificar tratamientos específicos, como la radioterapia, y evaluar la respuesta del paciente al tratamiento.
La tomografía también juega un papel crucial en la ortopedia y traumatología, donde se emplea para examinar fracturas óseas, lesiones en tejidos blandos y condiciones musculoesqueléticas. Este examen es indispensable para la evaluación de lesiones complejas que no pueden ser vistas a través de una radiografía convencional.
Procedimiento de la tomografía
El proceso de realización de una tomografía es relativamente rápido y sencillo. El paciente se recuesta en una mesa que se mueve a través de un tubo circular. Durante el examen, se le puede pedir al paciente que permanezca inmóvil para garantizar la calidad de las imágenes. Dependiendo de la zona a examinar, el procedimiento puede durar entre 10 y 30 minutos.
En algunos casos, se puede utilizar un medio de contraste intravenoso para mejorar la visibilidad de ciertos tejidos y órganos. Este contraste permite una visualización más detallada de áreas específicas, como los vasos sanguíneos y los tumores. A pesar de que la tomografía es generalmente segura, las personas con antecedentes de alergias a medios de contraste o problemas renales deben informar a su médico antes de realizarse el procedimiento.
Consideraciones y riesgos de la tomografía
Si bien la tomografía es una herramienta extremadamente útil, es importante tener en cuenta ciertos factores antes de someterse a este tipo de prueba. La principal preocupación es la exposición a la radiación. Aunque la cantidad de radiación utilizada en la tomografía es generalmente baja y se considera segura, la exposición repetida puede aumentar el riesgo de efectos adversos, como el cáncer. Por esta razón, los médicos suelen recomendar la tomografía solo cuando es absolutamente necesario y siempre que los beneficios superen los riesgos.
Además, las personas con ciertas condiciones médicas, como enfermedades renales, deben tener precaución al recibir un medio de contraste, ya que puede afectar la función renal. Es fundamental que los pacientes informen a sus médicos sobre cualquier afección preexistente o medicamentos que estén tomando antes de realizarse una tomografía.
La tomografía es una herramienta diagnóstica crucial en la medicina moderna, permitiendo la visualización detallada de estructuras internas del cuerpo con una precisión impresionante. Su capacidad para detectar enfermedades en sus etapas más tempranas mejora considerablemente las perspectivas de tratamiento y recuperación de los pacientes.
-
¿Es necesario estar en ayunas para una tele de tórax?
SRC:SelfWritten
La tele de tórax es un estudio de imagen ampliamente utilizado para evaluar el estado de los pulmones, el corazón y las estructuras óseas del tórax. Es un procedimiento no invasivo que permite detectar enfermedades respiratorias, anomalías cardíacas y otras afecciones torácicas. Sin embargo, surge la duda sobre si es necesario estar en ayunas antes de realizar este estudio.¿En qué consiste una tele de tórax?
 La radiografía de tórax es un examen que emplea rayos X para obtener imágenes detalladas del interior del pecho. Es una prueba fundamental en la detección de enfermedades como neumonía, tuberculosis, insuficiencia cardíaca, fracturas costales y otras patologías pulmonares. Durante el estudio, el paciente se coloca frente a un equipo de rayos X en diferentes posiciones para obtener imágenes desde distintos ángulos.
La radiografía de tórax es un examen que emplea rayos X para obtener imágenes detalladas del interior del pecho. Es una prueba fundamental en la detección de enfermedades como neumonía, tuberculosis, insuficiencia cardíaca, fracturas costales y otras patologías pulmonares. Durante el estudio, el paciente se coloca frente a un equipo de rayos X en diferentes posiciones para obtener imágenes desde distintos ángulos.Este procedimiento es rápido, indoloro y generalmente no requiere preparación especial. Sin embargo, en algunos casos, el médico puede dar indicaciones específicas según la condición del paciente.
¿Es necesario el ayuno antes del estudio?
A diferencia de otros estudios radiológicos que requieren el uso de medios de contraste, la tele de tórax no exige que el paciente esté en ayunas. La razón es que la ingesta de alimentos no interfiere con la calidad de la imagen ni con la visualización de las estructuras torácicas.
No obstante, en situaciones específicas, el médico puede solicitar ayuno si el estudio se acompaña de otro procedimiento que sí lo requiera, como una tomografía computarizada con contraste o estudios gastrointestinales.
Recomendaciones antes de una tele de tórax
Aunque no se requiere ayuno, es importante seguir algunas indicaciones para garantizar la calidad del estudio:
- Evitar el uso de accesorios metálicos: Joyas, broches y ropa con elementos metálicos pueden interferir con la imagen.
- Usar ropa cómoda: Se recomienda llevar prendas sin botones metálicos o cierres que puedan afectar la visualización del tórax.
- Informar al médico sobre el embarazo: Las mujeres embarazadas deben notificar su estado para evaluar la necesidad del estudio o considerar medidas de protección.
- Seguir indicaciones médicas adicionales: En algunos casos, el profesional de salud puede dar instrucciones específicas según el historial del paciente.
¿Cuándo realizarse una tele de tórax?
Este estudio suele indicarse cuando se presentan síntomas respiratorios persistentes, dolor en el pecho, tos crónica, dificultad para respirar o sospecha de enfermedades pulmonares. También es solicitado en chequeos médicos, evaluaciones preoperatorias o como parte del diagnóstico de enfermedades ocupacionales en personas expuestas a sustancias inhalatorias.
Importancia del monitoreo de la salud pulmonar
El diagnóstico temprano de enfermedades respiratorias es clave para un tratamiento oportuno y efectivo. Si experimenta síntomas como tos prolongada, fatiga inexplicada o dificultad para respirar, es recomendable acudir al médico y realizarse los estudios necesarios. Mantener un control periódico de la salud pulmonar puede prevenir complicaciones y mejorar la calidad de vida.
-
¿Cuántas enfermedades puede detectar el tamiz neonatal ampliado?
SRC:SelfWritten
El tamiz neonatal es una prueba esencial para la identificación temprana de enfermedades metabólicas, genéticas y endocrinas en recién nacidos. Mientras que el tamiz neonatal básico detecta solo algunas patologías, el tamiz ampliado permite diagnosticar un número mayor de afecciones que pueden afectar el desarrollo del bebé si no se tratan oportunamente.¿Cuántas enfermedades puede identificar el tamiz neonatal ampliado?
 El número de enfermedades detectadas por el tamiz neonatal ampliado varía según el país y los protocolos médicos establecidos. En general, esta prueba puede identificar entre 30 y 70 enfermedades en comparación con las 3 a 6 que se incluyen en la versión básica. Algunos laboratorios especializados ofrecen paneles con un alcance aún mayor, evaluando más de 90 trastornos.
El número de enfermedades detectadas por el tamiz neonatal ampliado varía según el país y los protocolos médicos establecidos. En general, esta prueba puede identificar entre 30 y 70 enfermedades en comparación con las 3 a 6 que se incluyen en la versión básica. Algunos laboratorios especializados ofrecen paneles con un alcance aún mayor, evaluando más de 90 trastornos.La ampliación del tamiz permite diagnosticar afecciones que no presentan síntomas evidentes al nacimiento, pero que pueden generar complicaciones graves si no son detectadas y tratadas a tiempo.
Enfermedades detectadas en el tamiz neonatal ampliado
El tamiz neonatal ampliado permite identificar diversas patologías agrupadas en categorías según su origen y efecto en la salud del bebé. Entre las enfermedades más relevantes se encuentran:
1. Trastornos metabólicos
Estas enfermedades afectan la capacidad del organismo para procesar ciertos nutrientes y convertirlos en energía. Algunos de los más comunes incluyen:
- Fenilcetonuria (PKU): Impide la correcta descomposición de la fenilalanina, lo que puede causar daño cerebral.
- Galactosemia: Afecta la metabolización de la galactosa, un tipo de azúcar presente en la leche.
- Deficiencia de biotinidasa: Puede causar problemas neurológicos y dermatológicos debido a la incapacidad de reciclar la biotina.
2. Enfermedades endocrinas
Los trastornos endocrinos afectan la producción hormonal y pueden interferir con el crecimiento y desarrollo del bebé. Entre ellos se incluyen:
- Hipotiroidismo congénito: Provoca alteraciones en el metabolismo y puede generar retraso en el desarrollo neurológico si no se trata a tiempo.
- Hiperplasia suprarrenal congénita: Afecta la producción de hormonas en las glándulas suprarrenales, lo que puede provocar desbalances en el organismo.
3. Trastornos hematológicos
Estos padecimientos afectan la sangre y su capacidad de transportar oxígeno de manera adecuada. Algunos de ellos son:
- Anemia falciforme: Alteración en la forma de los glóbulos rojos que puede generar obstrucciones en los vasos sanguíneos y provocar dolor crónico.
- Deficiencia de glucosa-6-fosfato deshidrogenasa: Aumenta la susceptibilidad a la destrucción de glóbulos rojos, lo que puede causar anemia severa.
4. Enfermedades neuromusculares y genéticas
Algunas alteraciones genéticas pueden comprometer la función muscular y el desarrollo neurológico del bebé. Entre ellas se encuentran:
- Fibrosis quística: Afecta la función pulmonar y digestiva debido a la acumulación de moco espeso en órganos vitales.
- Atrofia muscular espinal: Causa debilidad progresiva en los músculos debido a la degeneración de neuronas motoras.
La importancia del tamiz neonatal ampliado
Detectar estas enfermedades en etapas tempranas permite iniciar tratamientos que pueden mejorar la calidad de vida del bebé y prevenir complicaciones graves. Un diagnóstico oportuno facilita el manejo de estas afecciones y ayuda a evitar secuelas irreversibles.
El tamiz neonatal ampliado es una herramienta clave para la salud infantil. Realizar esta prueba en un laboratorio especializado garantiza un diagnóstico preciso y la tranquilidad de los padres. Priorizar la prevención desde el nacimiento es fundamental para asegurar un desarrollo saludable.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

 En general, la resonancia magnética se considera segura para la madre y el bebé durante el embarazo, especialmente cuando se compara con otras pruebas de diagnóstico como los rayos X o las tomografías computarizadas. A diferencia de estas técnicas, la resonancia magnética no utiliza radiación ionizante, lo que elimina un riesgo potencial para el feto. En cambio, emplea un campo magnético fuerte y ondas de radio para generar las imágenes, lo que no conlleva efectos adversos conocidos.
En general, la resonancia magnética se considera segura para la madre y el bebé durante el embarazo, especialmente cuando se compara con otras pruebas de diagnóstico como los rayos X o las tomografías computarizadas. A diferencia de estas técnicas, la resonancia magnética no utiliza radiación ionizante, lo que elimina un riesgo potencial para el feto. En cambio, emplea un campo magnético fuerte y ondas de radio para generar las imágenes, lo que no conlleva efectos adversos conocidos.